심장외과
"오늘의AI위키"의 AI를 통해 더욱 풍부하고 폭넓은 지식 경험을 누리세요.
1. 개요
심장외과는 심장 및 혈관 질환을 외과적으로 치료하는 분야이다. 19세기 심장절개술을 시작으로, 20세기 심장 수술이 발전하여 판막 질환, 허혈성 심장 질환, 선천성 심장 질환, 대동맥 질환 등을 다루게 되었다. 개심술, 최소 침습 심장 수술, 로봇 심장 수술 등 다양한 수술 방법이 있으며, 수술 전후 관리와 합병증 예방이 중요하다. 전문의 제도를 운영하며, 수술 데이터를 기반으로 위험 분석 모델을 활용하기도 한다.
더 읽어볼만한 페이지
- 표시 이름과 문서 제목이 같은 위키공용분류 - 라우토카
라우토카는 피지 비치레부섬 서부에 위치한 피지에서 두 번째로 큰 도시이자 서부 지방의 행정 중심지로, 사탕수수 산업이 발달하여 "설탕 도시"로 알려져 있으며, 인도에서 온 계약 노동자들의 거주와 미 해군 기지 건설의 역사를 가지고 있고, 피지 산업 생산의 상당 부분을 담당하는 주요 기관들이 위치해 있다. - 표시 이름과 문서 제목이 같은 위키공용분류 - 코코넛
코코넛은 코코넛 야자나무의 열매로 식용 및 유지로 사용되며, 조리되지 않은 과육은 100g당 354kcal의 열량을 내는 다양한 영양 성분으로 구성되어 있고, 코코넛 파우더의 식이섬유는 대부분 불용성 식이섬유인 셀룰로오스이며, 태국 일부 지역에서는 코코넛 수확에 훈련된 원숭이를 이용하는 동물 학대 문제가 있다. - 한국어 위키백과의 링크가 위키데이터와 같은 위키공용분류 - 라우토카
라우토카는 피지 비치레부섬 서부에 위치한 피지에서 두 번째로 큰 도시이자 서부 지방의 행정 중심지로, 사탕수수 산업이 발달하여 "설탕 도시"로 알려져 있으며, 인도에서 온 계약 노동자들의 거주와 미 해군 기지 건설의 역사를 가지고 있고, 피지 산업 생산의 상당 부분을 담당하는 주요 기관들이 위치해 있다. - 한국어 위키백과의 링크가 위키데이터와 같은 위키공용분류 - 코코넛
코코넛은 코코넛 야자나무의 열매로 식용 및 유지로 사용되며, 조리되지 않은 과육은 100g당 354kcal의 열량을 내는 다양한 영양 성분으로 구성되어 있고, 코코넛 파우더의 식이섬유는 대부분 불용성 식이섬유인 셀룰로오스이며, 태국 일부 지역에서는 코코넛 수확에 훈련된 원숭이를 이용하는 동물 학대 문제가 있다. - 한국어 위키백과의 링크가 위키데이터와 다른 위키공용분류 - 라우토카
라우토카는 피지 비치레부섬 서부에 위치한 피지에서 두 번째로 큰 도시이자 서부 지방의 행정 중심지로, 사탕수수 산업이 발달하여 "설탕 도시"로 알려져 있으며, 인도에서 온 계약 노동자들의 거주와 미 해군 기지 건설의 역사를 가지고 있고, 피지 산업 생산의 상당 부분을 담당하는 주요 기관들이 위치해 있다. - 한국어 위키백과의 링크가 위키데이터와 다른 위키공용분류 - 코코넛
코코넛은 코코넛 야자나무의 열매로 식용 및 유지로 사용되며, 조리되지 않은 과육은 100g당 354kcal의 열량을 내는 다양한 영양 성분으로 구성되어 있고, 코코넛 파우더의 식이섬유는 대부분 불용성 식이섬유인 셀룰로오스이며, 태국 일부 지역에서는 코코넛 수확에 훈련된 원숭이를 이용하는 동물 학대 문제가 있다.
| 심장외과 | |
|---|---|
| 정의 | |
| 유형 | 수술 |
| 전문 분야 | 흉부외과 |
| 사용 목적 | 심장 질환 치료 |
| 접근 방식 | 개심술 최소 침습 수술 로봇 수술 |
| 회복 기간 | 환자 상태 및 수술 종류에 따라 다름 |
| 다른 선택 사항 | 약물 치료 중재 시술 |
| 결과 | 질병 개선 또는 생존율 향상 |
| 시술 종류 | |
| 유형 | 관상동맥 우회로 이식술 심장 판막 수술 선천성 심장 질환 수술 심장 이식 최소 침습 심장 수술 대동맥 수술 부정맥 수술 |
| 합병증 | |
| 일반적인 합병증 | 감염 출혈 혈전 부정맥 |
| 기타 | 뇌졸중 신부전 |
| 기타 정보 | |
| 관련 질병 | 동맥경화증 심부전 선천성 심장 질환 심장 판막 질환 부정맥 |
| 관련 증상 | 흉통 호흡 곤란 피로 부종 |
| 식별 | |
| ICD-10 | 35-37 |
| MeSH ID | D006348 |
2. 역사
심낭에 대한 초창기의 수술로는 19세기 프란시스코 로메로, 도미니크장 라레, 헨리 돌턴, 대니얼 헤일 윌리엄스 등에 의해 심장절개수술이 행해졌다.[50][51] 또한 심장 자체에 대한 첫번째 수술은 1895년 9월 4일 노르웨이인 의사인 악셀 카펠렌에 의해 현재의 오슬로에서 24세 남성에게 왼쪽 개흉하여 출혈중인 관상 동맥을 결찰했다. 남성은 수술 후 24시간이 경과 양호했지만 수술 후 3일 후 종격동염으로 사망하였다.[52][53]
합병증 없이 성공적으로 시행된 최초의 심장 수술은 1896년 9월 7일 독일 프랑크푸르트의 외과의 루트비히 렌에 의해 시행된 우심실 자창 복원술이다.[54][55]
대동맥에 대한 수술(대동맥 축착증 복원술, 블라록-토시히 션트 조성술, 동맥관 폐쇄술)은 엄밀히 말하면 심장 자체에 대한 수술은 아니지만, 20세기 이후 심장 외과 영역의 수술로 일반화되었다.
혈관외과는 혈관(동맥・정맥) 질환에 대한 외과적 치료를 수행하는 전문 분야이며, 서구 등에서는 혈관 내 치료도 포함되는 경우가 있다. 혈관외과는 일반 외과와 심장외과, 그리고 영상 유도 치료에 의한 최소 침습 치료 기술을 기초로 발전해 왔다.
알렉시 카렐은 혈관 문합술의 기초를 확립하여 혈관외과 연구에 많은 업적을 남겼다.[59] 그 외 이 분야의 선구자로는 초기 외과적 기술을 고안한 러시아의 외과의인 니콜라이 코로트코프, 최소 침습 혈관 성형술을 개발한 미국의 찰스 도터, 그리고 혈관외과의 전문 분야로서의 인지도 확립에 힘쓴 오스트레일리아의 로버트 패튼(Robert Paton) 등이 있다.
혈관외과 의사가 다루는 대상은 심장・뇌를 제외한 신체의 모든 부위의 혈관에 미친다. 심장 및 흉부 대동맥까지는 심장외과 의사가 다루는 영역이다.[60] 또한 뇌 동맥류 등 뇌혈관 질환에 관해서는 신경외과가 다루는 영역이다.
2. 1. 19세기: 심장 수술의 태동
19세기 프란시스코 로메로, 도미니크장 라레, 헨리 돌턴, 대니얼 헤일 윌리엄스 등은 심장절개수술을 시행했다.[4][5] 1895년 9월 4일, 노르웨이 의사 악셀 카펠렌은 현재의 오슬로에서 24세 남성의 출혈 중인 관상 동맥을 결찰하는 수술을 시행했으나, 환자는 수술 후 3일 만에 종격동염으로 사망했다.[6][7]2. 2. 20세기: 심장 수술의 발전
19세기 프란시스코 로메로, 도미니크장 라레, 헨리 돌턴, 대니얼 헤일 윌리엄스등이 심낭에 대한 초기 수술(심장절개수술)을 시행했다.[50][51] 1895년 9월 4일, 악셀 카펠렌이 출혈 중인 관상 동맥 결찰을 위해 심장 자체에 대한 첫 번째 수술을 시행했으나, 환자는 수술 후 3일 뒤 종격동염으로 사망했다.[52][53] 1896년 9월 7일 루트비히 렌은 합병증 없이 우심실 자창을 복원하는 데 성공했다.[54][55]20세기 초, 대혈관 수술(예: 대동맥 협착 복구, 블레이락-토머스-토시그 션트 생성, 동맥관 개존 폐쇄)이 일반화되었다. 1925년 헨리 사우타가 승모판 협착증 환자에게 성공적으로 수술했지만, 동료들의 반대로 계속할 수 없었다.[8][12][9]
1944년 11월 29일, 알프레드 블레이락, 헬렌 토시그, 비비안 토마스는 존스 홉킨스 병원에서 팔로 사징증을 앓는 1세 여아에게 최초의 성공적인 완화적 소아과 심장 수술을 시행했다.[10]
제2차 세계 대전 이후 심장 수술은 크게 발전했다. 1947년 토마스 셀러스는 폐동맥 협착증이 있는 팔로 사징증 환자의 협착된 폐동맥 판막을 성공적으로 절개했다. 1948년 러셀 브록은 폐동맥 협착증에 대한 세 건의 수술과 심실 깔때기 절제 수술을 진행했다. 심폐 우회술이 도입되기 전까지 수천 건의 "맹목적" 수술이 시행되었다.[11][12]
1948년, 호레이스 스미티와 찰스 베일리, 드와이트 하켄, 러셀 브록 등 네 명의 외과 의사가 류마티스열로 인한 승모판 협착증에 대한 성공적인 수술을 수행했다. 이들은 서로 독립적으로 사우타의 기술을 채택하거나 수정하여 수술을 진행했다.[12][9][13]
1952년 9월 2일, F. 존 루이스 박사와 C. 월튼 릴리헤이 박사는 저체온증을 이용하여 선천성 심장 결손을 성공적으로 교정한 최초의 심장 내 수술을 수행했다.[14][15] 1953년, 알렉산더 알렉산드로비치 비쉬네프스키는 국소 마취 하에서 최초의 심장 수술을 실시했다. 1956년, 존 카터 캘러한 박사는 캐나다에서 최초로 기록된 개심 수술을 시행했다.[16]
2. 3. 20세기 후반 ~ 현재: 심장 수술의 다양화
20세기 초 이후 대혈관 수술(예: 대동맥 협착 복구, 블레이락-토머스-토시그 션트 생성, 동맥관 개존 폐쇄)이 흔해졌다.[12] 그러나 1925년 헨리 사우타가 승모판 협착증 환자인 젊은 여성에게 성공적으로 수술을 하기 전까지는 심장 판막 수술은 알려지지 않았다. 그는 왼쪽 심방 부속 기관에 구멍을 내고 손가락을 넣어 손상된 승모판을 촉진하고 탐색했다. 환자는 수년 동안 생존했지만,[8] 사우타의 동료들은 이 시술이 정당하지 않다고 생각했고 그는 계속할 수 없었다.[9]알프레드 블레이락, 헬렌 토시그, 비비안 토마스는 1944년 11월 29일 존스 홉킨스 병원에서 팔로 사징증을 앓는 1세 여아에게 최초의 성공적인 완화적 소아과 심장 수술을 시행했다.[10]
제2차 세계 대전 이후 심장 수술은 크게 변화했다. 1947년, 런던의 미들섹스 병원의 토마스 셀러스는 폐동맥 협착증이 있는 팔로 사징증 환자를 수술하고 협착된 폐동맥 판막을 성공적으로 절개했다. 1948년, 러셀 브록은 아마도 셀러스의 작업에 대해 알지 못했을 것이다.[11] 특별히 설계된 확장기를 세 건의 폐동맥 협착증 사례에 사용했다. 그해 말, 그는 팔로 사징증과 종종 관련된 협착된 심실 깔때기를 절제하기 위한 펀치를 설계했다. 심폐 우회술이 도입되어 판막에 대한 직접 수술이 가능해지기 전까지 수천 건의 이러한 "맹목적" 수술이 시행되었다.[12]
1948년, 네 명의 외과 의사가 류마티스열로 인한 승모판 협착증에 대한 성공적인 수술을 수행했다. 샬럿의 호레이스 스미티는 판막 절제기를 사용하여 환자의 승모판 일부를 제거했고,[13] 다른 세 명의 의사—필라델피아의 하네만 대학교 병원의 찰스 베일리; 보스턴의 드와이트 하켄; 그리고 런던의 가이'스 병원의 러셀 브록은 사우타의 방법을 채택했다. 네 명 모두 몇 달 안에 서로 독립적으로 작업을 시작했다. 이번에는 사우타의 기술이 일부 수정되어 널리 채택되었다.[12][9]
저체온증을 사용하여 선천성 심장 결손을 성공적으로 교정한 최초의 심장 내 수술은 1952년 9월 2일 미네소타 대학교에서 주 수술의인 F. 존 루이스 박사[14][15](C. 월튼 릴리헤이 박사가 보조)에 의해 수행되었다. 1953년, 알렉산더 알렉산드로비치 비쉬네프스키는 국소 마취 하에서 최초의 심장 수술을 실시했다. 1956년, 존 카터 캘러한 박사는 캐나다에서 최초로 기록된 개심 수술을 시행했다.[16]
3. 심장 수술의 종류
1945년, 소련의 병리학자 니콜라이 시니친은 개구리 간, 그리고 개 간의 심장 이식을 성공적으로 수행했다.
노먼 슙웨이는 인간 심장 이식의 아버지로 널리 알려져 있지만, 세계 최초의 성인 심장 이식은 슙웨이와 리처드 로워가 개발한 기술을 사용하여 남아프리카 공화국의 흉부외과 의사 크리스티안 바너드가 수행했다.[25] 바너드는 1967년 12월 3일 케이프타운의 그루트 슈어 병원에서 루이스 워슈칸스키에게 첫 이식을 실시했다.[25][26] 에이드리언 캔트로위츠는 1967년 12월 6일, 불과 3일 뒤, 뉴욕 브루클린의 마이모니데스 병원(현재 마이모니데스 의료 센터)에서 최초의 소아 심장 이식을 수행했다.[25] 슙웨이는 1968년 1월 6일 스탠퍼드 대학교 병원에서 미국 최초의 성인 심장 이식을 수행했다.[25]
관상 동맥 우회술(CABG)은 재혈관화라고도 불리며, 혈전 형성을 예방하기 위해 심장과 신체에 혈액 공급을 전달하는 대체 경로를 만드는 흔한 외과적 수술이다. 이는 여러 가지 방법으로 수행될 수 있으며, 사용되는 동맥은 신체의 여러 부위에서 채취할 수 있다.[27] 동맥은 일반적으로 가슴, 팔 또는 손목에서 채취한 다음 관상 동맥의 일부에 연결하여 압력을 완화하고 심장 부위의 응고 인자를 제한한다.[28]
이 수술은 일반적으로 산소가 풍부한 혈액을 심장으로 운반하는 주요 통로인 관상 동맥에 플라크와 같은 물질이 축적되는 관상 동맥 질환(CAD)으로 인해 수행된다. 이로 인해 막힘 및/또는 파열이 발생하여 심근 경색을 유발할 수 있다.[28]
심장혈관외과학 분야에서 시행되는 대표적인 수술 술식은 다음과 같다.
== 개심술 ==
개심술(Open-heart surgery)은 외과의사가 흉부에 큰 절개(절개)를 가하여 흉곽을 열고 심장을 수술하는 모든 종류의 수술을 말한다. "Open(개방)"은 심장이 아닌 흉부를 의미한다. 수술 유형에 따라 외과의는 심장을 열 수도 있다.[17]
토론토 대학교의 윌프레드 고든 비글로우 박사는 환자의 심장을 여는 시술이 무혈 및 무동 환경에서 더 잘 수행될 수 있음을 발견했다. 따라서 이러한 수술 중에는 심장을 일시적으로 멈추고 환자를 체외 순환기에 연결하는데, 이는 기계가 혈액과 산소를 펌프질한다는 것을 의미한다. 기계는 심장과 동일하게 기능할 수 없기 때문에 외과의는 환자가 기계를 사용하는 시간을 최소화하려고 노력한다.[18]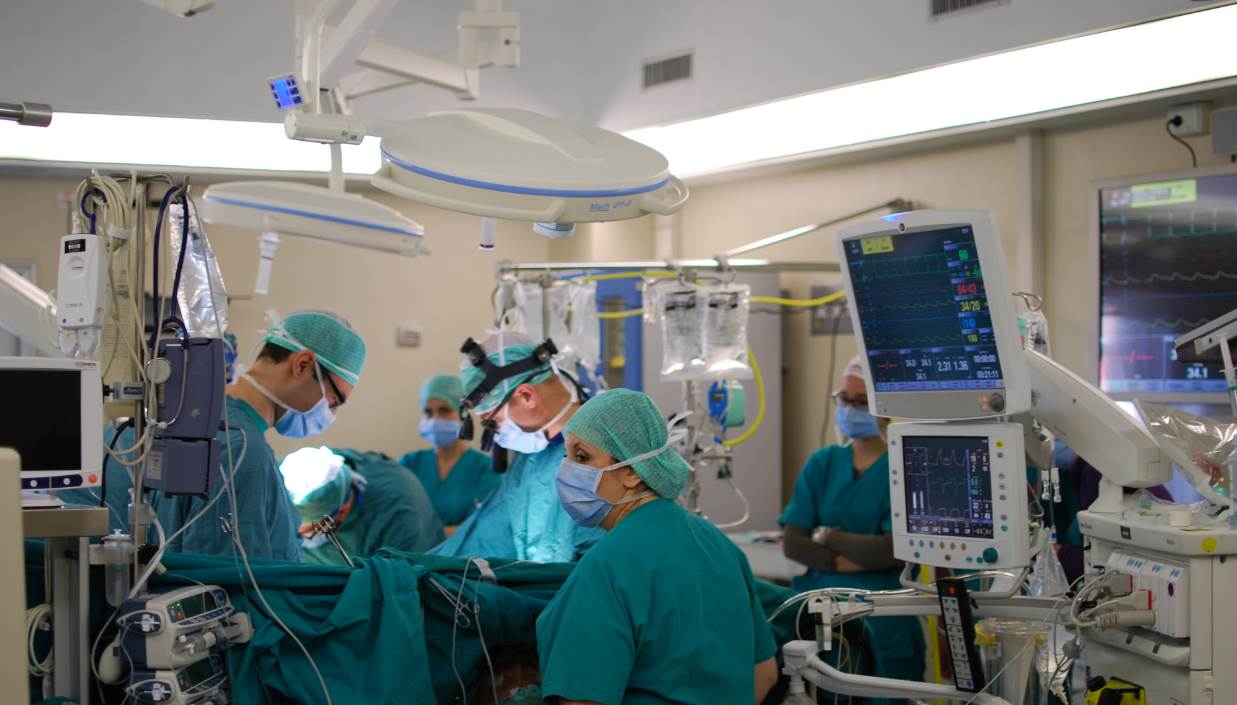
심장 수술에서 표적 온도 관리의 한계를 깨달은 후 체외 순환기가 개발되었다. 복잡한 심장 내 수복에는 시간이 걸리고, 환자는 신체(특히 뇌)로의 혈류와 심장 및 폐 기능이 필요하다. 1952년 7월, 포레스트 듀이 도드릴은 환자의 폐가 혈액에 산소를 공급하는 동안 좌심실을 우회하는 기계식 펌프를 인간에게 처음으로 사용하여 승모판을 수술했다.[19] 1953년, 필라델피아 토마스 제퍼슨 대학교의 존 헤이샴 기번 박사는 산소 공급기를 사용하여 체외 순환을 처음으로 성공적으로 사용했다고 보고했지만, 그 후 실패로 인해 이 방법을 포기했다.[21] 1954년, 릴리헤이 박사는 환자의 어머니 또는 아버지를 "인공 심폐기"로 사용하는 통제된 교차 순환 기술로 일련의 성공적인 수술을 수행했다.[20] 메이요 클리닉의 존 W. 커클린 박사는 기번 유형의 펌프 산소 공급기를 처음 사용했다.[21][22] 러셀 M. 넬슨은 1955년 유타에서 개심술을 시행한 최초의 외과 의사가 되었다.[23]
나지 즈흐디(Nazih Zuhdi)는 1960년 2월 25일 오클라호마시티의 머시 병원에서 7세 테리 진 닉스를 대상으로 첫 번째 의도적 전혈 희석 개심술을 시행했다. 수술은 성공적이었지만, 닉스는 3년 후 사망했다.[24] 1961년 3월, 즈흐디, 캐리, 그린은 의도적 전혈 희석 기계를 사용하여 3세 어린이에게 개심술을 시행했다.
1990년대 초, 외과 의사들은 체외 순환 없이 수행되는 무펌프 관상 동맥 우회술을 시작했다. 이러한 수술에서 심장은 수술 중에도 계속 뛰지만, 막힌 부분을 우회하는 도관 혈관을 연결할 수 있도록 거의 정지된 작업 공간을 제공하기 위해 안정화된다. 종종 사용되는 도관 혈관은 복재 정맥이다. 이 정맥은 내시경 정맥 채취술이라고 알려진 기술을 사용하여 채취한다.
제2차 세계 대전 이후 환자의 심장을 절개하여 육안으로 심장 내부를 수술하는 개심술이 발전해 나갔다. 토론토 대학교의 심장외과 의사 윌프레드 G. 비게로우/윌프레드 G. 비게로우영어가 1950년에 발표한 전신 저체온법[56]을 바탕으로, 1952년에 F. 존 루이스/F. 존 루이스영어 등이 세계 최초의 개심술로 심방 중격 결손 폐쇄술을 시행했다.[57]
당시 저체온법을 이용한 수술은 시간이 오래 걸리는 복잡한 심내 수복술의 경우, 전신의 여러 장기, 특히 허혈에 의한 저산소에 약한 뇌로의 혈액 관류가 부족하여, 그 점에서 한계가 있었다. 따라서 환자의 심폐 기능을 인공적으로 대체하는 방법이 요구되었지만, 1953년 제퍼슨 의과대학의 외과 의사 존 헤이샴 기번에 의해 최초의 인공 심폐를 이용한 체외 순환에 의한 개심술이 시행되었다. 하지만 그 후 인공 심폐에 의한 수술 성적은 좋지 않았다. 1954년에 C. 월튼 릴레헤이/C. 월튼 릴레헤이영어에 의해 환자의 아버지 또는 어머니를 "인공 심폐"로 사용하는 교차 순환법이 발표되어[58], 인공 심폐 장치에 의한 체외 순환법은 잠시 중단되었지만, 이후 메이요 클리닉의 존 W. 커클린/존 커클린영어 등에 의해 기번형 인공 심폐가 개량되어 양호한 수술 성적을 거두면서, 이후 인공 심폐는 전 세계의 심장 외과 수술에서 널리 사용되게 되었다.
== 심폐기 ==
제2차 세계 대전 이후 환자의 심장을 절개하여 육안으로 심장 내부를 수술하는 개심술이 발전해 나갔다. 토론토 대학교의 심장외과 의사 윌프레드 G. 비게로우/윌프레드 G. 비게로우영어가 1950년에 발표한 전신 저체온법[56]을 바탕으로, 1952년에 F. 존 루이스/F. 존 루이스영어 등이 세계 최초의 개심술로 심방 중격 결손 폐쇄술을 시행했다.[57]
당시 저체온법을 이용한 수술은 시간이 오래 걸리는 복잡한 심내 수복술의 경우, 전신의 여러 장기, 특히 허혈에 의한 저산소에 약한 뇌로의 혈액 관류가 부족하여, 그 점에서 한계가 있었다. 따라서 환자의 심폐 기능을 인공적으로 대체하는 방법이 요구되었지만, 1953년 제퍼슨 의과대학의 외과 의사 존 헤이샴 기번에 의해 최초의 인공 심폐를 이용한 체외 순환에 의한 개심술이 시행되었다. 하지만 그 후 인공 심폐에 의한 수술 성적은 좋지 않았다. 1954년에 C. 월튼 릴레헤이/C. 월튼 릴레헤이영어에 의해 환자의 아버지 또는 어머니를 "인공 심폐"로 사용하는 교차 순환법이 발표되어[58], 인공 심폐 장치에 의한 체외 순환법은 잠시 중단되었지만, 이후 메이요 클리닉의 존 W. 커클린/존 커클린영어 등에 의해 기번형 인공 심폐가 개량되어 양호한 수술 성적을 거두면서, 이후 인공 심폐는 전 세계의 심장 외과 수술에서 널리 사용되게 되었다.
== 최소 침습 심장 수술 ==
최소 침습 심장 수술은 개흉술과 달리 흉벽에 5~8인치 절개가 필요한 수술의 대안으로, 외과의는 카메라와 특수 도구를 삽입할 수 있는 매우 작은 절개를 통해 내시경 시술을 수행할 수 있다.[29]
로봇 보조 심장 수술에서는 심장 외과 의사가 제어하는 기계를 사용하여 수술을 수행한다. 이것의 주요 장점은 필요한 절개의 크기인데, 외과의의 손이 들어갈 만큼 큰 절개 대신 세 개의 작은 포트 구멍만 있으면 된다.[30] 심장 수술에서 로봇 공학의 사용은 계속 평가되고 있지만, 초기 연구에 따르면 기존 기술의 안전한 대안이 될 수 있음을 보여주었다.[31]
== 로봇 심장 수술 ==
개흉술과 달리 흉벽에 5~8인치 절개가 필요한 수술의 대안으로, 외과의는 카메라와 특수 도구를 삽입할 수 있는 매우 작은 절개를 통해 내시경 시술을 수행할 수 있다.[29]
로봇 보조 심장 수술에서는 심장 외과 의사가 제어하는 기계를 사용하여 수술을 수행한다. 이것의 주요 장점은 필요한 절개의 크기인데, 외과의의 손이 들어갈 만큼 큰 절개 대신 세 개의 작은 포트 구멍만 있으면 된다.[30] 심장 수술에서 로봇 공학의 사용은 계속 평가되고 있지만, 초기 연구에 따르면 기존 기술의 안전한 대안이 될 수 있음을 보여주었다.[31]
3. 1. 개심술 (Open-heart surgery)
개심술(Open-heart surgery)은 외과의사가 흉부에 큰 절개(절개)를 가하여 흉곽을 열고 심장을 수술하는 모든 종류의 수술을 말한다. "Open(개방)"은 심장이 아닌 흉부를 의미한다. 수술 유형에 따라 외과의는 심장을 열 수도 있다.[17]토론토 대학교의 윌프레드 고든 비글로우 박사는 환자의 심장을 여는 시술이 무혈 및 무동 환경에서 더 잘 수행될 수 있음을 발견했다. 따라서 이러한 수술 중에는 심장을 일시적으로 멈추고 환자를 체외 순환기에 연결하는데, 이는 기계가 혈액과 산소를 펌프질한다는 것을 의미한다. 기계는 심장과 동일하게 기능할 수 없기 때문에 외과의는 환자가 기계를 사용하는 시간을 최소화하려고 노력한다.[18]
심장 수술에서 표적 온도 관리의 한계를 깨달은 후 체외 순환기가 개발되었다. 복잡한 심장 내 수복에는 시간이 걸리고, 환자는 신체(특히 뇌)로의 혈류와 심장 및 폐 기능이 필요하다. 1952년 7월, 포레스트 듀이 도드릴은 환자의 폐가 혈액에 산소를 공급하는 동안 좌심실을 우회하는 기계식 펌프를 인간에게 처음으로 사용하여 승모판을 수술했다.[19] 1953년, 필라델피아 토마스 제퍼슨 대학교의 존 헤이샴 기번 박사는 산소 공급기를 사용하여 체외 순환을 처음으로 성공적으로 사용했다고 보고했지만, 그 후 실패로 인해 이 방법을 포기했다.[21] 1954년, 릴리헤이 박사는 환자의 어머니 또는 아버지를 "인공 심폐기"로 사용하는 통제된 교차 순환 기술로 일련의 성공적인 수술을 수행했다.[20] 메이요 클리닉의 존 W. 커클린 박사는 기번 유형의 펌프 산소 공급기를 처음 사용했다.[21][22] 러셀 M. 넬슨은 1955년 유타에서 개심술을 시행한 최초의 외과 의사가 되었다.[23]
나지 즈흐디(Nazih Zuhdi)는 1960년 2월 25일 오클라호마시티의 머시 병원에서 7세 테리 진 닉스를 대상으로 첫 번째 의도적 전혈 희석 개심술을 시행했다. 수술은 성공적이었지만, 닉스는 3년 후 사망했다.[24] 1961년 3월, 즈흐디, 캐리, 그린은 의도적 전혈 희석 기계를 사용하여 3세 어린이에게 개심술을 시행했다.
1990년대 초, 외과 의사들은 체외 순환 없이 수행되는 무펌프 관상 동맥 우회술을 시작했다. 이러한 수술에서 심장은 수술 중에도 계속 뛰지만, 막힌 부분을 우회하는 도관 혈관을 연결할 수 있도록 거의 정지된 작업 공간을 제공하기 위해 안정화된다. 종종 사용되는 도관 혈관은 복재 정맥이다. 이 정맥은 내시경 정맥 채취술이라고 알려진 기술을 사용하여 채취한다.
제2차 세계 대전 이후 환자의 심장을 절개하여 육안으로 심장 내부를 수술하는 개심술이 발전해 나갔다. 토론토 대학교의 심장외과 의사 윌프레드 G. 비게로우/윌프레드 G. 비게로우영어가 1950년에 발표한 전신 저체온법[56]을 바탕으로, 1952년에 F. 존 루이스/F. 존 루이스영어 등이 세계 최초의 개심술로 심방 중격 결손 폐쇄술을 시행했다.[57]
당시 저체온법을 이용한 수술은 시간이 오래 걸리는 복잡한 심내 수복술의 경우, 전신의 여러 장기, 특히 허혈에 의한 저산소에 약한 뇌로의 혈액 관류가 부족하여, 그 점에서 한계가 있었다. 따라서 환자의 심폐 기능을 인공적으로 대체하는 방법이 요구되었지만, 1953년 제퍼슨 의과대학의 외과 의사 존 헤이샴 기번에 의해 최초의 인공 심폐를 이용한 체외 순환에 의한 개심술이 시행되었다. 하지만 그 후 인공 심폐에 의한 수술 성적은 좋지 않았다. 1954년에 C. 월튼 릴레헤이/C. 월튼 릴레헤이영어에 의해 환자의 아버지 또는 어머니를 "인공 심폐"로 사용하는 교차 순환법이 발표되어[58], 인공 심폐 장치에 의한 체외 순환법은 잠시 중단되었지만, 이후 메이요 클리닉의 존 W. 커클린/존 커클린영어 등에 의해 기번형 인공 심폐가 개량되어 양호한 수술 성적을 거두면서, 이후 인공 심폐는 전 세계의 심장 외과 수술에서 널리 사용되게 되었다.
3. 1. 1. 심폐기 (Cardiopulmonary bypass, CPB)
제2차 세계 대전 이후 환자의 심장을 절개하여 육안으로 심장 내부를 수술하는 개심술이 발전해 나갔다. 토론토 대학교의 심장외과 의사 윌프레드 G. 비게로우/윌프레드 G. 비게로우영어가 1950년에 발표한 전신 저체온법[56]을 바탕으로, 1952년에 F. 존 루이스/F. 존 루이스영어 등이 세계 최초의 개심술로 심방 중격 결손 폐쇄술을 시행했다[57]。당시 저체온법을 이용한 수술은 시간이 오래 걸리는 복잡한 심내 수복술의 경우, 전신의 여러 장기, 특히 허혈에 의한 저산소에 약한 뇌로의 혈액 관류가 부족하여, 그 점에서 한계가 있었다. 따라서 환자의 심폐 기능을 인공적으로 대체하는 방법이 요구되었지만, 1953년 제퍼슨 의과대학의 외과 의사 존 헤이샴 기번에 의해 최초의 인공 심폐를 이용한 체외 순환에 의한 개심술이 시행되었다. 하지만 그 후 인공 심폐에 의한 수술 성적은 좋지 않았다. 1954년에 C. 월튼 릴레헤이/C. 월튼 릴레헤이영어에 의해 환자의 아버지 또는 어머니를 "인공 심폐"로 사용하는 교차 순환법(cross circulation)이 발표되어[58], 인공 심폐 장치에 의한 체외 순환법은 잠시 중단되었지만, 이후 메이요 클리닉의 존 W. 커클린/존 커클린영어 등에 의해 기번형 인공 심폐가 개량되어 양호한 수술 성적을 거두면서, 이후 인공 심폐는 전 세계의 심장 외과 수술에서 널리 사용되게 되었다.
3. 2. 최소 침습 심장 수술 (Minimally invasive cardiac surgery)
최소 침습 심장 수술은 개흉술과 달리 흉벽에 5~8인치 절개가 필요한 수술의 대안으로, 외과의는 카메라와 특수 도구를 삽입할 수 있는 매우 작은 절개를 통해 내시경 시술을 수행할 수 있다.[29]로봇 보조 심장 수술에서는 심장 외과 의사가 제어하는 기계를 사용하여 수술을 수행한다. 이것의 주요 장점은 필요한 절개의 크기인데, 외과의의 손이 들어갈 만큼 큰 절개 대신 세 개의 작은 포트 구멍만 있으면 된다.[30] 심장 수술에서 로봇 공학의 사용은 계속 평가되고 있지만, 초기 연구에 따르면 기존 기술의 안전한 대안이 될 수 있음을 보여주었다.[31]
3. 3. 로봇 심장 수술 (Robotic heart surgery)
개흉술과 달리 흉벽에 5~8인치 절개가 필요한 수술의 대안으로, 외과의는 카메라와 특수 도구를 삽입할 수 있는 매우 작은 절개를 통해 내시경 시술을 수행할 수 있다.[29]로봇 보조 심장 수술에서는 심장 외과 의사가 제어하는 기계를 사용하여 수술을 수행한다. 이것의 주요 장점은 필요한 절개의 크기인데, 외과의의 손이 들어갈 만큼 큰 절개 대신 세 개의 작은 포트 구멍만 있으면 된다.[30] 심장 수술에서 로봇 공학의 사용은 계속 평가되고 있지만, 초기 연구에 따르면 기존 기술의 안전한 대안이 될 수 있음을 보여주었다.[31]
4. 주요 심장 질환 및 수술법
wikitext
- 폐쇄성 동맥 경화증
- 하지 정맥류
- 심부 정맥 혈전증
- 복부 내장 동맥류
- 션트 조성이 필요한 신부전
- 말초 동맥 혈행 재건술
- 해부학적 바이패스술
- 대퇴동맥-슬와 동맥 바이패스(F-P bypass)
- 비해부학적 바이패스술
- 대퇴동맥-대퇴동맥 바이패스(F-F bypass)
- 액와 동맥-대퇴동맥 바이패스(Ax-F bypass)
- 말초 정맥 혈행 재건술
- 정맥 스트리핑/Vein stripping영어
- 정맥 혈전 제거술
- 내부 동정맥루 조성술
=== 판막 질환 ===
심장외과에서는 여러 심장 판막 질환을 다룬다. 주요 질환으로는 대동맥판 협착증, 대동맥판 폐쇄 부전증, 승모판 협착증, 승모판 폐쇄 부전증, 삼첨판 협착증, 삼첨판 폐쇄 부전증, 폐동맥판 협착증, 폐동맥판 폐쇄 부전증/Pulmonic regurgitation영어 등이 있다.
이러한 질환의 치료를 위해 판막 성형술, 판륜 성형술, 판막 치환술, 방실판 교련 절개술, 복합 판막 수술 등 다양한 수술 방법이 사용된다. 판막 성형술에는 대동맥판 성형술/Aortic valvuloplasty영어, 승모판 성형술, 삼첨판 성형술이 있다. 판륜 성형술에는 승모판륜 성형술/Mitral valve annuloplasty영어과 삼첨판륜 성형술이 있으며, 판막 치환술에는 대동맥판 치환술/Aortic valve replacement영어과 승모판 치환술/Mitral valve replacement영어이 있다.
=== 허혈성 심장 질환 ===
관상 동맥 우회술(CABG)은 재혈관화라고도 하며, 혈전 형성을 예방하기 위해 심장과 신체에 혈액 공급을 전달하는 대체 경로를 만드는 흔한 외과적 수술이다.[27] 이는 여러 가지 방법으로 수행될 수 있으며, 사용되는 동맥은 신체의 여러 부위에서 채취할 수 있다. 동맥은 일반적으로 가슴, 팔 또는 손목에서 채취한 다음 관상 동맥의 일부에 연결하여 압력을 완화하고 심장 부위의 응고 인자를 제한한다.[28]
이 수술은 일반적으로 산소가 풍부한 혈액을 심장으로 운반하는 주요 통로인 관상 동맥에 플라크와 같은 물질이 축적되는 관상 동맥 질환(CAD)으로 인해 수행된다. 이로 인해 막힘 및/또는 파열이 발생하여 심근 경색을 유발할 수 있다.[28]
허혈성 심장 질환(IHD)에는 협심증, 심근 경색, 급성 관상동맥 증후군 등이 있다. 심근 경색의 합병증으로는 심실류, ・허혈성 승모판 폐쇄 부전증, 심실 중격 천공, 심장 파열 등이 있다.
관상동맥 우회술에는 인공 심폐기를 사용하는 심정지 하 관상동맥 우회술 (on-pump CABG / CCAB), 인공 심폐기를 사용하지 않는 (OPCAB: off-pump CABG), 인공 심폐기를 사용하는 심박동 하 관상동맥 우회술 (on-pump beating CABG), (MIDCAB: Minimally Invasive Direct CABG) 등이 있다. 심근 경색 합병증 수술도 시행된다.
=== 선천성 심장 질환 ===
선천성 심장 질환에는 심실 중격 결손, 심방 중격 결손, 동맥관 개존증, 대동맥 축착증, 단심실, 양대혈관 우심실 기시증, 방실 중격 결손, 좌심 저형성 증후군, 엡스타인 기형, 팔로 사징증, 대혈관 전위 등이 있다. 대동맥 축착은 단순 대동맥 축착과 대동맥 축착 복합으로 나뉜다. 대혈관 전위는 완전 대혈관 전위증(우대혈관 전위증)과 수정 대혈관 전위증(좌대혈관 전위증)으로 나뉜다.
개심술에는 심방 중격 결손 폐쇄술, 심실 중격 결손 폐쇄술, 팔로 사징증 근치술, 노우드 수술, 글렌 수술(폰탄 수술#글렌 수술), 폰탄 수술, 라스텔리 수술, 자텐 수술, 로스 수술, 완전형 방실 중격 결손증 수술이 있다.
비개심술에는 동맥관 폐쇄술, 체폐동맥 단락술(션트#BT 션트술), 폐동맥 협착술, 대동맥 축착증 수술, 대동맥 축착·대동맥궁 단절 복합 수술이 있다.
=== 대동맥 질환 ===
대동맥 박리는 대동맥 내막이 찢어지면서 대동맥 혈관벽이 분리되는 질환이다. 급성 대동맥 박리는 즉각적인 진단과 치료가 필요한 응급 질환이다. 대동맥류는 대동맥 벽이 약해져서 부풀어 오르는 질환으로, 위치에 따라 흉부 대동맥류(상행, 궁부, 하행), 복부 대동맥류, 흉복부 대동맥류로 나뉜다. 마르판 증후군 환자는 대동맥륜 확장증이 발생할 수 있다. 외상성 대동맥 파열은 흉부 외상으로 인해 대동맥이 파열되는 심각한 손상이다. 급성 대동맥 증후군은 급성 대동맥 박리, 대동맥 벽내 혈종, 관통성 대동맥 궤양 등을 포함하는 광범위한 질환군이다.
대동맥 질환의 치료에는 대동맥 인공 혈관 치환술이 시행될 수 있다. 흉부 대동맥 치환술(상행 대동맥, 궁부 대동맥, 하행 대동맥), 복부 대동맥 치환술, Y-그래프트 치환술, 흉복부 대동맥 치환술 등이 있다. 스텐트-그래프트 내삽술(EVAR, TEVAR)은 혈관 내로 스텐트-그래프트를 삽입하여 대동맥류를 치료하는 최소 침습적 시술이다. 대동맥 기부 질환에는 벤톨 수술이나 데이비드 수술과 같은 대동맥 기부 치환술이 시행될 수 있다.
=== 부정맥 ===
심장 질환에 합병된 발작성 또는 만성 심방세동, 심실 빈맥, 서맥성 부정맥(동기능부전 증후군, 방실 차단 등)을 치료한다. 또한, 심장 박동 조율기 삽입술 및 을 시행한다.
=== 심부전 ===
1945년, 소련의 병리학자 니콜라이 시니친은 개구리와 개를 대상으로 심장 이식을 성공적으로 수행했다.[25]
노먼 슙웨이는 인간 심장 이식의 아버지로 널리 알려져 있으나, 세계 최초의 성인 심장 이식은 슙웨이와 리처드 로워의 기술을 이용해 남아프리카 공화국의 흉부외과 의사 크리스티안 바너드가 시행했다.[25] 바너드는 1967년 12월 3일 케이프타운 그루트 슈어 병원에서 루이스 워슈칸스키에게 첫 이식을 실시했다.[25][26] 1967년 12월 6일, 에이드리언 캔트로위츠는 뉴욕 브루클린의 마이모니데스 병원(현재 마이모니데스 의료 센터)에서 최초의 소아 심장 이식을 수행했다.[25] 슙웨이는 1968년 1월 6일 스탠퍼드 대학교 병원에서 미국 최초의 성인 심장 이식을 수행했다.[25]
외과적 치료가 필요한 중증 심부전에는 심근증(비대성 심근증, 확장성 심근증, 제한성 심근증 포함)과 심근염 등이 있다. 이러한 질환의 치료에는 심장 이식, 보조 인공 심장 장착술, 좌심실 성형술(바티스타 수술 포함) 등이 시행된다.
=== 기타 심장 질환 ===
감염성 심내막염이나 수축성 심막염, 심장 점액종 등이 기타 심장 질환에 해당한다.
4. 1. 판막 질환
심장외과에서는 여러 심장 판막 질환을 다룬다. 주요 질환으로는 대동맥판 협착증, 대동맥판 폐쇄 부전증, 승모판 협착증, 승모판 폐쇄 부전증, 삼첨판 협착증, 삼첨판 폐쇄 부전증, 폐동맥판 협착증, 폐동맥판 폐쇄 부전증/Pulmonic regurgitation영어 등이 있다.이러한 질환의 치료를 위해 판막 성형술, 판륜 성형술, 판막 치환술, 방실판 교련 절개술, 복합 판막 수술 등 다양한 수술 방법이 사용된다. 판막 성형술에는 대동맥판 성형술/Aortic valvuloplasty영어, 승모판 성형술, 삼첨판 성형술이 있다. 판륜 성형술에는 승모판륜 성형술/Mitral valve annuloplasty영어과 삼첨판륜 성형술이 있으며, 판막 치환술에는 대동맥판 치환술/Aortic valve replacement영어과 승모판 치환술/Mitral valve replacement영어이 있다.
4. 2. 허혈성 심장 질환
관상 동맥 우회술(CABG)은 재혈관화라고도 하며, 혈전 형성을 예방하기 위해 심장과 신체에 혈액 공급을 전달하는 대체 경로를 만드는 흔한 외과적 수술이다.[27] 이는 여러 가지 방법으로 수행될 수 있으며, 사용되는 동맥은 신체의 여러 부위에서 채취할 수 있다. 동맥은 일반적으로 가슴, 팔 또는 손목에서 채취한 다음 관상 동맥의 일부에 연결하여 압력을 완화하고 심장 부위의 응고 인자를 제한한다.[28]이 수술은 일반적으로 산소가 풍부한 혈액을 심장으로 운반하는 주요 통로인 관상 동맥에 플라크와 같은 물질이 축적되는 관상 동맥 질환(CAD)으로 인해 수행된다. 이로 인해 막힘 및/또는 파열이 발생하여 심근 경색을 유발할 수 있다.[28]
허혈성 심장 질환(IHD)에는 협심증, 심근 경색, 급성 관상동맥 증후군 등이 있다. 심근 경색의 합병증으로는 심실류, ・허혈성 승모판 폐쇄 부전증, 심실 중격 천공, 심장 파열 등이 있다.
관상동맥 우회술에는 인공 심폐기를 사용하는 심정지 하 관상동맥 우회술 (on-pump CABG / CCAB), 인공 심폐기를 사용하지 않는 (OPCAB: off-pump CABG), 인공 심폐기를 사용하는 심박동 하 관상동맥 우회술 (on-pump beating CABG), (MIDCAB: Minimally Invasive Direct CABG) 등이 있다. 심근 경색 합병증 수술도 시행된다.
4. 3. 선천성 심장 질환
선천성 심장 질환에는 심실 중격 결손, 심방 중격 결손, 동맥관 개존증, 대동맥 축착증, 단심실, 양대혈관 우심실 기시증, 방실 중격 결손, 좌심 저형성 증후군, 엡스타인 기형, 팔로 사징증, 대혈관 전위 등이 있다. 대동맥 축착은 단순 대동맥 축착과 대동맥 축착 복합으로 나뉜다. 대혈관 전위는 완전 대혈관 전위증(우대혈관 전위증)과 수정 대혈관 전위증(좌대혈관 전위증)으로 나뉜다.개심술에는 심방 중격 결손 폐쇄술, 심실 중격 결손 폐쇄술, 팔로 사징증 근치술, 노우드 수술, 글렌 수술(폰탄 수술#글렌 수술), 폰탄 수술, 라스텔리 수술, 자텐 수술, 로스 수술, 완전형 방실 중격 결손증 수술이 있다.
비개심술에는 동맥관 폐쇄술, 체폐동맥 단락술(션트#BT 션트술), 폐동맥 협착술, 대동맥 축착증 수술, 대동맥 축착·대동맥궁 단절 복합 수술이 있다.
4. 4. 대동맥 질환
대동맥 박리는 대동맥 내막이 찢어지면서 대동맥 혈관벽이 분리되는 질환이다. 급성 대동맥 박리는 즉각적인 진단과 치료가 필요한 응급 질환이다. 대동맥류는 대동맥 벽이 약해져서 부풀어 오르는 질환으로, 위치에 따라 흉부 대동맥류(상행, 궁부, 하행), 복부 대동맥류, 흉복부 대동맥류로 나뉜다. 마르판 증후군 환자는 대동맥륜 확장증이 발생할 수 있다. 외상성 대동맥 파열은 흉부 외상으로 인해 대동맥이 파열되는 심각한 손상이다. 급성 대동맥 증후군은 급성 대동맥 박리, 대동맥 벽내 혈종, 관통성 대동맥 궤양 등을 포함하는 광범위한 질환군이다.대동맥 질환의 치료에는 대동맥 인공 혈관 치환술이 시행될 수 있다. 흉부 대동맥 치환술(상행 대동맥, 궁부 대동맥, 하행 대동맥), 복부 대동맥 치환술, Y-그래프트 치환술, 흉복부 대동맥 치환술 등이 있다. 스텐트-그래프트 내삽술(EVAR, TEVAR)은 혈관 내로 스텐트-그래프트를 삽입하여 대동맥류를 치료하는 최소 침습적 시술이다. 대동맥 기부 질환에는 벤톨 수술이나 데이비드 수술과 같은 대동맥 기부 치환술이 시행될 수 있다.
4. 5. 부정맥
심장 질환에 합병된 발작성 또는 만성 심방세동, 심실 빈맥, 서맥성 부정맥(동기능부전 증후군, 방실 차단 등)을 치료한다. 또한, 심장 박동 조율기 삽입술 및 을 시행한다.4. 6. 심부전
1945년, 소련의 병리학자 니콜라이 시니친은 개구리와 개를 대상으로 심장 이식을 성공적으로 수행했다.[25]노먼 슙웨이는 인간 심장 이식의 아버지로 널리 알려져 있으나, 세계 최초의 성인 심장 이식은 슙웨이와 리처드 로워의 기술을 이용해 남아프리카 공화국의 흉부외과 의사 크리스티안 바너드가 시행했다.[25] 바너드는 1967년 12월 3일 케이프타운 그루트 슈어 병원에서 루이스 워슈칸스키에게 첫 이식을 실시했다.[25][26] 1967년 12월 6일, 에이드리언 캔트로위츠는 뉴욕 브루클린의 마이모니데스 병원(현재 마이모니데스 의료 센터)에서 최초의 소아 심장 이식을 수행했다.[25] 슙웨이는 1968년 1월 6일 스탠퍼드 대학교 병원에서 미국 최초의 성인 심장 이식을 수행했다.[25]
외과적 치료가 필요한 중증 심부전에는 심근증(비대성 심근증, 확장성 심근증, 제한성 심근증 포함)과 심근염 등이 있다. 이러한 질환의 치료에는 심장 이식, 보조 인공 심장 장착술, 좌심실 성형술(바티스타 수술 포함) 등이 시행된다.
4. 7. 기타 심장 질환
감염성 심내막염이나 수축성 심막염, 심장 점액종 등이 기타 심장 질환에 해당한다.5. 수술 전후 관리
심장 수술 후에는 감염을 예방하고 흉터를 최소화하기 위해 절개 부위 관리가 필요하며, 부종과 식욕 부진이 흔하게 나타난다.[32][33] 개심술 후 회복은 약 48시간 동안 중환자실에서 이루어지며, 심박수, 혈압, 산소 수치 등을 면밀히 관찰한다.[34] 심장과 폐 주변 혈액 배액을 위해 흉관을 삽입하며, 퇴원 후에는 혈류 조절을 위해 압박 스타킹 착용을 권장한다.[34]
수술 후 ICU 또는 CCU에서는 심전도, 혈압(NIBP, ABP, CVP), 스완-간스 카테터, 경피 산소 포화도/SpO2영어, 심부 체온 등을 모니터링한다. 수술 직후에는 호흡 순환 동태가 불안정하기 쉬우므로, 즉각적인 대응을 위한 엄격한 관리가 필요하다. 수술실에서 기관 삽관 및 진정제/마약 투여 후 ICU에 입실하는 경우와 각성 및 발관 후 입실하는 경우에 따라 다른 관리가 이루어진다. 전자의 경우 인공 호흡 관리를 실시하고 각성 시기를 조절한다.
인공 심폐기를 사용한 개심술 후에는 체내 수분량 증가, 항이뇨 호르몬 활성화, 부신피질 호르몬 분비 증가 등으로 나트륨 저류 및 칼륨 손실이 발생하므로, 수술 초기에는 수분 및 칼륨 관리가 중요하다. 심장 전부하/Preload (cardiology)영어 감소를 위해 마이너스 밸런스를 유지하며, 수액, 수혈, 강심제를 조절한다.
스완-간스 카테터로 측정한 심박출 계수(CI) 저하는 저심박출량 증후군(LOS)의 중요한 징후이다. LOS 징후가 나타나면 출혈 등 합병증에 대처하고, β 차단제 영향이나 내인성 인자로 인한 서맥 발생 시 심방 또는 심실 페이싱으로 관리한다. 저혈압 시 폐동맥 쐐기압/PCWP영어에 따라 용량 부하나 카테콜아민 (도파민, 도부타민, 아드레날린)을 사용하고, 혈압 상승 시 소량의 혈관 확장제를 사용한다. 정상 혈압에서 폐동맥 쐐기압/PCWP영어, 폐동맥압/PAP영어, 우심방압/RAP영어가 높으면 니트로글리세린이나 밀리논 등의 혈관 확장제를 사용한다.
심장 수술 환자는 수술 전 항응고 요법을 받는 경우가 많고, 체외 순환을 이용하는 수술이 많아 수술 후 응고 기능 이상이 나타날 수 있다. 헤파린으로 인한 응고 기능 이상은 프로타민으로, 혈소판 감소는 혈소판 수혈로 대처한다. 드레인 출혈량에 따라 재개흉 지혈을 고려해야 한다. 드레인 배액이 적더라도 혈전으로 드레인이 막혀 심장 압전이 발생할 수 있으며, 빈맥, 저혈압, 혼합 정맥혈 산소 포화도/SvO2영어 저하 등 압전 징후가 나타나면 즉시 재개흉 지혈술을 시행한다.
심기능 억제 시에는 심장 수축력 증가를 위해 에피네프린, 노르에피네프린, 도파민, 도부타민 등의 카테콜아민, 칼슘 제제, 디곡신, 아무리논, 밀리논 등의 비 카테콜아민을 사용한다. 약물 사용에도 CI 2.0L/min/m2 이하가 지속되면 대동맥 내 풍선 펌프를 사용한다.
삽관 진정 하에 ICU에 입실한 경우, 각성 및 동맥혈 가스 데이터 확인 후 인공호흡기 이탈을 시작한다. 혈역학적 불안정, 수술 후 출혈 지속 등으로 재개흉 가능성이 있으면 진정 및 인공호흡 관리를 지속한다. 가래 배출이 어려우면 기관지 세척기, 미니 트랙 등을 사용하고, 장기간 호흡 관리 필요시 기관 절개술을 고려한다.
5. 1. 수술 전 관리
수술 전 물리 치료는 선택적 심장 수술을 받는 환자에게 폐렴 및 무기폐와 같은 수술 후 폐 합병증을 줄일 수 있으며, 평균적으로 입원 기간을 3일 이상 단축할 수 있다.[46] 수술 최소 4주 전에 흡연을 중단하면 수술 후 합병증의 위험을 줄일 수 있다.[47] 베타 차단제는 때때로 심장 수술 중에 처방되며, 이러한 수술 전후의 베타 아드레날린 수용체 차단이 심장 수술을 받는 환자에서 심방 세동 및 심실성 부정맥의 발생률을 줄일 수 있다는 낮은 확실성의 증거가 있다.[48]관상동맥 우회술에서 체외 순환을 사용하지 않을 예정인 경우 등을 포함하여, 항상 체외 순환을 사용한다는 가정하에 수술 전 검사를 수행해야 한다. 헤마토크릿이나 혈소판 수치에 따라 수혈 준비량을 검토하고, 심기능·호흡기능과 함께 간기능·신기능 평가도 실시하여 장기 부전의 위험을 평가한다. 대동맥 차단 예정 부위 및 송탈혈관 삽입 예정 부위의 혈관 석회화, 혈관 직경의 확인도 필수적이다.
대표적인 수술 전 검사는 다음과 같다.
- 일반 검사: 혈구 계산, 생화학, 응고 기능, 동맥혈 가스 분석 등
- 심기능·순환 동태의 평가: 흉부 X-선 검사, 심전도, 심장 초음파 검사, 심장 카테터 검사(관상동맥 조영술, 좌심실 조영술 등), 심근 신티그래피
- 중추 신경계 평가: 두부 CT, 경부 혈관 에코, 두경부 MRA
- 대동맥 차단 부위, 송탈혈 부위의 평가: 흉복부 CT
5. 2. 수술 중 관리
심장 수술 중 관리는 순환기계 및 호흡기계 관리가 중심이 된다.[62] 체혈압은 요골 동맥압을 모니터하는 경우가 많지만, 그 외에 대퇴동맥 압 등도 사용된다.[62] 동맥압 라인에서는 적절하게 동맥혈 가스 분석을 실시한다. 폐동맥 카테터(스완간츠 카테터®)는 심박출량, 폐동맥압 등 다양한 파라미터를 측정할 수 있다. 맥박 산소 측정기를 통해 산소 포화도 변화를 신속하게 알 수 있다. 경식도 심장 초음파는 수술 중 심기능 평가, 체외 순환 이탈 시 심강 내 공기 유무 평가 등에 사용한다. 직접 초음파는 상행 대동맥의 송혈관 위치 및 차단 가능 여부 검토를 위해 술자가 수술 시야에서 직접 시행한다. 직접 초음파 이외의 모니터 및 검사는 마취과 의사가 수행하지만, 수술 중 술자와의 긴밀한 의사 소통에 기반한 관리가 중요하다.수술 중 필요한 모니터 및 검사로는 심전도, 비침습적 혈압 측정(NIBP), 침습적 동맥압 측정(ABP)이 있다. 스완간츠 카테터는 심박출량(CO), 중심 정맥압(CVP), 폐동맥 압(PAP), 우심방 압(RAP), 폐동맥 쐐기압(PCWP), 혼합 정맥혈 산소 포화도(SvO2) 등을 측정한다. 경피 산소 포화도(SpO2), 경식도 심장 초음파, 심부 체온(직장온, 방광온), 직접 초음파(술자가 수행) 등도 활용된다.
5. 3. 수술 후 관리
심장 수술 후에는 감염을 예방하고 흉터를 최소화하기 위해 절개 부위 관리가 필요하며, 부종과 식욕 부진이 흔하게 나타난다.[32][33] 개심술 후 회복은 약 48시간 동안 중환자실에서 이루어지며, 심박수, 혈압, 산소 수치 등을 면밀히 관찰한다.[34] 심장과 폐 주변 혈액 배액을 위해 흉관을 삽입하며, 퇴원 후에는 혈류 조절을 위해 압박 스타킹 착용을 권장한다.[34]수술 후 ICU 또는 CCU에서는 심전도, 혈압(NIBP, ABP, CVP), 스완-간스 카테터, SpO2, 심부 체온 등을 모니터링한다. 수술 직후에는 호흡 순환 동태가 불안정하기 쉬우므로, 즉각적인 대응을 위한 엄격한 관리가 필요하다. 수술실에서 기관 삽관 및 진정제/마약 투여 후 ICU에 입실하는 경우와 각성 및 발관 후 입실하는 경우에 따라 다른 관리가 이루어진다. 전자의 경우 인공 호흡 관리를 실시하고 각성 시기를 조절한다.
인공 심폐기를 사용한 개심술 후에는 체내 수분량 증가, 항이뇨 호르몬 활성화, 부신피질 호르몬 분비 증가 등으로 나트륨 저류 및 칼륨 손실이 발생하므로, 수술 초기에는 수분 및 칼륨 관리가 중요하다. 감소를 위해 마이너스 밸런스를 유지하며, 수액, 수혈, 강심제를 조절한다.
스완-간스 카테터로 측정한 심박출 계수(CI) 저하는 저심박출량 증후군(LOS)의 중요한 징후이다. LOS 징후가 나타나면 출혈 등 합병증에 대처하고, β 차단제 영향이나 내인성 인자로 인한 서맥 발생 시 심방 또는 심실 페이싱으로 관리한다. 저혈압 시 PCWP에 따라 용량 부하나 카테콜아민 (도파민, 도부타민, 아드레날린)을 사용하고, 혈압 상승 시 소량의 혈관 확장제를 사용한다. 정상 혈압에서 PCWP, PAP, RAP가 높으면 니트로글리세린이나 밀리논 등의 혈관 확장제를 사용한다.
심장 수술 환자는 수술 전 항응고 요법을 받는 경우가 많고, 체외 순환을 이용하는 수술이 많아 수술 후 응고 기능 이상이 나타날 수 있다. 헤파린으로 인한 응고 기능 이상은 프로타민으로, 혈소판 감소는 혈소판 수혈로 대처한다. 드레인 출혈량에 따라 재개흉 지혈을 고려해야 한다. 드레인 배액이 적더라도 혈전으로 드레인이 막혀 심장 압전이 발생할 수 있으며, 빈맥, 저혈압, SvO2 저하 등 압전 징후가 나타나면 즉시 재개흉 지혈술을 시행한다.
심기능 억제 시에는 심장 수축력 증가를 위해 에피네프린, 노르에피네프린, 도파민, 도부타민 등의 카테콜아민, 칼슘 제제, 디곡신, 아무리논, 밀리논 등의 비 카테콜아민을 사용한다. 약물 사용에도 CI 2.0L/min/m2 이하가 지속되면 대동맥 내 풍선 펌프를 사용한다.
삽관 진정 하에 ICU에 입실한 경우, 각성 및 동맥혈 가스 데이터 확인 후 인공호흡기 이탈을 시작한다. 혈역학적 불안정, 수술 후 출혈 지속 등으로 재개흉 가능성이 있으면 진정 및 인공호흡 관리를 지속한다. 가래 배출이 어려우면 기관지 세척기, 미니 트랙 등을 사용하고, 장기간 호흡 관리 필요시 기관 절개술을 고려한다.
6. 수술 후 발생 가능한 합병증
심장 수술 및 체외 순환 기술의 발전으로 사망률이 크게 감소하여, 선천성 심장 결손 수술의 경우 현재 4~6%의 사망률을 보인다.[35][36]
심장 수술의 주요 우려 사항은 신경 손상이다. 뇌졸중은 모든 심장 수술 환자의 2~3%에서 발생하며, 다른 위험 요인이 있는 환자에게서 더 높은 비율로 나타난다.[37] 체외 순환에 기인하는 수술 후 증후군은 일시적인 신경 인지 증상을 보이며, 영구적인 신경 손상은 없다.[39]
수술 부서 및 외과 의사의 성과를 평가하기 위해 EuroSCORE라는 위험 모델이 사용되며, 영국에서는 이를 통해 모든 심장 흉부 외과 센터를 분석하고 결과를 의료 관리 위원회 웹사이트에서 확인할 수 있다.[40][41]
빅토르 스쿠민이 1978년 설명한 스쿠민 증후군/Syndrome de Skumin프랑스어은 인공 심장 판막 이식과 관련된 "심장 보철 정신 병리학적 증후군"[42]으로, 비합리적인 공포, 불안, 우울증, 수면 장애, 무력감이 특징이다.[43][44] 약물 및 비약물적 중재 예방적 접근 방식은 수술 후 심방세동 위험을 줄이고 입원 기간을 단축할 수 있지만, 사망률 개선 증거는 없다.[45]
스완-간스 카테터로 측정한 심박출 계수 (CI)의 저하는 저심박출량 증후군 (, '''LOS''')을 나타낸다. LOS 징후가 나타나면 출혈 등 수술 합병증에 대처하고, 서맥은 심방 페이싱이나 심실 페이싱으로 관리한다. 저혈압 시에는 용량 부하를 시행하거나 카테콜아민을 사용하며, 혈압 상승 시 소량의 혈관 확장제를 사용한다. 정상 혈압에서 PCWP, PAP, RAP가 높을 때는 니트로글리세린이나 밀리논 등의 혈관 확장제를 사용한다.
심장외과 수술 환자는 수술 전후 항응고 요법을 받기 때문에 응고 기능 이상이 나타날 수 있다. 헤파린으로 인한 응고 기능 이상은 프로타민으로 대처하고, 혈소판 감소에는 혈소판 수혈을 실시한다. 드레인 출혈량에 따라 재개흉을 고려하며, 드레인 배액이 적을 때에도 혈전으로 인한 심장 압전 발생에 주의하여, 빈맥·저혈압 등이 나타나면 신속하게 재개흉 지혈술을 시행한다.
7. 전문의 제도 (일본)
일본에서 심장 혈관 외과 분야의 일정 수준의 지식과 기술을 인정하는 전문의 자격으로, '''심장 혈관 외과 전문의''' 제도가 설치되어 있다.
일본 흉부 외과학회·일본 심장 혈관 외과학회·일본 혈관 외과학회로 구성된 3학회 구성 심장 혈관 외과 전문의 인정 기구에 의해, 경험 수술 사례, 논문·학회 발표 등의 업적을 토대로 자격 인정 심사가 이루어지고 있다. 심장 혈관 외과 전문의 취득 조건 중 하나로 "'''외과 전문의'''일 것"이 요구되기 때문에, 심장 혈관 외과 의사를 지망하는 젊은 의사는, 초기 연수 종료 후에 소화기 외과·호흡기 외과·유방(乳腺) 외과와 같은 일반 외과 경험을 2-3년 정도 쌓는 것이 필수적이다.
8. 심장 혈관 외과 수술 데이터베이스 (일본)
JapanSCORE도 참조
심장 혈관 외과 분야의 수술 위험 평가에 사용할 수 있는 임상 데이터베이스 기반의 위험 분석 모델로, EuroSCORE나 STS 점수 등 다양한 모델이 존재한다. 일본에서는 20세기까지 심장 혈관 외과 수술의 전국 규모 위험 조사가 이루어지지 않았지만, 2000년에 일본 성인 심장 혈관 외과 수술 데이터베이스('''JACVSD''')가 발족하여, 이듬해부터 실제로 인터넷을 통해 데이터 입력이 시작되었다. 2007년 10월부터 데이터 분석 기능 ('''JapanSCORE''')이 설치되었다[63][64]。 소아 심장 외과에서도 일본 선천성 심장 혈관 외과 수술 데이터베이스 ('''JCCVSD''')가 구축되어 있다.
9. 한국의 심장 수술 현황 (추가)
참조
[1]
논문
Kawasaki disease: laboratory findings and an immunopathogenesis on the premise of a "protein homeostasis system".
2012-03
[2]
웹사이트
Arteriosclerosis / atherosclerosis - Symptoms and causes
https://www.mayoclin[...]
2021-05-06
[3]
논문
Donor selection in heart transplantation
[4]
논문
Francisco Romero the first heart surgeon
1997-09
[5]
웹사이트
Pioneers in Academic Surgery
https://www.nlm.nih.[...]
U.S. National Library of Medicine
[6]
서적
Landmarks in Cardiac Surgery
Taylor & Francis
1998
[7]
논문
Verdens første hjerteoperasjon
http://www.tidsskrif[...]
2003-01
[8]
문서
Dictionary of National Biography – Henry Souttar (2004–08)
[9]
문서
Lawrence H Cohn (2007), '&Cardiac Surgery in the Adult'', pp. 6+
[10]
문서
"To Heal the Heart of a Child'': Helen Taussig, M.D. Joyce Baldwin, Walker and Company New York, 1992
[11]
논문
Effects of Growth Hormone Replacement on Parathyroid Hormone Sensitivity and Bone Mineral Metabolism
The Journal of The Adventure of Cardiac Surgery
2002-02
[12]
문서
Harold Ellis (2000) A History of Surgery, p. 223+
[13]
뉴스
About Horace G. Smithy, MD
http://academicdepar[...]
Medical University of South Carolina
2017-05-05
[14]
논문
F. John Lewis, MD: 1916–1993
1996-01
[15]
웹사이트
C. Walton Lillehei, Ph.D., M.D.: The Father of Open-Heart Surgery
https://www.heart.um[...]
University of Minnesota
2015-12-08
[16]
웹사이트
Spotlight on UAlberta medical giant: John Callaghan
https://www.ualberta[...]
[17]
웹사이트
Heart Surgery – What to Expect During Surgery | National Heart, Lung, and Blood Institute (NHLBI)
http://www.nhlbi.nih[...]
2022-06
[18]
웹사이트
A Heart Surgery Overview - Texas Heart Institute
http://www.texashear[...]
[19]
논문
Forest Dewey Dodrill: heart surgery pioneer. Michigan Heart, Part II
2002-05
[20]
논문
Evolution of Cardiopulmonary Bypass
2009
[21]
논문
Fifty Years of Open-Heart Surgery
2003
[22]
논문
Pioneers in Cardiac Surgery: The Mayo-Gibbon Heart-Lung Bypass Machine
https://els-jbs-prod[...]
2020-10-24
[23]
URL
https://healthcare.utah.edu/press-releases/2015/10/celebrating-60-years-of-cardiac-surgery-utah-russell-m-nelson-md
[24]
문서
Warren, Cliff, Dr. Nazih Zuhdi – His Scientific Work Made All Paths Lead to Oklahoma City, in Distinctly Oklahoma, November 2007, p. 30–33
[25]
서적
Every Second Counts
Berkley
2007
[26]
뉴스
Memories of the Heart
1987-11-29
[27]
웹사이트
What Is Coronary Artery Bypass Grafting? - NHLBI, NIH
http://www.nhlbi.nih[...]
2016-07-08
[28]
웹사이트
Open Heart Surgery - Cardiac Surgery - University of Rochester Medical Center
https://www.urmc.roc[...]
[29]
웹사이트
Open heart surgery: MedlinePlus Medical Encyclopedia
https://www.nlm.nih.[...]
2016-02-02
[30]
논문
Robotic Cardiac Surgery: The Future of Gold Standard or An Unnecessary Extravagance?
2019
[31]
논문
The role of robotics in cardiac surgery: a systematic review
2019
[32]
웹사이트
Heart Surgery {{!}} Incision Care
https://my.cleveland[...]
2016-07-08
[33]
웹사이트
What to Expect After Heart Surgery
https://www.sts.org/[...]
2016-07-08
[34]
웹사이트
What To Expect After Coronary Artery Bypass Grafting - NHLBI, NIH
http://www.nhlbi.nih[...]
2016-07-08
[35]
논문
Mortality rates after surgery for congenital heart defects in children and surgeons' performance
2000-03
[36]
논문
Sex-related disparity in surgical mortality among pediatric patients
2006-05
[37]
논문
Stroke after cardiac surgery and its association with asymptomatic carotid disease: an updated systematic review and meta-analysis
[38]
논문
Longitudinal assessment of neurocognitive function after coronary-artery bypass surgery
2001
[39]
논문
Cognitive outcome after off-pump and on-pump coronary artery bypass graft surgery: a randomized trial
2002
[40]
논문
Performance of the European System for Cardiac Operative Risk Evaluation II: A meta-analysis of 22 studies involving 145,592 cardiac surgery procedures
https://www.jtcvs.or[...]
2020-10-24
[41]
웹사이트
Heart Surgery in United Kingdom
http://heartsurgery.[...]
2011-10-21
[42]
논문
Psychological aspects of the rehabilitation of patients after the surgical treatment of heart defects
http://biblmdkz.ru/a[...]
[43]
논문
Nonpsychotic mental disorders in patients with acquired heart defects before and after surgery (review)
http://biblmdkz.ru/a[...]
1982
[44]
논문
Nonpsychotic mental disorder after open heart surgery
[45]
논문
Interventions for preventing post-operative atrial fibrillation in patients undergoing heart surgery
2013-01-31
[46]
논문
Preoperative physical therapy for elective cardiac surgery patients
2012-11-14
[47]
웹사이트
Complications after surgery: Can quitting smoking before surgery reduce the risks?
https://www.ncbi.nlm[...]
IQWiG (Institute for Quality and Efficiency in Health Care)
2013-06-27
[48]
논문
Perioperative beta-blockers for preventing surgery-related mortality and morbidity in adults undergoing cardiac surgery
2019-09-23
[49]
웹사이트
昭和大学横浜市北部病院 循環器センター
http://www.showa-cvc[...]
[50]
논문
Francisco Romero the first heart surgeon
http://linkinghub.el[...]
1997-09
[51]
웹사이트
Pioneers in Academic Surgery
http://www.nlm.nih.g[...]
U.S. National Library of Medicine
2014-06-10
[52]
서적
Landmarks in Cardiac Surgery
[53]
논문
Verdens første hjerteoperasjon
http://www.tidsskrif[...]
2003-01
[54]
서적
'First successful cardiac operation in a human, 1896: a documentation: the life, the times, and the work of Ludwig Rehn (1849–1930)'
Rockville, MD : Kabel
2002
[55]
서적
'History of Cardiac Surgery, 1896–1955'
Baltimore: Johns Hopkins Press
1970
[56]
간행물
General Hypothermia for Experimental Intracardiac Surgery: The Use of Electrophrenic Respirations, an Artificial Pacemaker for Cardiac Standstill, and Radio-Frequency Rewarming in General Hypothermia
1950-09
[57]
간행물
Closure of atrial septal defects with aid of hypothermia: experimental accomplishments and the report of one successful case
1953
[58]
웹사이트
'Dr. C. Walton Lillehei'
https://web.archive.[...]
[59]
웹사이트
日本心臓血管外科学会 わが国における血管外科 1.血管外科の歴史
http://jscvs.umin.ac[...]
[60]
문서
実際には大動脈疾患は心臓外科と血管外科が一部オーバーラップする領域となっているが、[[횡격막]]の上下(胸部と腹部大動脈)で分けられることが多い。
[61]
서적
心臓血管外科テキスト
中外医学社
[62]
문서
この場合IABP(大動脈内バルーンパンピング)を緊急で挿入する必要がある場合にも即座に対応できる。
[63]
문서
JapanSCOREの有用性の検討 — Logistic EuroSCOREとの比較を含めて
[64]
PDF
JACVSDパンフレット 2013年2月発行
http://www.jacvsd.um[...]
본 사이트는 AI가 위키백과와 뉴스 기사,정부 간행물,학술 논문등을 바탕으로 정보를 가공하여 제공하는 백과사전형 서비스입니다.
모든 문서는 AI에 의해 자동 생성되며, CC BY-SA 4.0 라이선스에 따라 이용할 수 있습니다.
하지만, 위키백과나 뉴스 기사 자체에 오류, 부정확한 정보, 또는 가짜 뉴스가 포함될 수 있으며, AI는 이러한 내용을 완벽하게 걸러내지 못할 수 있습니다.
따라서 제공되는 정보에 일부 오류나 편향이 있을 수 있으므로, 중요한 정보는 반드시 다른 출처를 통해 교차 검증하시기 바랍니다.
문의하기 : help@durumis.com