흡인성 폐렴
"오늘의AI위키"의 AI를 통해 더욱 풍부하고 폭넓은 지식 경험을 누리세요.
1. 개요
흡인성 폐렴은 구강인두 또는 위 내용물이 폐로 흡입되어 발생하는 폐렴의 일종이다. 연하 기능의 문제, 의식 저하, 불량한 구강 위생 등이 주요 원인이며, 뇌졸중, 파킨슨병, 치매와 같은 질환이 위험 요인으로 작용한다. 호기성 및 혐기성 세균 감염이 관련되며, 흉부 X선, 객담 배양 검사 등을 통해 진단한다. 치료는 항생제 투여를 중심으로 하며, 자세 조절, 구강 위생 관리, 영양 튜브 삽입 등이 예방 및 치료에 도움이 될 수 있다. 고령자, 특히 요양원 거주자에게서 흔히 발생하며, 폐렴 사망의 주요 원인으로 작용한다.
더 읽어볼만한 페이지
- 폐렴 - 바이러스성 폐렴
바이러스성 폐렴은 인플루엔자 바이러스 등 바이러스 감염으로 발생하는 폐렴으로, 발열, 기침 등의 증상이 나타나며, 백신 접종을 통해 예방하고 항바이러스제 투여 및 대증 치료를 통해 치료한다. - 폐렴 - 헤모필루스 인플루엔자
헤모필루스 인플루엔자는 호흡기 감염과 수막염을 일으키는 그람 음성 세균으로, 협막 유무에 따라 균주가 나뉘며, B형 헤모필루스 인플루엔자(Hib)는 백신으로 예방 가능하고, 최초로 전체 게놈 배열이 밝혀진 자유 생활 생명체이다.
| 흡인성 폐렴 | |
|---|---|
| 기본 정보 | |
 | |
| 일반 사항 | |
| 진료 분야 | 응급의학, 호흡기내과 |
| 증상 | 발열, 기침 |
| 합병증 | 폐농양, 폐렴 |
| 발병 시기 | 노년기 |
| 원인 및 위험 요인 | |
| 원인 | 노화 등으로 인한 연하 기능 장애로 인해 침, 음식, 위액 등에 포함된 세균이 기도에 유입됨. |
| 위험 요인 | 의식 수준 저하 삼킴 장애 알코올 의존증 경관 영양 불량한 구강 위생 |
| 진단 및 감별 진단 | |
| 진단 방법 | 병력, 증상, 흉부 X선, 객담 배양 등을 기반으로 함. |
| 감별 진단 | 화학성 폐렴, 결핵 |
| 치료 | |
| 투여 약물 | 클린다마이신 메로페넴 암피실린/설박탐 목시플록사신 |
| 빈도 | |
| 빈도 | 입원이 필요한 폐렴 환자의 약 10% |
2. 원인
흡인성 폐렴은 연하 기전에 문제가 있는 신경계 질환 환자나, 연하 기능이 직접 손상되거나 의식에 영향을 미치는 부상의 결과로 발생하는 경우가 많다.[4] 의식 장애는 수술을 위한 전신 마취처럼 의도적인 경우도 있다. 많은 수술에서 수술 4시간 전부터 최소 금식(nil per os, NPO)하도록 지시하는데, 이는 세균이 폐로 들어가 감염을 일으킬 수 있기 때문이다.
마취 유도 과정과 같은 수술 중에는 흡인 사례가 많이 발생한다.[17] 마취제 투여는 구역 반사와 같은 보호 반사를 억제하여 위 내용물이 폐로 쉽게 들어갈 수 있게 한다. 상부 위장관계 기능 장애와 같은 특정 위험 요인은 흡인 위험을 높이므로, 수술 전 이러한 상태를 확인하는 것이 중요하다.[17] 또한 수술 전 환자의 금식이 권장된다.[17] 위 내용물의 산도를 낮추는 약물과 급속 순차 유도가 도움이 될 수 있지만, 아직 충분히 연구되지는 않았다.[17] 양성자 펌프 억제제와 같이 위산도를 낮추는 약제는 세균 증식을 촉진하고 폐렴 위험을 증가시킬 수 있다.[1]
감염은 여러 종류의 세균이 원인일 수 있으며,[29] 의식 수준 저하, 연하장애, 알코올 중독, 경관영양, 구강 위생 불량 등이 위험 요인으로 작용한다.[26] 진단은 과거력, 증상, 흉부 X선 촬영, 객담 배양 검사를 바탕으로 이루어지며,[26][28] 다른 종류의 폐렴과 구분하기 어려울 수 있다.[26]
2. 1. 위험 요인
흡인성 폐렴의 주요 위험 요인은 다음과 같다.- 연하곤란: 연하 기능 장애는 위나 입에서 기도로 이물질이 유입될 위험을 증가시킨다.[12] 뇌졸중, 신경퇴행성 질환(예: 파킨슨병), 다발성 경화증과 같이 삼키는 기전에 관여하는 신경에 직접적으로 영향을 미치는 신경계 질환이 대표적이다.[2] 진행된 COPD 환자처럼 흉부의 해부학적 변화도 식도 압박 및 역류를 통해 연하 기전을 방해할 수 있다.[2]
- 의식 수준 변화: 전신 마취, 알코올, 발작 등으로 인한 의식 수준 변화는 흡인으로부터 신체를 보호하는 기전을 무력화시키고 구역질, 구토를 유발하여 삼킴 기능에 영향을 미친다.[2]
- 세균 증식: 불량한 구강 위생은 구강 내 세균 과다 증식을 유발하여 흡인성 폐렴 발생률을 높인다.[2]
- 민족: 아시아인은 다른 민족에 비해 흡인성 폐렴으로 인한 사망 위험이 낮지만, 아프리카계 미국인과 백인은 비슷한 수준이며, 히스패닉계는 비히스패닉계보다 사망 위험이 낮다.[5]
- 기타 요인:
- 개인 요인: 고령, 남성, 당뇨병, 영양실조[6]
- 약물 요인: 항정신병 약물, 양성자 펌프 억제제, 안지오텐신 전환 효소 억제제 사용[6]
- 환경/상태 요인: 시설 거주, 장기 입원/수술, 위관 영양,[7] 기도 삽관, 면역 저하, 흡연, 항생제 치료, 폐 청소 능력 감소, 기침 반사 약화, 점막 손상, 점액섬모 청소 기능 저하, 세포/체액성 면역 변화, 기도 폐색, 폐 조직 손상[8]
흡인성 폐렴은 다양한 세균 감염으로 발생할 수 있으며,[29] 의식 수준 저하, 연하장애, 알코올 중독, 경관영양, 구강 위생 불량 등이 주요 위험 요인이다.[26]
2. 2. 관련 세균
흡인성 폐렴에 관여하는 세균은 호기성 또는 혐기성일 수 있다.[9]흔히 관여하는 호기성 세균은 다음과 같다.
- ''폐렴 연쇄구균(Streptococcus pneumoniae)''[11]
- ''황색포도상구균(Staphylococcus aureus)''[11]
- ''인플루엔자 균(Haemophilus influenzae)''[11]
- ''녹농균(Pseudomonas aeruginosa)''[11]
- 클레브시엘라: 종종 알코올 중독자의 흡인성 폐엽 폐렴에서 발견됨
혐기성 세균 또한 흡인성 폐렴의 발병 기전에서 중요한 역할을 한다.[10] 혐기성 세균은 정상적인 구강 세균총의 대부분을 차지하며, 폐에 부패성 액체가 존재하는 것은 혐기성 세균에 의한 이차적 흡인성 폐렴을 강력하게 시사한다.[10] 배양을 통해 혐기성 세균의 존재를 확인하기는 어렵지만, 일반적으로 흡인성 폐렴 치료에는 혐기성 세균에 대한 항균 작용이 포함된다.[10] 잠재적인 혐기성 세균은 다음과 같다.
감염은 여러 종류의 세균이 원인일 수 있다.[29]
3. 병태 생리
흡인은 입안이나 위의 내용물이 폐로 들어가는 것을 의미한다.[12] 흡인물의 성분에 따라 세 가지 합병증이 나타날 수 있다.[12]
- 화학성 폐렴은 흡인물의 pH 값과 양에 따라 심각한 정도가 달라진다.[12] 산 성분 흡인 후 폐에는 두 가지 변화가 나타난다. a) 호흡 상피에 직접적인 독성 손상이 발생하여 간질성 폐부종이 생기고, b) 수 시간 후 사이토카인 생성, 호중구 침윤 및 대식세포 활성화 등 염증 반응이 발생한다. 산소가 없는 유리기(free radical)가 생성되어 추가적인 폐 손상을 일으킨다. 산 성분 흡인 후에도 증상이 없는 환자도 있다. 다른 환자들은 호흡곤란, 흉막염성 흉통, 기침, 발열, 피 섞인 거품 같은 가래 및 호흡부전을 겪을 수 있다.
- 흡인성 폐렴이 발생할 수 있다.[12]
- 세 번째 합병증은 기도를 막는 미립 물질을 흡입한 후 발생한다.[12] 환자는 갑작스러운 동맥 저산소증과 폐 무기폐가 발생한다.
4. 증상
흡인성 폐렴의 징후와 증상은 점진적으로 나타날 수 있는데, 호흡수 증가, 악취가 나는 가래, 객혈(피를 토하는 증상), 발열 등이 이에 해당한다.[12] 흡인성 폐렴은 폐농양(폐에 고름이 차는 질환)이나 농흉(폐 내부에 고름이 축적되는 질환)과 같은 합병증을 유발할 수 있다.[12] 지속적인 흡인이 발생하면 만성 염증으로 인해 폐 내부가 두꺼워져 기관지확장증이 발생할 수도 있다.[12]
산 흡인 후에도 증상이 없는 환자도 있지만, 다른 환자들은 호흡곤란, 흉막염성 흉통(가슴 통증), 기침, 발열, 피 섞인 거품 같은 가래 및 호흡부전을 경험할 수 있다.
5. 진단
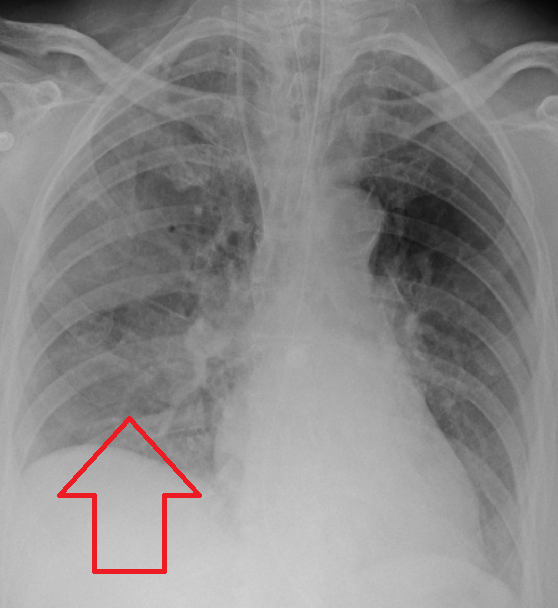
흡인 여부는 일반적으로 비디오 투시 인두 연하 검사를 통해 평가된다. 이 검사는 액체 및 고형 음식의 농도를 변화시켜 연하 기전을 방사선학적으로 평가하는 검사이다. 이러한 검사는 성대 및 그 아래로의 침투를 평가할 수 있지만, 흡인에 대한 민감하고 특이적인 지표는 아니다.[20] 또한, 흡인성 폐렴과 흡인성 폐렴증을 구별하기 어렵다.[14]
흡인성 폐렴은 일반적으로 임상적 상황(흡인 위험 요소가 있는 사람)과 방사선학적 소견(적절한 위치의 침윤)의 조합으로 진단된다.[2] 흡인성 폐렴을 포함하여 폐렴이 의심되는 경우 일반적으로 흉부 X선 검사를 시행한다. 흉부 X선 소견에서 흡인성 폐렴을 뒷받침하는 소견에는 환자가 흡인이 발생했을 때의 자세에 따라 국소적인 실변이 포함된다. 예를 들어, 앙와위로 흡인된 사람은 종종 폐의 우하엽에 실변이 생긴다. 오염 위험이 높기 때문에 객담 배양은 흡인성 폐렴 진단에 사용되지 않는다. 흡인 후 호흡 곤란과 발열과 같은 임상 증상도 흡인성 폐렴에 대한 의심을 증가시킬 수 있다. 마찬가지로, 영향을 받은 폐 영역에서 들리는 변화된 호흡음과 같은 신체 검사 소견도 흡인성 폐렴을 시사할 수 있다. 일부 흡인성 폐렴의 경우는 음식 입자 또는 알약 조각과 같은 기타 미립자 물질의 흡인으로 인해 발생하며, 이는 폐 생검 검체에서 병리학자에 의해 진단될 수 있다.[15]
흡인성 폐렴과 화학성 폐렴은 비슷하게 보일 수 있지만, 이러한 질환의 관리에 있어 중요한 차이점이 있기 때문에 두 질환을 구별하는 것이 중요하다. 화학성 폐렴은 폐 조직의 안쪽 층 손상으로 인해 체액 유입이 유발된다. 이러한 반응으로 인한 염증은 흡인성 폐렴에서 볼 수 있는 것과 유사한 소견(예: 백혈구 수 증가, 방사선학적 소견, 발열)을 빠르게 유발할 수 있다. 그러나 화학성 폐렴의 소견은 흡인성 폐렴에서 볼 수 있는 것처럼 감염에 의한 것이 아니라 염증에 의해 유발된다는 점에 유의해야 한다. 염증은 신체가 신체에 대한 위협으로 인식하는 것에 대한 신체의 면역 반응이다. 따라서 화학성 폐렴 치료에는 일반적으로 항생제를 제외한 염증성 체액 제거 및 지지 요법이 포함된다. 항균제 사용은 이차 세균 감염이 합병된 화학성 폐렴에 국한된다.
6. 치료
흡인성 폐렴의 치료는 환자의 자세 조절과 구인두 내용물 흡인으로 시작한다. 비위관을 삽입한 상태에서 흡인해야 하며, 기관 삽관을 하지 않은 환자에게는 가습 산소를 공급하고 침대 머리 부분을 45도 각도로 올린다. 환자의 산소 포화도를 면밀히 관찰하고, 저산소혈증이 감지되면 기계적 호흡을 위한 긴급 기관 삽관을 실시한다. 정량적 세균 검사를 위한 기관지폐포 세척액 샘플 채취와 분비물 제거를 위해 유연 기관지내시경 검사를 종종 사용한다.[18]
흡인성 폐렴의 주요 치료는 항생제 사용이다. 감염을 일으키는 세균을 제거하기 위해 항생제를 사용하며,[2] 다양한 종류의 세균을 고려하여 광범위 항생제를 적용한다.[2] 질병 진행을 막기 위해 필요 여부와 관계없이 항생제 치료를 즉시 시작하는 것이 일반적이다. 권장되는 항생제로는 클린다마이신, 메로페넴, 에르타페넘, 암피실린/술박탐, 모시플록사신 등이 있다.[2] 항생제 내성 가능성이 있는 경우에는 피페라실린/타조박탐, 세페핌, 레보플록사신, 이미페넘, 메로페넴 등을 사용한다.[19] 일반적인 항생제 치료 기간은 약 5일에서 7일이다.[19] 폐에 많은 양의 체액이 축적된 경우, 체액 배액이 치료에 도움이 될 수 있다.[10]
화학성 폐렴 환자에게는 일반적으로 항생제가 필요하지 않다.[30]
7. 예방
흡인성 폐렴의 발생률과 중증도를 줄이기 위한 방법은 다음과 같다.
연구에 따르면 구강 내 세균을 줄이는 것은 흡인성 폐렴 발생률과 사망률 감소와 관련이 있다.[16] 구강 내 세균 수를 줄이는 방법에는 국소 항생제부터 정맥 내 항생제 사용에 이르기까지 다양한 항균제 사용이 있다.[16] 항생제는 세균의 성장을 억제하고 파괴하는 데 중점을 두는 반면, 치과 전문가가 구강 세균을 기계적으로 제거하는 것 또한 세균 수를 줄이는 데 중요한 역할을 한다.[16] 구강 내 세균 수를 줄이면 흡인이 발생했을 때 감염 가능성도 낮아진다.[16]
중환자로서 영양 공급을 위해 튜브가 필요한 경우, 십이지장이나 공장(유문 후 영양 공급)에 영양 튜브를 삽입하는 것이 위에 삽입하는 것보다 흡인성 폐렴 위험을 줄일 수 있다는 증거가 있다.[7]
흡인성 폐렴 위험이 있는 사람들은 삼킴 기능이 저하되어 식사 중 음식물이 흡인될 가능성이 높다.[16] 혀와 입술을 포함한 삼키는 행위에 관여하는 신체 부위를 훈련하면 흡인 및 흡인성 폐렴 발생을 줄일 수 있다는 증거가 있지만, 이러한 효과를 확인하기 위해서는 추가 연구가 필요하다.[16] 식사 중 자세를 바꾸거나 식사를 돕는 등의 간단한 행동을 통해 삼키는 능력을 향상시키고 흡인 위험을 줄일 수 있다.
수술 중, 특히 마취 유도 과정에서 많은 흡인 사례가 발생한다.[17] 마취제 투여는 보호 반사, 특히 구역 반사를 억제한다. 그 결과 위 내용물이 폐로 쉽게 들어갈 수 있다. 특히 상부 위장관계 기능 장애를 일으키는 질환과 같은 특정 위험 요인은 개인을 흡인에 더 취약하게 만든다.[17] 수술 전에 이러한 상태를 확인하는 것은 적절한 수술 준비에 필수적이다.[17] 또한 수술 전 환자의 금식이 권장된다.[17] 위 내용물의 산도를 낮추는 약물과 급속 순차 유도는 유익할 수 있지만, 아직 충분히 연구되지 않았다.[17] 반면, 위산도 감소와 관련하여, 산성 환경은 위장관에 서식하는 미생물을 죽이는 데 필요하다. 프로톤 펌프 억제제와 같이 위산도를 낮추는 약제는 세균 증식을 촉진하고 폐렴 위험을 증가시킬 수 있다.[1]
8. 합병증
흡인성 폐렴의 합병증으로는 삼출성 흉막 삼출액, 농흉, 폐농양 등이 발생할 수 있다.[12] 치료하지 않으면 흡인성 폐렴이 진행되어 폐농양이 형성될 수 있다. 또 다른 가능한 합병증은 폐 내부에 고름이 축적되는 농흉이다. 지속적인 흡인이 발생하면 만성 염증으로 인해 폐 내부가 보상적으로 두꺼워져 기관지확장증이 발생할 수 있다.
흡인물의 구성에 따라 세 가지 합병증이 설명되어 있다.[12]
- 화학성 폐렴은 흡인물의 pH 값과 양에 따라 중증도가 달라진다.[12] 산 흡인 후 폐에는 다음과 같은 두 가지 변화가 나타난다. a) 호흡 상피에 대한 직접적인 독성 손상으로 간질성 폐부종이 발생하고, b) 수 시간 후 사이토카인 생성, 호중구 침윤 및 대식세포 활성화를 포함하는 염증 반응이 발생한다. 산소가 없는 유리기가 생성되어 추가적인 폐 손상으로 이어진다. 산 흡인 후에도 증상이 없는 환자도 있다. 다른 환자들은 호흡곤란, 흉막염성 흉통, 기침, 발열, 피 섞인 거품 같은 가래 및 호흡부전을 경험할 수 있다.
- 흡인성 폐렴이 발생할 수 있다.[12]
- 세 번째 합병증은 기도를 막는 미립 물질을 흡입한 후 발생한다.[12] 환자는 갑작스러운 동맥 저산소증과 폐 무기폐가 발생한다.
9. 예후
연하장애 임상의들은 종종 식이 요법 변경, 머리 위치 변경 또는 모든 경구 섭취 제거를 권장한다. 연구에 따르면 액체를 걸쭉하게 하면 인두 통과 시간이 느려져 흡인을 감소시킬 수 있지만, 지연된 흡인 위험이 있는 인두 잔류물이 증가한다는 것도 보여주었다.[20] 임상적 중재가 폐렴 발생률을 감소시키는 능력은 상대적으로 알려져 있지 않다. 식이 수정 또는 금식은 환자의 자신의 분비물을 처리하는 능력에도 영향을 미치지 않는다. 환자의 개별적인 활력이 흡인보다 폐 감염 발생에 더 큰 영향을 미칠 수 있다. 또한 뇌졸중 환자와 비교하여 식도 연하 장애 환자에게는 폐렴 위험이 증가하는데, 뇌졸중 환자는 급성 손상에서 회복됨에 따라 호전되는 반면, 식도 연하 장애는 시간이 지남에 따라 악화될 가능성이 높기 때문이다. 흡인성 폐렴 환자의 한 코호트 연구에서 전체 3년 사망률은 40%였다.[20]
연구에 따르면 흡인성 폐렴은 다른 유형의 폐렴과 비교하여 전체 입원 사망률 증가와 관련이 있는 것으로 나타났다.[21] 30일 사망률, 90일 사망률 및 1년 사망률을 포함한 다른 기간에 대한 추가 연구가 필요하다.[21] 흡인성 폐렴 진단을 받은 사람들은 향후 폐렴 발병 위험이 증가했다. 실제로 이러한 사람들은 병원에서 퇴원한 후 재입원 위험도 더 높은 것으로 나타났다.[21] 마지막으로 한 연구에 따르면 흡인성 폐렴 진단을 받은 사람들은 다른 유형의 폐렴과 비교하여 치료 실패 가능성이 더 높은 것으로 나타났다.[21]
10. 역학
일본 고령자의 경우, 폐렴의 80% 이상을 흡인성 폐렴이 차지하며, 사망 통계에서 세 번째 질병이다.[32] 매일 2만 명의 70세 이상 고령자가 흡인성 폐렴으로 입원하고 있으며, 연간 의료비는 4.45조엔으로 추산된다.[32]
11. 노인에서의 흡인성 폐렴
고령화는 연하곤란의 위험을 증가시킨다. 요양원에 거주하는 노인들의 연하곤란 유병률은 약 50%이며, 연하곤란이 있는 노인의 30%는 흡인성 폐렴을 일으킨다.[22] 75세 이상의 경우 연하곤란으로 인한 폐렴 위험은 65세 미만의 경우보다 6배 더 높다.[22] 노쇠, 삼킴 기능 저하, 기침 반사 감소 및 신경계 합병증과 같은 여러 요인으로 인해 연하곤란은 노인성 증후군으로 간주될 수 있다.[23]
노인에게서는 비정형적인 증상이 흔하다. 고령 환자는 T세포 기능이 저하되어 발열 반응을 보이지 못할 수 있다. 고령자의 점막섬모 청소능 또한 저하되어 가래 생성과 기침이 감소한다. 따라서, 다양한 노인성 증후군으로 비특이적으로 나타날 수 있다.[12]
노년층에서 연하곤란은 흡인성 폐렴 발생의 중요한 위험 요소이다. 흡인성 폐렴은 대부분 타액이나 음식물 및 액체에 묻어 있는 세균의 미량 흡인과 손상된 숙주 면역 기능이 결합하여 발생한다.[24] 만성 폐렴은 노년층 요양원 거주자의 흡인성 폐렴의 주요 특징이며, 산발적인 발열(수개월 동안 주 1일)로 나타난다. 방사선 검토 결과, 폐 조직의 만성 염증이 나타나 만성 미량 흡인과 만성 폐렴 간의 연관성을 보여준다.
낙상 다음으로, 음식물이 기도를 막는 질식은 노인 요양 시설에서 예방 가능한 사망 원인 중 두 번째로 높은 비율을 차지한다.[1] 음식물 질식 위험은 일반적으로 어린아이들과 관련이 있지만, 65세 이상의 사람들은 1~4세 어린이보다 질식 발생률이 7배나 높다는 데이터가 있다.[24]
파킨슨병 환자에서 연하곤란의 유병률은 연하곤란 평가 방법의 차이로 인해 20%에서 100%까지 다양하게 보고되고 있다.[25] 뇌졸중과 같은 일부 질환과 달리, 파킨슨병에서 연하곤란은 질병이 진행됨에 따라 악화된다. 흡인성 폐렴은 질병 기간이 5년 이상인 파킨슨병 환자의 응급 입원의 가장 흔한 원인이었으며, 폐렴은 주요 사망 원인 중 하나였다.
진행된 치매와 연하곤란 환자에 대한 익숙한 치료 모델은 재발하는 흉부 감염의 악순환으로, 흔히 흡인 및 관련 재입원과 관련이 있다. 많은 치매 환자들은 음식을 거부하거나 무관심하며 음식물을 제대로 삼키지 못한다. 또한 구강 위생 불량, 자세 변경 및 수유에 대한 높은 의존도, 구강 흡인의 필요성과 같은 많은 요인들이 기여한다. 따라서 위관영양이 더 안전한 선택으로 여겨질 수 있지만, 진행된 치매 환자에게 위관영양이 유익하다는 것은 입증되지 않았다. 따라서 흉부 감염 발생 위험에도 불구하고 경구적으로 계속 먹고 마시는 것이 선호되는 선택이다.[22]
치료는 일반적으로 클린다마이신(Clindamycin), 메로페넴(Meropenem), 암피실린/술박탐(Ampicillin/sulbactam)(유나신 등), 목시플록사신(Moxifloxacin)과 같은 항생제가 사용된다.[26] 화학성 폐렴 환자에게는 항생제가 일반적으로 필요하지 않다.[30] 폐렴으로 입원한 환자 중 약 10%는 흡인에 의한 것이다.[26] 특히 요양원에 있는 고령자에게서 많이 발생한다.[31] 남녀 모두 동일하게 발병한다.[28]
일본 고령자의 경우, 폐렴의 80% 이상을 흡인성 폐렴이 차지하며, 사망 통계에서는 세 번째 질병이다.[32] 매일 2만 명의 70세 이상 고령자가 흡인성 폐렴으로 입원하고 있으며, 연간 의료비는 4.45조엔으로 추산되고 있다.[32]
12. 대한민국의 흡인성 폐렴 현황 및 정책
誤嚥性肺炎일본어은 일본에서 고령자 폐렴의 80% 이상을 차지하며, 사망 원인 중 세 번째로 흔한 질병이다.[32] 매일 2만 명의 70세 이상 고령자가 흡인성 폐렴으로 입원하며, 연간 의료비는 4.45조엔으로 추산된다.[32]
참조
[1]
서적
StatPearls
StatPearls Publishing
2023
[2]
저널
Aspiration pneumonia: a review of modern trends
2015-02-01
[3]
서적
Ferri's Clinical Advisor
Elsevier Health Sciences
2017
[4]
저널
Aspiration pneumonia: Incidence, mortality, and at-risk populations
2002
[5]
저널
Comorbid disease and the effect of race and ethnicity on in-hospital mortality from aspiration pneumonia
2004-11-01
[6]
저널
Risk factors for aspiration pneumonia in frail older people: a systematic literature review
2011-06-01
[7]
저널
Post-pyloric versus gastric tube feeding for preventing pneumonia and improving nutritional outcomes in critically ill adults
2015-08-01
[8]
저널
Impact of oral diseases on systemic health in the elderly: diabetes mellitus and aspiration pneumonia
2000
[9]
저널
Pneumonitis and pneumonia after aspiration
2017-03-01
[10]
저널
How important are anaerobic bacteria in aspiration pneumonia: when should they be treated and what is optimal therapy
2013-03-01
[11]
서적
Robbins Basic Pathology: With Student Consult Online Access
Saunders
[12]
저널
Preventing aspiration pneumonia in older people: do we have the 'know-how'?
2014-07-01
[13]
EMedicine
Aspiration Pneumonitis and Pneumonia
[14]
저널
Characteristics associated with clinician diagnosis of aspiration pneumonia; a descriptive study of afflicted patients and their outcomes
2015
[15]
저널
Pulmonary disease due to aspiration of food and other particulate matter: a clinicopathologic study of 59 cases diagnosed on biopsy or resection specimens
2007-05-01
[16]
저널
Prevention of aspiration pneumonia (AP) with oral care
2012-07-01
[17]
저널
Acute Intraoperative Pulmonary Aspiration
2015-08-01
[18]
저널
Pneumonitis and pneumonia after aspiration
2017
[19]
저널
Aspiration Pneumonia
2019-02-14
[20]
저널
Evaluation of the Natural History of Patients Who Aspirate
2017
[21]
저널
Prognostic implications of aspiration pneumonia in patients with community acquired pneumonia: A systematic review with meta-analysis
2016-12-01
[22]
저널
An Acute Model of Care to Guide Eating & Drinking Decisions in the Frail Elderly with Dementia and Dysphagia
2018
[23]
저널
The effect of a daily application of a 0.05% chlorhexidine oral rinse solution on the incidence of aspiration pneumonia in nursing home residents: a multicenter study
2017
[24]
저널
Age-Related Changes to Eating and Swallowing Impact Frailty: Aspiration, Choking Risk, Modified Food Texture and Autonomy of Choice
2018
[25]
저널
Management of Dysphagia in Patients with Parkinson's Disease and Related Disorders
2019
[26]
저널
Aspiration pneumonia: a review of modern trends
2015-02-01
[27]
웹사이트
A-12 誤嚥性肺炎|一般社団法人日本呼吸器学会
https://www.jrs.or.j[...]
2022-11-02
[28]
서적
Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1
https://books.google[...]
Elsevier Health Sciences
2017
[29]
서적
Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1
https://books.google[...]
Elsevier Health Sciences
2017
[30]
서적
Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1
https://books.google[...]
Elsevier Health Sciences
2017
[31]
서적
Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1
https://books.google[...]
Elsevier Health Sciences
2017
[32]
저널
70 歳以上の高齢者の誤嚥性肺炎に関する総入院費の推計値
2014
[33]
웹사이트
Aspiration Pneumonia
https://www.ncbi.nlm[...]
StatPearls Publishing
2022-05-09
[34]
저널
Aspiration pneumonia: a review of modern trends
2015-02-01
[35]
서적
Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1
https://books.google[...]
Elsevier Health Sciences
2017
본 사이트는 AI가 위키백과와 뉴스 기사,정부 간행물,학술 논문등을 바탕으로 정보를 가공하여 제공하는 백과사전형 서비스입니다.
모든 문서는 AI에 의해 자동 생성되며, CC BY-SA 4.0 라이선스에 따라 이용할 수 있습니다.
하지만, 위키백과나 뉴스 기사 자체에 오류, 부정확한 정보, 또는 가짜 뉴스가 포함될 수 있으며, AI는 이러한 내용을 완벽하게 걸러내지 못할 수 있습니다.
따라서 제공되는 정보에 일부 오류나 편향이 있을 수 있으므로, 중요한 정보는 반드시 다른 출처를 통해 교차 검증하시기 바랍니다.
문의하기 : help@durumis.com