레지오넬라
"오늘의AI위키"의 AI를 통해 더욱 풍부하고 폭넓은 지식 경험을 누리세요.
1. 개요
레지오넬라는 1976년 미국 필라델피아에서 발생한 레지오넬라증 유행을 계기로 명명된 세균이다. 레지오넬라는 냉각탑, 수영장 등 인공적인 수계 환경에서 증식하며, 에어로졸 형태로 사람에게 흡입되어 폐렴인 레지오넬라증과 폰티악열을 유발한다. 레지오넬라증은 심각한 건강 문제를 야기하며, 1차 선택 약물인 마크로라이드나 플루오로퀴놀론 계열의 항생제로 치료한다. 예방을 위해 급수 시스템을 개선하고, 화학적 또는 열적 방법으로 레지오넬라균 증식을 조절하며, 백신 개발을 위한 연구가 진행 중이다.
더 읽어볼만한 페이지
- 감마프로테오박테리아 - 살모넬라
살모넬라는 장내세균과에 속하는 그람음성 간균 속으로, 두 종과 2,500개 이상의 혈청형이 존재하며, 오염된 식품 섭취를 통해 식중독 및 다양한 질병을 유발하고, 식품 가열 조리 및 위생 관리, 장티푸스 백신 접종으로 예방이 가능하며, 항생제 내성 문제도 존재한다. - 감마프로테오박테리아 - 장염비브리오균
장염비브리오균은 해수와 해산물에 서식하며 오염된 해산물 섭취 시 식중독을 일으키는 호염성 세균으로, 설사, 복통, 구토 등의 증상을 유발하며 해산물을 익혀 섭취하고 조리 도구를 청결하게 유지하는 것으로 예방할 수 있다. - 산업 위생 - 레지오넬라증
레지오넬라증은 레지오넬라 뉴모필라균에 의해 오염된 물의 에어로졸을 흡입하여 발생하는 감염병으로, 레지오넬라 폐렴과 폰티악 열 두 가지 형태로 나타나며, 항생제로 치료하고 상수 안전 계획과 위생 관리로 예방할 수 있다. - 산업 위생 - 개인 보호 장비
개인 보호 장비는 신체를 위험 요소로부터 보호하기 위해 착용하는 장비 또는 의류로, 작업 환경과 요구되는 보호 수준에 따라 다양한 종류가 선택되며, 각 장비는 특정 유해 물질이나 물리적 위험으로부터 신체를 보호하는 기능을 수행한다. - 병원성 세균 - 살모넬라
살모넬라는 장내세균과에 속하는 그람음성 간균 속으로, 두 종과 2,500개 이상의 혈청형이 존재하며, 오염된 식품 섭취를 통해 식중독 및 다양한 질병을 유발하고, 식품 가열 조리 및 위생 관리, 장티푸스 백신 접종으로 예방이 가능하며, 항생제 내성 문제도 존재한다. - 병원성 세균 - 황색포도상구균
황색포도상구균은 다양한 질병을 일으키는 그람 양성 구균으로, 인구의 약 30%가 보균하고 있으며 항생제 내성이 널리 퍼져 있어 효과적인 백신 개발과 항생제 내성 문제 해결을 위한 지속적인 연구가 필요하다.
| 레지오넬라 - [생물]에 관한 문서 | |
|---|---|
| 개요 | |
 | |
| 학명 | Legionella |
| 명명자 | Brenner et al. 1979 |
| 타입 종 | 레지오넬라 뉴모필라 (Legionella pneumophila) |
| 생물학적 분류 | |
| 도메인 | 세균 |
| 문 | Pseudomonadota문 |
| 강 | 감마프로테오박테리아강 |
| 목 | 레지오넬라목 |
| 과 | 레지오넬라과 |
| 하위 분류 | |
| 종 | 레지오넬라 아델라이덴시스(Legionella adelaidensis) 레지오넬라 아니사(Legionella anisa) 레지오넬라 벨리아르덴시스(Legionella beliardensis) 레지오넬라 버밍햄엔시스(Legionella birminghamensis) 레지오넬라 보제마나에(Legionella bozemanae) 레지오넬라 브루넨시스(Legionella brunensis) 레지오넬라 부산엔시스(Legionella busanensis) 레지오넬라 카르디아카(Legionella cardiaca) 레지오넬라 체리(Legionella cherrii) 레지오넬라 신시내티엔시스(Legionella cincinnatiensis) 레지오넬라 클렘소넨시스(Legionella clemsonensis) 레지오넬라 도날드소니(Legionella donaldsonii) 레지오넬라 드랑쿠르티(Legionella drancourtii) 레지오넬라 드레스덴시스(Legionella dresdenensis) 레지오넬라 드로잔스키(Legionella drozanskii) 레지오넬라 두모피(Legionella dumoffii) 레지오넬라 에리트라(Legionella erythra) 레지오넬라 페어필드엔시스(Legionella fairfieldensis) 레지오넬라 팔로니(Legionella fallonii) 레지오넬라 필레이(Legionella feeleii) 레지오넬라 게스티아나(Legionella geestiana) 레지오넬라 게노모스페시스 1 레지오넬라 고르마니(Legionella gormanii) 레지오넬라 그라티아나(Legionella gratiana) 레지오넬라 그레실렌시스(Legionella gresilensis) 레지오넬라 하켈리아에(Legionella hackeliae) 레지오넬라 임플레티솔리(Legionella impletisoli) 레지오넬라 이스라엘렌시스(Legionella israelensis) 레지오넬라 제임스타우넨시스(Legionella jamestowniensis) 레지오넬라 제오니(Candidatus Legionella jeonii) 레지오넬라 요르다니스(Legionella jordanis) 레지오넬라 랜싱엔시스(Legionella lansingensis) 레지오넬라 런던엔시스(Legionella londiniensis) 레지오넬라 롱비치에(Legionella longbeachae) 레지오넬라 리티카(Legionella lytica) 레지오넬라 마체아케르니(Legionella maceachernii) 레지오넬라 마이오리센시스(Legionella maioricensis) 레지오넬라 마실리엔시스(Legionella massiliensis) 레지오넬라 미크다데이(Legionella micdadei) 레지오넬라 몬로비카(Legionella monrovica) 레지오넬라 모라비카(Legionella moravica) 레지오넬라 나가사키엔시스(Legionella nagasakiensis) 레지오넬라 나우타룸(Legionella nautarum) 레지오넬라 노를란디카(Legionella norrlandica) 레지오넬라 오크리지엔시스(Legionella oakridgensis) 레지오넬라 파리시엔시스(Legionella parisiensis) 레지오넬라 피츠버그엔시스(Legionella pittsburghensis) 레지오넬라 뉴모필라(Legionella pneumophila) 레지오넬라 콰테이렌시스(Legionella quateirensis) 레지오넬라 퀸리바니(Legionella quinlivanii) 레지오넬라 로우보타미(Legionella rowbothamii) 레지오넬라 루브릴루센스(Legionella rubrilucens) 레지오넬라 사인트헬렌시(Legionella sainthelensi) 레지오넬라 산티크루시스(Legionella santicrucis) 레지오넬라 셰익스피어(Legionella shakespearei) 레지오넬라 스피리텐시스(Legionella spiritensis) 레지오넬라 스틸레이(Legionella steelei) 레지오넬라 스테이거왈티(Legionella steigerwaltii) 레지오넬라 사우디엔시스(Legionella saoudiensis) 레지오넬라 타우리넨시스(Legionella taurinensis) 레지오넬라 테르말리스(Legionella thermalis) 레지오넬라 투손엔시스(Legionella tucsonensis) 레지오넬라 튀니시엔시스(Legionella tunisiensis) 레지오넬라 워즈워스(Legionella wadsworthii) 레지오넬라 월터스(Legionella waltersii) 레지오넬라 워슬레이엔시스(Legionella worsleiensis) 레지오넬라 야부치에(Legionella yabuuchiae) 레지오넬라 보노니엔시스(Legionella bononiensis) |
| 추가 정보 | |
| 관련 질병 | 레지오넬라증 |
2. 역사
''레지오넬라''는 1976년 미국 필라델피아에서 열린 미국 재향 군인회 컨벤션에서 발생한 원인 불명의 폐렴 집단 발병 사건을 계기로 처음 발견되고 명명되었다.[6] 이 사건은 당시 "미스터리 질병"으로 불리며 큰 사회적 관심을 모았으며, 이후 1977년 원인균이 새로운 세균으로 밝혀지면서 ''레지오넬라''라는 이름이 붙여졌다.
2. 1. 발견
''레지오넬라''는 1976년 미국 펜실베이니아주 필라델피아에서 열린 미국 재향 군인회(American Legion) 대회에서 발생한 원인 불명의 폐렴 집단 발병 사건 이후 발견되어 명명되었다. 이 사건은 미국 독립 선언 200주년 기념일 직후에 발생하여 큰 주목을 받았으며, 당시에는 "미스터리 질병"으로 불리며 미국 사회에 큰 우려를 낳았다.[6]이 집단 발병으로 대회 참가자와 인근 주민 221명이 폐렴 증상을 보였고, 일반적인 항생제 치료에도 불구하고 34명이 사망했다. 초기에는 바이러스나 리케차 등이 원인으로 의심되었으나, 관련 병원체는 검출되지 않았다. 이후 환자들의 폐 조직에서 이전까지 알려지지 않았던 새로운 종류의 그람 음성 간균이 다수 분리되었다.
1977년 1월 18일, 이 세균이 질병의 원인균으로 공식 확인되었고, 미국 재향 군인회(Legion)의 이름을 따서 ''레지오넬라''(la) 속으로 명명되었다. 특히 이 사건에서 분리된 균종은 ''Legionella pneumophila''로 명명되었는데, 종소명 ''pneumophila''는 이 균이 폐를 침범하는 특성 때문에 '폐(그리스어: pneumon)를 좋아한다(-phila)'는 의미를 가진다. 이 집단 감염의 원인은 대회장 인근 건물의 냉각탑에서 퍼진 에어로졸로 추정된다.
3. 역학
레지오넬라균은 호수, 강 등 자연적인 물 환경뿐만 아니라 냉각탑, 수도 시스템, 샤워 시설, 온천 등 인공적인 수계 환경에서도 발견되는 세균이다.[65][66][67][68][69][70][71][72] 이 균은 특히 따뜻한 물에서 잘 증식하며, 배관 내 바이오필름 등에서 서식할 수 있다.
주된 감염 경로는 레지오넬라균에 오염된 물이 아주 작은 물방울(에어로졸) 형태로 공기 중에 퍼져나가, 이를 사람이 흡입하는 것이다.[23][74] 이렇게 흡입된 균은 폐에 도달하여 레지오넬라증이라는 감염병을 일으킬 수 있다. 레지오넬라증은 전 세계적으로 발생하며, 특히 대형 건물의 냉각탑이나 급수 시스템 관리가 부실할 경우 집단 발병의 원인이 되기도 한다.[24]
발생률은 국가나 지역, 계절에 따라 다르게 나타난다. 예를 들어, 미국에서는 매년 수천 건의 감염 사례가 보고되며[76], 이는 실제 발생 건수보다 적게 보고된 수치일 가능성이 높다.[33] 국내에서도 1984년 첫 인지 사례 이후[77], 면역력이 약한 환자를 중심으로 산발적인 발생이 보고되고 있다.[78] 기온 상승이나 강수량 증가와 같은 기후 변화 관련 요인도 레지오넬라균 증식 및 노출 위험에 영향을 미칠 수 있다.[26][28]
3. 1. 전파 경로
레지오넬라균은 자연 상태의 지하수, 호수, 하천 등 환경수에서 낮은 농도로 존재한다. 하지만 물속에 있는 담조류나 아메바[65], 배관 내부에 형성된 바이오필름(생물막) 등에서 자랄 수 있다. 특히, 레지오넬라균이 증식하기 좋은 환경 조건을 갖춘 인공 시설 내부로 유입되면 활발하게 복제할 수 있다. 여러 연구에 따르면 레지오넬라균은 냉각탑[66], 수영장(특히 스칸디나비아 국가), 상수도 시스템 및 샤워 시설, 얼음 제조기[67], 냉장고, 월풀 욕조(소용돌이 스파)[68][69], 온천[70], 분수[71], 치과 장비[72], 자동차 앞유리 워셔액[73], 공장 냉각수 등 다양한 인공 수계 환경에서 발견된다.레지오넬라균에 감염되는 가장 흔하고[74] 주된 경로는 오염된 물이 작은 물방울(에어로졸) 형태로 공기 중에 퍼져나간 것을 사람이 흡입하는 것이다. 이 물방울에 포함된 균이 기도의 세포를 감염시켜 질병을 유발한다.[23]
특히 냉각탑(에어컨 및 공업용 냉각 시스템에 사용되는 방열 장치)은 레지오넬라증(재향군인병)의 가장 중요한 감염원으로 알려져 있다.[24] 이는 냉각탑의 작동 방식상 오염된 물방울이 넓은 범위로 퍼져나가기 쉽기 때문이다. 이러한 위험 때문에 많은 정부 기관, 냉각탑 제조업체, 관련 산업 단체에서는 냉각탑 내 레지오넬라균의 증식과 확산을 막기 위한 설계 및 유지 관리 지침을 마련하여 권고하고 있다.
최근 "전염병 저널"에 발표된 연구에 따르면, 레지오넬라증의 원인균인 레지오넬라 뉴모필라(Legionella pneumophila)는 냉각탑에서 공기를 통해 최소 6km 반경까지 퍼질 수 있다는 사실이 밝혀졌다. 이는 기존에 알려졌던 것보다 훨씬 먼 거리이다. 프랑스 연구팀은 2003년부터 2004년까지 프랑스 파드칼레 주에서 발생한 레지오넬라증 집단 발병 사례를 분석했다. 당시 86명이 감염되고 18명이 사망했는데, 감염원은 한 석유화학 공장의 냉각탑으로 확인되었다. 감염자 분포를 분석한 결과, 해당 공장에서 6km에서 7km 떨어진 곳에 거주하는 사람들까지 감염된 것으로 나타났다.[75]
냉각탑 외에도 수영장, 스파, 기타 레크리에이션용 수역 시설 이용 역시 레지오넬라균 노출 위험을 높일 수 있다. 다만, 이는 레지오넬라균의 종에 따라 다를 수 있다.[28] 레크리에이션 활동과 관련된 레지오넬라증 발병 사례 검토 결과, 대부분의 감염은 대중이 이용하는 스파나 수영장(호텔, 레크리에이션 센터 등) 또는 자연 환경(온천이나 온천수)에서 발생한 것으로 나타났다.[28]
호텔 및 기타 관광 시설 역시 레지오넬라균 노출의 원인이 될 수 있다.[25] 온수 및 냉수 시스템을 갖춘 공용 시설에서의 감염 위험은 수원지의 상태, 레지오넬라균의 존재 여부 및 농도, 수도 시스템의 처리 여부 및 방식, 사람들이 물과 접촉하는 방식, 그리고 수계 시스템의 역동성에 영향을 미치는 기타 요인 등 여러 복합적인 요인에 따라 달라진다.[25]
관광객이나 레크리에이션 활동가 외에도 정원사 역시 레지오넬라균 노출 위험이 높은 집단으로 분류될 수 있다.[26] 호주 등 일부 국가에서는 레지오넬라균이 토양이나 퇴비에서도 서식하는 것으로 보고되었다.[26] 기후 변화로 인해 일부 지역에서 기온이 상승하고 강수량이 증가하는 현상은 토양 내 레지오넬라균의 증식, 오염된 토양에 대한 정원사의 계절적 노출, 그리고 대중이 이용하는 복잡한 수계 시스템에 영향을 미칠 수 있다.[26]
레지오넬라균은 인공적인 수계 시설뿐만 아니라 호수나 강과 같은 자연 수역에도 존재한다.[27] 특정 기상 패턴이나 환경 요인은 레지오넬라증 유행 위험을 증가시킬 수 있다. 2011년부터 2018년까지의 유행 정보를 분석한 미국 미네소타 주의 연구에 따르면, 다른 환경 요인(온도, 상대 습도, 토지 이용, 감염자 연령 등)을 고려했을 때 강수량이 레지오넬라균 노출 위험을 높이는 가장 큰 요인으로 나타났다.[28] 기상 패턴은 특히 도시 환경의 인공 구조물 및 수원과 밀접한 관련이 있다. 미국에서는 레지오넬라증 감염 사례 대부분이 여름철에 발생하지만, 이는 단순히 높은 온도보다는 강우량 및 습도와 더 관련이 있을 가능성이 높다.[26] 심한 폭우나 계절에 맞지 않는 강우는 홍수 등을 통해 수원 오염 위험을 증가시킬 수 있으며, 결과적으로 기후 변화와 관련된 자연재해는 레지오넬라균 노출 위험을 높일 수 있다.[26]
3. 2. 국내외 현황
미국에서는 한 해에 8,000명에서 12,000명 가량이 레지오넬라증에 감염되는 것으로 추산된다.[76] ''레지오넬라''는 미국에서 수인성 감염의 50% 이상, 식수와 관련된 질병의 10% 이상을 차지하는 주요 원인균이다. 공식적인 발생률은 인구 10만 명당 약 2~3건으로 보고되지만, 지역사회에서 발생하는 폐렴 환자에게 ''레지오넬라'' 검사가 일상적으로 이루어지지 않는 경우가 많아 실제 감염자 수는 이보다 더 많을 것으로 추정된다.[33]국내에서는 1984년 7월, 서울의 고려대학교병원 중환자실에서 환자와 의료진 26명 중 23명에게 원인 불명의 집단 폐렴이 발생하면서 처음 알려졌다. 당시 레지오넬라균 자체를 분리하지는 못했지만, 혈청학적 검사를 통해 L. gormanii에 의한 비폐렴형 레지오넬라증으로 확인되었다.[77] 이후 대규모 집단 발생은 보고되지 않았으나, 급성 백혈병, 신장이식, 전신성 홍반성 낭창 등 기저 질환으로 면역억제 치료를 받는 환자들을 중심으로 간헐적인 발병 사례가 보고되고 있다. 또한, 매년 인구의 3~5%에서 레지오넬라균에 대한 항체가 발견되고 있다.[78]
4. 특징
레지오넬라 속균은 크기가 2μm~5μm 정도인 호기성 그람 음성 간균으로, 한 개 이상의 편모를 가지고 있어 움직일 수 있다.
일반적인 세균 검사용 배지에서는 잘 자라지 않는데, 이는 포도당과 같은 당을 에너지원으로 사용하지 못하기 때문이다. 따라서 레지오넬라를 배양하려면 에너지원과 탄소원으로 사용할 수 있는 특정 아미노산인 시스테인, 세린, 트레오닌 등을 배지에 첨가해야 하며, 특히 시스테인은 필수적이다. 또한, 지방산은 레지오넬라의 성장을 방해하므로 제거해야 하고, 유기철도 필요하다. 배양 조건도 까다로워서 pH가 6.7~7.0 사이여야 잘 증식하며, 최적 생육 온도는 36°C이다. 분열 주기가 수 시간에 달해 증식 속도가 느리므로, 배양 시에는 반코마이신과 같은 항생 물질을 넣어 다른 세균의 성장을 억제한다.
자연 환경에서는 인공 배지에서보다 훨씬 다양한 조건에서 생존할 수 있다. 주로 늪이나 하천 같은 물속 환경이나 토양에 널리 존재하는 상재균의 일종이다. 레지오넬라는 다른 생물의 세포 안에서 살아가는 통성 세포 내 기생 세균으로, 자연에서는 아메바와 같은 원생생물의 세포 안에 기생하거나 조류와 공생하며 살아간다. 이러한 생활 방식 덕분에 다양한 환경에서 생존할 수 있으며[62], 인공 배양 시 필요한 까다로운 영양소 요구 조건은 다른 생물의 세포 내에서는 쉽게 충족될 수 있다. 물속에서도 수 년 동안 생존이 가능하다.
사람의 생활 환경 중에서는 물을 대량으로 저장하여 사용하는 시설에서 레지오넬라가 번식하는 경우가 많다. 특히 ''Legionella pneumophila'' 종은 공조 설비의 냉각탑수나 목욕탕과 같은 입욕 시설의 물에서 자주 발견된다. 이러한 시설에서 발생하는 미세한 물방울(에어로졸)을 사람이 흡입하면 감염될 수 있다.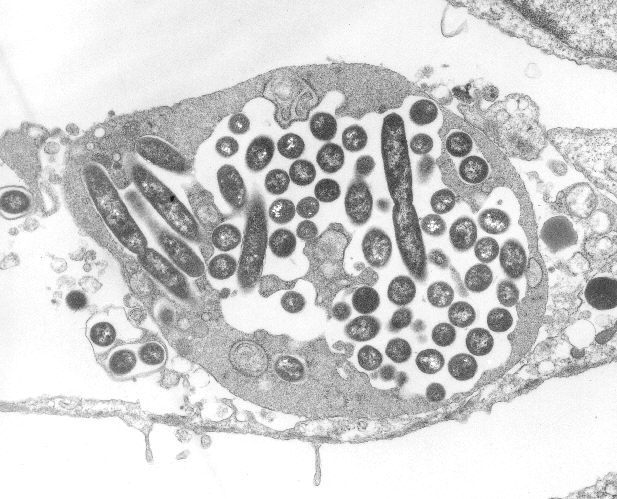
레지오넬라를 포함한 에어로졸이 사람의 호흡기를 통해 흡입되면 폐포까지 도달하여 폐포 대식세포에 의해 탐식된다. 하지만 레지오넬라는 대식세포의 살균 작용을 피하고 오히려 그 안에서 증식할 수 있는 능력을 가지고 있다. 레지오넬라는 대식세포에 포식될 때 형성되는 식포(phagosome)의 성질을 변화시켜 리소좀과의 융합을 막는다. 이렇게 변화된 식포를 LCV(''Legionella containing vesicle'')라고 부르며, 레지오넬라는 이 LCV 안에서 증식한다. LCV는 표면에 리보솜이 붙어 있는 조면 소포체와 유사한 다중 막 구조를 가지는데, 이 구조를 형성함으로써 레지오넬라는 분해되지 않고 세포 내 감염을 유지하는 것으로 여겨진다.
인공 환경에서 레지오넬라는 종종 아칸토아메바와 같은 아메바류에 기생하는 것으로 알려져 있다. 이러한 생활 방식은 레지오넬라를 위생적으로 관리하고 제거하기 어렵게 만드는 주요 원인이 된다. 아메바는 욕조 표면 등에 형성되는 바이오필름에 부착하여 서식하는 경우가 많아, 순환식 여과 설비만으로는 제거하기 어렵다. 레지오넬라 자체도 단독으로 바이오필름을 형성할 수 있다. 바이오필름의 존재와 아메바 세포 내 기생은 소독약이 레지오넬라에 직접 닿는 것을 방해하여 소독 효과를 떨어뜨린다. 또한, 일부 자유 생활 아메바는 생육 환경이 나빠지면 시스트(cyst, 낭포)라는 내구성이 강한 구조를 형성하는데, 이 상태에서는 열과 소독약에 대한 저항성이 크게 증가한다. 따라서 시스트 내부에 있는 레지오넬라는 보호되어 완전한 제거가 더욱 어려워지는 문제가 발생한다.
5. 병원성
레지오넬라균은 주변 환경, 특히 물이 있는 곳에 흔하게 존재하는 세균이지만, 일반적으로 사람에게 질병을 일으키는 경우는 드물다. 그러나 특정 환경 조건 하에서는 병원성을 나타낼 수 있으며, 특히 면역력이 약한 고령자나 기저 질환자 등에게 감염을 일으킬 위험이 높다. 사람에게 감염증을 일으키는 주요 원인균은 레지오넬라속 세균 중 하나인 ''레지오넬라 뉴모필라''(''L. pneumophila'')이며, 이로 인해 발생하는 대표적인 질병으로는 레지오넬라 폐렴과 폰티악열이 있다.
5. 1. 발병 기전
레지오넬라균은 공기 중에 떠다니는 오염된 작은 물방울을 흡입했을 때 인체에 들어올 수 있다.[23][84] 이렇게 흡입된 세균은 폐 깊숙이 도달하여 폐포에 있는 대식세포나 단핵구와 같은 면역 세포를 감염시킨다.[33] 세균은 식세포 작용이라는 과정을 통해 이 면역 세포들 안으로 들어가는데, 일단 세포 내부에 자리 잡으면 증식을 시작한다. 증식까지는 최대 2주가 걸릴 수 있다.레지오넬라균은 숙주 세포 내에서 생존하고 번식하기 위해 여러 가지 독특한 방법을 사용한다. 세균은 면역 세포 안에 공포라고 불리는 특별한 보호막을 만들어 자신을 숨긴다. 또한, 면역 반응 조절에 중요한 역할을 하는 사이토카인 수용체의 활동을 억제하고, 숙주 세포가 세균 제거에 필요한 특정 단백질을 만드는 것을 방해한다. 세포 내에서 유해 물질을 분해하는 리소좀에 의해 파괴되는 것도 피한다.[33] 이러한 면역 회피 전략 덕분에 세균은 면역 세포 안에서 안전하게 증식하며, 결국 감염된 세포를 파괴하고 주변 조직으로 퍼져나가 염증을 일으킨다.
이러한 과정의 결과로 레지오넬라증이 발병하며, 이는 증상의 정도에 따라 크게 두 가지 형태로 나타난다.
- 레지오넬라 폐렴: 과거에는 재향군인병으로도 불렸으며, 레지오넬라증 중 더 심각하고 흔한 형태이다. 종종 "비정형 폐렴"으로 분류되기도 한다. 초기 증상은 발열, 오한, 근육통, 두통, 숨가쁨, 마른기침이나 가래 섞인 기침 등 독감과 유사하다. 병이 진행되면 전형적인 폐렴 증상과 함께 소화계통(식욕 부진, 메스꺼움, 구토, 설사)이나 신경계 관련 증상이 나타날 수 있다. 의사가 청진기로 폐 소리를 들었을 때 수포음이나 라음과 같은 비정상적인 소리가 들리거나, 폐 일부가 단단해진 경우 타진 시 둔탁한 소리나 양성 폐음이 확인될 수 있다. 혈액 검사에서는 백혈구 수의 증가 또는 감소, 혈소판 감소증, 간 효소(ALT, AST) 수치 상승, 혈중 나트륨 농도 저하, 신장 기능 이상 등이 나타날 수 있다.[33]
- 폰티악열: 레지오넬라 폐렴보다 증상이 가벼운 형태로, 독감과 비슷하다. 발열, 두통, 근육통, 오한, 어지럼증, 메스꺼움, 구토, 설사 등의 증상을 보이며, 폐렴으로 발전하지 않고 대부분 자연적으로 회복된다.[33]
드물게 레지오넬라균은 폐 이외의 다른 신체 부위에 감염을 일으키기도 한다. 봉와직염과 유사한 피부 및 연조직 감염(특히 오염된 물이 수술 부위 상처에 접촉했을 때 위험), 인공 심장 판막 심내막염, 심근염, 심낭염과 같은 심장 관련 감염, 패혈성 관절염과 같은 관절 감염, 부비동염 등이 보고된 바 있다.[33]
레지오넬라균은 자연환경, 특히 물이 있는 곳에 널리 존재하지만, 일반적으로 건강한 사람에게는 감염을 잘 일으키지 않는다. 하지만 면역력이 약한 사람, 노인, 만성 질환자 등은 감염에 취약하여 심각한 증상을 보일 수 있다. 따라서 병원이나 양로원과 같이 감염 취약 계층이 많은 시설에서는 냉각탑, 배관, 샤워기 등 물 사용 시스템의 철저한 관리가 매우 중요하다. 미국 텍사스 주립 보건의료부는 병원 감염을 통한 레지오넬라균 확산을 예방하기 위한 여러 권장 지침을 제공하고 있다.[82] 한 연구에 따르면, 병원 내에서 발생한 레지오넬라 폐렴의 치사율은 28%에 달하며, 감염 경로는 주로 배수 시설과 관련된 것으로 보고되었다.[83] 현재까지 사람과 사람 사이의 직접적인 전파 사례는 확인되지 않았다.[84] 사람에게 레지오넬라증을 일으키는 주된 원인균은 레지오넬라 뉴모필라(''L. pneumophila'') 종이다.
5. 2. 임상 증상
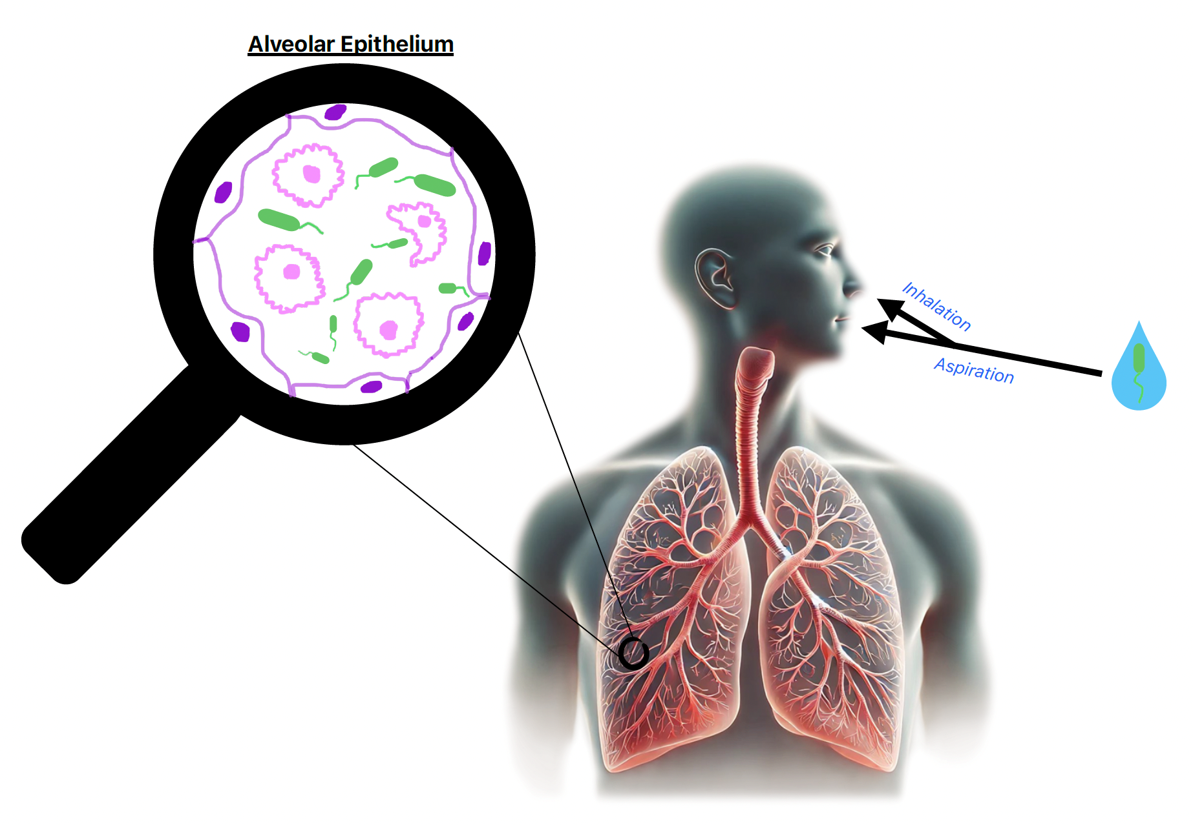
레지오넬라 박테리아를 공기 중의 물방울과 함께 흡입하면 폐포의 대식세포를 감염시킬 수 있다. 이 박테리아는 감염된 세포 내에서 증식하며, 정상 조직 세포를 파괴하여 공간을 만들고 그곳에서 복제를 계속한다. 이 과정은 레지오넬라증으로 알려진 질병을 유발하며, 이는 심각한 형태인 레지오넬라 폐렴(재향군인병)과 상대적으로 가벼운 형태인 폰티악열로 나타날 수 있다.
일단 체내에 들어온 레지오넬라균은 증상이 나타나기까지 잠복기를 거친다. 레지오넬라 폐렴의 경우 잠복기는 보통 2일에서 10일 사이이며, 폰티악열은 24시간에서 72시간으로 더 짧다.[33] 초기 증상은 독감과 유사하여 발열, 오한, 마른기침 등이 나타난다. 병이 진행되면 소화계통과 신경계에도 영향을 미쳐 설사, 구토 등의 증상이 동반될 수 있으며, 심한 경우 폐렴으로 발전한다.
레지오넬라 폐렴은 "비정형 폐렴"으로 분류되기도 하며, 레지오넬라증의 가장 흔한 형태이다. 초기에는 발열, 근육통, 두통, 숨가쁨, 마른기침 또는 객담을 동반한 기침 등 일반적인 증상을 보인다. 하지만 폐렴 환자에게 식욕 부진, 메스꺼움, 구토와 같은 신경학적 또는 위장관계 증상이 함께 나타난다면 레지오넬라 폐렴일 가능성을 고려해야 한다. 신체 검진 시 수포음이나 라음 같은 비정상적인 폐음이 들릴 수 있으며, 폐 조직이 단단해지는 경화가 있는 경우 타진 시 둔탁한 소리가 나거나 양성 폐음이 들릴 수도 있다. 혈액 검사 등 실험실 검사에서는 백혈구 수치 이상(증가 또는 감소), 혈소판 감소증, 간 효소(ALT, AST) 수치 상승, 낮은 나트륨 수치(저나트륨혈증), 콩팥(신장) 기능 저하 등이 관찰될 수 있다.[33]
폰티악열은 레지오넬라증의 다른 형태로, 독감과 유사한 증상을 보인다. 발열, 두통, 근육통, 오한, 어지럼증, 메스꺼움, 구토, 설사 등이 나타나지만, 폐렴으로 진행되지는 않으며 일반적으로 특별한 치료 없이 자연적으로 회복된다.[33]
드물게 레지오넬라균은 폐 이외의 다른 부위에도 감염을 일으킬 수 있다. 오염된 물이 수술 상처 등에 닿으면 봉와직염과 유사한 피부 및 연조직 감염이 발생할 수 있다. 또한, 심장에도 영향을 미쳐 인공 판막 심내막염(특히 혈액 배양 검사에서 균이 검출되지 않는 경우), 심근염, 심낭염 등을 유발할 수 있다. 이 외에도 패혈성 관절염과 같은 관절 감염이나 부비동염과 관련이 있다는 보고도 있다.[33]
일반적으로 레지오넬라증은 건강한 사람에게는 큰 위협이 되지 않지만, 특정 집단에서 감염 위험이 더 높고 증상이 심각하게 나타날 수 있다. 40세 이상 성인, 신장 또는 간 질환, 만성 폐 질환, 심장 질환 등 기저 질환이 있는 사람, 암 환자나 장기 이식 수혜자처럼 면역 체계가 약화된 사람, TNF 억제제와 같은 면역 억제 치료를 받는 자가면역 질환 환자 등이 고위험군에 속한다. 남성은 여성보다 감염될 가능성이 약 3배 높으며, 흡연(대마초 흡연 포함)은 기도 손상으로 인해 감염 위험을 크게 높인다.[33] 어린이는 심각한 사례로 발전하는 경우가 상대적으로 적다.
병원이나 요양원과 같은 시설은 면역력이 약한 환자들이 많아 레지오넬라균 감염 위험이 높기 때문에 급수 시스템 관리에 대한 철저한 주의가 요구된다. 미국 텍사스 주 보건 서비스부는 병원 감염을 통한 레지오넬라균 확산을 막기 위한 지침을 제공하고 있다.[82][36] 병원 내 감염으로 인한 레지오넬라 폐렴은 치사율이 28%에 달하며, 주로 배수 시설을 통해 감염된다는 연구 결과도 있다.[83] 사람 간 전파는 아직 명확히 입증되지 않았으나,[84][4] 드문 상황에서는 가능할 수도 있다는 의견도 있다.[23]
레지오넬라 폐렴은 적절한 항생제 치료를 받더라도 심각한 합병증을 유발하거나 생명을 위협할 수 있다. 전체적인 치명률은 약 10% 정도이지만, 중환자실에 입원했거나 다른 심각한 기저 질환이 있는 환자의 경우 사망 위험이 더 높다.[33] 항생제 치료가 늦어지면 사망 위험이 약 3배 증가할 수 있다.[33] 특히 병원 내에서 감염된 경우 사망률은 약 25%에 달하며, 면역 저하 환자의 경우 30~50%까지 높아질 수 있다.[33] 레지오넬라 폐렴에서 회복한 후에도 많은 환자들이 장기적인 후유증을 겪는다. 생존자의 25% 이상이 재발성 입원, 급성 신부전, 지속적인 폐 문제, 재발성 폐렴 등의 합병증을 경험한다.[33] 반면, 폰티악열은 대부분 3~5일 이내에 회복하며, 심각한 합병증이나 사망으로 이어지는 경우는 매우 드물다.[33]
6. 진단
''레지오넬라''균은 일반적으로 숯 효모 추출 배지(Buffered Charcoal Yeast Extract, BCYE)에서 배양하여 검출한다. 이 균은 성장에 시스테인과 철 성분을 필수적으로 요구하기 때문에, 일반적인 세균 검사에 사용되는 보통 한천 배지에서는 잘 자라지 않는다.[6][79]
물과 같은 환경 검체에서 ''레지오넬라''균을 검출하기 위해서는 검체를 우선 농축하는 과정이 필요하다. 다른 미생물의 성장을 억제하기 위해 글리신, 반코마이신, 폴리믹신, 시클로헥사미드와 같은 항생제가 첨가된 선택 배지(CYE 한천 배지 등)를 사용하며, 0.2 마이크로미터 필터를 이용해 여과하거나 원심분리하여 얻은 균을 배지에 접종한다.[79] 때로는 다른 미생물의 간섭을 줄이기 위해 검체를 배양 전에 열이나 산으로 처리하기도 한다.[7][79]
배지는 최대 10일까지 배양하며 관찰한다. 만약 특정 콜로니(세균 집락)가 시스테인이 포함된 BCYE 배지에서는 자라지만, 시스테인이 없는 일반 배지에서는 자라지 않는다면 ''레지오넬라''균으로 추정한다.[8] 이후 면역학적 기법을 이용하여 검출된 균의 정확한 종(species)이나 혈청군(serogroup)을 최종적으로 동정한다.[8][79]
병원에서는 ''레지오넬라'' 폐렴이 의심되는 환자의 초기 진단을 위해 소변 항원 검사를 사용하기도 한다. 이 검사는 객담(가래) 대신 소변 검체를 사용하므로 검체 채취가 용이하고, 배양 검사보다 훨씬 빠르게(몇 시간 내) 결과를 얻을 수 있다는 장점이 있다.[9][81] 하지만 현재 사용되는 소변 항원 검사는 가장 흔한 원인균인 ''Legionella pneumophila'' 혈청군 1형(LP1)만 검출할 수 있다는 한계가 있다. 따라서 LP1 외의 혈청형이나 다른 ''레지오넬라'' 종에 의한 감염은 배양 검사를 통해서만 확인할 수 있다.[9][81] 소변 항원 검사에만 의존할 경우, 비 LP1 균주 감염을 놓칠 수 있으며, 이는 집단 발병 시 역학 조사에 어려움을 줄 수 있다.[81]
최근에는 물 검체 등에서 ''레지오넬라''균을 더 신속하게 검출하기 위한 기술로 중합 효소 연쇄 반응(PCR)이나 면역 분석법 등이 개발되어 활용되고 있다. 이 방법들은 전통적인 배양 검사보다 훨씬 빠른 시간 안에 결과를 제공할 수 있다.[10]
한편, 일부 연구에서는 아메바와 공생하는 ''레지오넬라''의 특성을 이용한 세포 공생 배양법이 기존 배양법보다 민감도가 높을 수 있다는 가능성을 제시했다. 이는 ''레지오넬라''균이 아메바 내부에 숨어 있을 때도 검출할 수 있기 때문이며, 현재의 표준 검사법이 실제 환경 내 유병률을 과소평가하고 있을 수 있음을 시사한다.[80]
또한, ''레지오넬라'' 속(genus) 세균의 유전체 분석을 통해 다른 세균과 구별되는 고유한 보존된 특징적 삽입-결실(conserved signature indels, CSI) 마커 24개가 여러 단백질(예: 30S 리보솜 단백질 S8, DegP 전구체, DNA 중합효소 I 등)에서 확인되었다. 이러한 유전적 표지자는 ''레지오넬라''균을 특이적으로 식별하여 진단의 정확성을 높이는 데 기여할 수 있다.[12]
7. 치료
지역사회 획득 폐렴의 치료에는 항생제가 첫 번째 선택이며, 이는 ''레지오넬라'' 감염에도 해당된다.[33] ''레지오넬라''가 원인균일 경우, 1차 선택 약물은 마크로라이드와 플루오로퀴놀론이다.[33] 마크로라이드 계열 항생제 중에서는 아지트로마이신이 선호된다.[33]
치료 기간은 환자의 상태에 따라 다르다. 경증 환자의 경우 보통 10일에서 14일간 치료를 받지만, 대부분의 증상은 항생제 투여 시작 후 3일에서 5일 이내에 호전되는 경향이 있다.[33] 그러나 면역이 억제된 환자나 심각한 ''레지오넬라'' 폐렴 환자는 효과적인 회복을 위해 3주간의 더 긴 치료 과정이 권장된다.[33]
적절한 치료를 받더라도 레지오넬라 폐렴은 심각한 건강 문제로 이어질 수 있으며 생명을 위협할 수 있다. 이 유형의 폐렴으로 인한 사망률은 약 10%이며, 중환자실에 입원하거나 다른 주요 건강 문제가 있는 환자는 사망 가능성이 더 높다.[33] 특히 ''레지오넬라'' 감염으로 입원한 환자의 경우 사망률은 약 25%에 달하며, 면역 저하 환자의 경우 사망률이 30%에서 50%까지 높아질 수 있다.[33] 항생제 치료 시작이 지연되면 즉시 치료를 받는 환자에 비해 사망 위험이 약 3배 더 높아질 수 있어 신속한 진단과 치료가 매우 중요하다.[33]
레지오넬라 폐렴에서 회복한 후에도 많은 환자가 장기적인 합병증을 겪는다. 생존자의 25% 이상이 재발성 입원, 급성 신부전, 폐 문제, 재발성 폐렴과 같은 지속적인 문제를 경험한다.[33] 반면, 폰티악열은 대개 3일에서 5일 이내에 회복되며, 심각한 합병증이나 사망으로 이어지는 경우는 매우 드물다.[33]
8. 예방
레지오넬라균의 증식은 화학적 방법이나 열적 방법을 이용하여 조절할 수 있다. 열을 이용한 온도 조절은 효과적인 방법 중 하나이지만, 물을 지속적으로 25°C 이하로 차갑게 유지하거나 51°C 이상으로 뜨겁게 유지해야 하므로 비용이 많이 들 수 있다.[3] 이는 대형 시설의 기존 냉각 시스템 개조 비용과 에너지 비용 때문에 발생한다. 온도에 따른 레지오넬라균의 구체적인 생존력은 온도 관리 섹션에서 자세히 다룬다.
화학적 처리 방법 중에서는 염소 처리가 가장 효과적인 것으로 알려져 있다. 온수 시스템의 경우, 최소 0.5ppm의 염소 농도를 유지하는 것이 효과적이다. 레지오넬라균 증식이 심각한 시스템에서는 일시적으로 염소 농도를 2ppm 이상으로 높였다가 다시 0.5ppm으로 낮추는 '염소화 충격법'을 사용하거나, 시스템 가동을 멈추고 24시간 동안 염소 농도를 50~100ppm 이상으로 높이는 '과염소화' 방법을 사용할 수 있다. 이 방법은 레지오넬라균뿐만 아니라 숙주 유기체까지 사멸시키는 효과가 있으며, 1년에 한 번 정도 실시하는 것이 예방에 도움이 될 수 있다. 화학적 처리에 대한 더 자세한 내용은 화학적 처리 섹션에서 확인할 수 있다.
습열멸균은 60°C 이상으로 물을 가열한 후 세척하는 비화학적 살균법으로, 일반적으로 3~5주간 반복하여 처리한다.
근본적인 레지오넬라 감염 예방은 급수 시스템을 개선하고, 이를 관리하기 위한 수질 모니터링 체계를 구축하는 것에서 시작된다.[23] 특히 미국에서는 병원과 같은 의료 환경에서 수인성 감염으로 인한 위험이 높아 예방 노력이 집중되고 있다. 2017년 6월에는 연방 지침이 도입되어 모든 의료 센터가 수질을 모니터링하고 병원 내 레지오넬라 폐렴을 예방하기 위한 시스템을 갖추도록 요구하고 있다. 치료용 수영장, 제빙기, 장식용 분수 등 물을 사용하는 시설이 있는 곳에서는 정기적인 청소 및 소독 정책을 마련해야 한다.[33]
수계 시스템에서 레지오넬라균을 제거하기 위해 화학 소독제를 주기적으로 첨가하거나, 배관 또는 특정 지점에서 물 여과 장치를 사용하는 방법도 있다. 소독제를 사용하는 경우, 레지오넬라균의 성장을 효과적으로 억제하기 위해 화학 물질 농도를 정기적으로 관리하고 모니터링하는 것이 중요하다.[33] 레지오넬라균 관리 및 생물학적 모니터링에 대한 자세한 내용은 레지오넬라균 관리 및 생물학적 모니터링 섹션에서 다룬다.
8. 1. 레지오넬라균 관리 및 생물학적 모니터링
레지오넬라균의 증식을 조절하는 방법으로는 화학적 처리, 열 처리, 자외선 처리 등이 있다.[38]=== 온도 관리 ===
온도를 이용한 관리는 레지오넬라균 증식을 억제하는 효과적인 방법 중 하나이지만, 비용이 많이 들 수 있다. 이는 물을 지속적으로 특정 온도 이하 또는 이상으로 유지해야 하기 때문이다. 일반적으로 냉수는 25°C 이하, 온수는 51°C 이상으로 유지하는 것이 권장된다.[3] 대규모 시설에서는 기존 설비 개조 비용과 냉난방에 필요한 에너지 비용이 상당할 수 있다.
세계보건기구(WHO)의 자료[86] 및 다른 연구[87][88][89][3]에 따르면 온도에 따른 레지오넬라균의 생존력은 다음과 같다.
미국 질병통제예방센터(CDC)는 음용수의 경우 온수는 60°C 이상으로 유지하고, 냉수는 20°C 미만으로 보관할 것을 권장한다. (원문: 온수 140°F(60°C), 냉수 68°F(20°C)) 또한 자주 사용하지 않는 수도꼭지는 정기적으로 물을 흘려보내는 것이 좋다. 일부 시스템에서는 전자 장치를 이용해 실시간으로 수온을 모니터링하기도 한다.[41]
=== 화학적 처리 ===
화학적 처리는 레지오넬라균 제어에 널리 사용되는 방법이다.
- 염소 처리: 가장 효과적인 방법 중 하나이다. 일반적인 온수 시스템에서는 잔류 염소 농도를 0.5ppm 이상으로 유지하는 것이 효과적이다.[43] 레지오넬라균 오염이 심각한 경우, 일시적으로 염소 농도를 높이는 충격 염소 처리(24시간 동안 2ppm 이상 유지 후 0.5ppm으로 복귀)를 시행할 수 있다.[44] 또한, 시스템 가동을 멈추고 염소 농도를 50ppm 이상으로 24시간 동안 유지하는 과염소 처리 방법도 있다. 이 방법은 생물막(biofilm)을 파괴하고 숙주 유기체까지 사멸시켜 레지오넬라균을 효과적으로 제거할 수 있다. 이후 시스템을 세척하고 염소 농도를 0.5ppm으로 낮춘 후 재가동한다. 연 1회 정도 과염소 처리를 하는 것이 예방에 도움이 될 수 있다.[45]
- 구리-은 이온화: 미국 환경 보호국(EPA)과 WHO에서 인정한 방법으로,[46][47] 특히 병원, 호텔, 요양원 등 대형 건물의 급수 시스템 관리에 많이 사용된다. 비교적 저렴하고 유지 관리가 용이하다는 장점이 있다. 구리 이온이 세균의 세포벽을 약화시키고, 은 이온이 DNA와 단백질을 파괴하여 증식을 억제한다.[48] 최적의 효과를 위해서는 물의 흐름과 사용량을 고려하여 이온 농도를 적절히 유지해야 한다. 다만, pH 8.6 이상에서는 구리가 침전될 수 있어 냉각탑에는 부적합하며, 일부 냉각수 처리제(톨릴트리아졸 등)는 구리와 결합하여 효과를 저해할 수 있다. 다른 소독법에 비해 작용 속도가 느리고 물의 화학적 성분에 영향을 받는다.[48][49]
- 이산화 염소: 1945년부터 EPA에서 식수 소독제로 승인된 물질이다. 다른 염소계 소독제와 달리 특정 유기물과 반응하여 발암성 부산물(예: 트리할로메탄)을 적게 생성한다는 장점이 있다. 기체 상태로 존재하여 미생물 침투가 용이하고, 생물막 제거 효과가 염소보다 우수하며 넓은 pH 범위에서 효과적이다. 낮은 농도로도 레지오넬라균을 효과적으로 제거할 수 있다는 연구 결과가 있으나,[50] 아메바와 같은 숙주 생물이 존재하면 효과가 감소할 수 있다. 독성, 불쾌한 냄새, 유해 부산물 생성 가능성에 대한 우려로 인해 광범위하게 사용되지는 않는다.
- 모노클로라민: 염소와 암모니아를 혼합하여 생성하며, 안정성이 높고 생물막 침투 능력이 염소보다 우수하다. EPA에서 주요 식수 소독제로 승인되었다. 염소보다 작용 속도가 느리고, 독성 문제로 인해 정확한 농도 관리가 필요하다.[50]
=== 기타 처리 방법 ===
- 습열멸균: 60°C 이상의 고온으로 처리한 후 세척하는 비화학적 살균법이다. 일반적으로 3~5주간 반복해서 처리한다.
- 자외선(UV) 처리: 200~300nm 파장의 자외선은 레지오넬라균을 비활성화시킬 수 있다. EPA 검토에 따르면, 7 mJ/cm² 미만의 조사량으로도 99.9% (3-log) 불활성화가 가능하다.[51]
=== 검출 및 생물학적 모니터링 ===
레지오넬라균의 존재 여부를 확인하고 관리하기 위한 다양한 검출 및 모니터링 방법이 있다.
- 배양법: 전통적인 방법으로, 물 샘플을 농축하여 완충된 숯 효모 추출 배지(BCYE)에서 배양한다. 레지오넬라균은 성장에 시스테인과 철을 필요로 하므로, 이 성분이 없는 배지에서는 자라지 않는다.[6] 다른 미생물의 성장을 억제하기 위해 선택 배지를 사용하거나 열 또는 산 처리를 하기도 한다.[7] 최대 10일간 배양 후, 시스테인이 포함된 배지에서만 콜로니가 성장하면 레지오넬라균 존재를 의심할 수 있다. 이후 면역학적 기법으로 균의 종과 혈청형을 확인한다.[8]
- 소변 항원 검사: 병원에서 레지오넬라 폐렴이 의심될 때 신속하게 진단하기 위해 사용된다. 객담 대신 소변을 사용하며 몇 시간 내에 결과를 얻을 수 있다. 그러나 이 검사는 가장 흔한 유형인 ''Legionella pneumophila'' 혈청형 1 (LP1)만 검출할 수 있다는 한계가 있다.[9] 다른 혈청형이나 종은 배양을 통해서만 확인할 수 있다.
- 신속 검출법: 중합 효소 연쇄 반응(PCR)이나 신속 면역 검사 등은 물 속의 레지오넬라균을 더 빠르게 검출할 수 있는 새로운 기술이다.[10] 최근에는 레지오넬라 특이 앱타머를 이용한 분석법도 개발되어, 별도 처리 없이도 낮은 농도의 균(104.3 cells/mL)을 검출할 수 있게 되었다.[52][53]
- 유전체 분석: 레지오넬라균의 유전체 분석을 통해 다른 세균과 구별되는 고유한 유전적 표지(보존된 특징적 삽입-결실, CSI) 24개가 확인되었다.[12] 이는 진단 정확성을 높이는 데 기여할 수 있다.[12]
=== 모니터링 지침 ===
레지오넬라 감염 예방을 위해서는 급수 시스템 관리와 정기적인 수질 모니터링이 중요하다.[23] 특히 병원 등 의료 환경에서는 수인성 감염 위험이 높아 더욱 철저한 관리가 요구된다.[11] 미국에서는 2017년부터 의료 시설의 수질 관리 계획 수립 및 모니터링을 의무화하는 연방 지침이 시행되고 있다.[33]
유럽 여러 국가에서는 유럽 레지오넬라 감염 실무 그룹(European Working Group for Legionella Infections, EWGLI)을 설립하여[54] 레지오넬라 오염 감시에 대한 정보를 공유하고 공동 대응하고 있다. EWGLI는 수계 시스템의 레지오넬라 농도 수준에 따른 조치 지침을 발표했다.
영국에서는 '승인된 실무 규약 L8'(Approved Code of Practice L8)에 모니터링 지침이 명시되어 있다. 법적 의무는 아니지만 사실상 표준으로 받아들여진다. 고용주나 건물 소유주는 이 규약을 따르거나 동등한 수준의 안전 관리 결과를 달성해야 한다. 이 기준을 충족하는 관리 기록을 제시하지 못할 경우 법적 처벌을 받을 수 있으며, 실제로 Nalco와 Bulmers 같은 회사가 레지오넬라 발생 조사 과정에서 관리 계획 미흡으로 인해 상당한 벌금을 부과받은 사례가 있다.[55] 영국 내 사업장 책임자는 유해물질 관리 규정(COSHH)에 따라 레지오넬라 위험 평가를 수행해야 한다.[56] 위험 평가는 최소 2년마다, 또는 급수 시스템 변경, 사용 방식 변경, 관리 조치 효과 의심 시 재검토해야 한다.[57]
8. 2. 백신 연구
현재 레지오넬라증에 대한 백신은 개발되지 않았으며, 예방의학적 항생제 투여 역시 효과가 없는 것으로 알려져 있다.[29][30] 과거 기니피그를 대상으로 열처리 또는 아세톤 처리된 사균을 이용한 백신 연구가 진행된 바 있다. 기니피그에게 복강 내 주사 또는 에어로졸 흡입 방식으로 ''레지오넬라'' 균을 투여하는 방식으로 실험이 이루어졌으며, 두 방식 모두 중간 정도 수준의 방어 효과를 나타냈다. 이러한 방어 효과는 백신 투여량에 비례했으며, 외부 막 항체에 대한 효소 면역 측정법(ELISA) 및 열처리된 세포에 대한 간접 면역 형광법으로 측정한 항체 수치와 상관관계를 보였다.[31]9. 분자생물학
`레지오넬라`는 유전적으로 매우 다양한 종으로 밝혀졌으며, 전체 유전자의 7~11%가 균주 특이적인 것으로 나타났다.[85][32] 또한, 확인된 레지오넬라의 병원성 인자 중 일부의 분자적 기능이 밝혀졌다.[85][32]
10. 무기화 가능성
레지오넬라균을 생물 무기로 사용할 수 있다는 우려는 꾸준히 제기되어 왔다. 특히 레지오넬라 뉴모필라(L. pneumophila) 균을 유전자 변형하여 동물에게 감염시켰을 때, 그 치사율을 거의 100%까지 높일 수 있다는 연구 결과가 있다.[90][91][92][58][59][60]
실제로 구 소련의 생물 무기 개발 프로그램에 참여했던 과학자 세르게이 포포프는 2000년에 자신의 연구팀이 레지오넬라균을 포함한 유전자 변형 생물 무기를 실험했다고 증언했다.[60] 포포프는 1976년부터 1986년까지 벡터 연구소에서 수석 연구원으로 일했으며, 이후 오볼렌스크에서 근무하다가 1992년 서방으로 망명했다. 그는 망명 후 소련 생물 무기 프로그램의 실상을 폭로하고 미국에 정착했다.[61] 이러한 사례는 레지오넬라균이 실제로 생물 무기로 개발될 수 있는 위험성을 보여준다.
11. 하위 종
레지오넬라속은 다음의 종을 포함한다 (2024년 9월 현재).
- ''Legionella adelaidensis''
- ''Legionella anisa''
- ''Legionella beliardensis''
- ''Legionella birminghamensis''
- ''Legionella bozemanae''
- ''Legionella brunensis''
- ''Legionella busanensis''
- ''Legionella cardiaca''
- ''Legionella cherrii''
- ''Legionella cincinnatiensis''
- ''Legionella donaldsonii''
- ''Legionella drancourtii''
- ''Legionella dresdenensis''
- ''Legionella drozanskii''
- ''Legionella dumoffii''
- ''Legionella erythra''
- ''Legionella fairfieldensis''
- ''Legionella fallonii''
- ''Legionella feeleii''
- ''Legionella geestiana''
- ''Legionella'' genomospecies''
- ''Legionella gormanii''
- ''Legionella gratiana''
- ''Legionella gresilensis''
- ''Legionella hackeliae''
- ''Legionella impletisoli''
- ''Legionella israelensis''
- ''Legionella jamestowniensis''
- ''Legionella jeonii''
- ''Legionella jordanis''
- ''Legionella lansingensis''
- ''Legionella londiniensis''
- ''Legionella longbeachae''
- ''Legionella lytica''
- ''Legionella maceachernii''
- ''Legionella massiliensis''
- ''Legionella micdadei''
- ''Legionella monrovica''
- ''Legionella moravica''
- ''Legionella nagasakiensis''
- ''Legionella nautarum''
- ''Legionella oakridgensis''
- ''Legionella parisiensis''
- ''Legionella pittsburghensis''
- ''Legionella pneumophila''
- ''Legionella quateirensis''
- ''Legionella quinlivanii''
- ''Legionella rowbothamii''
- ''Legionella rubrilucens''
- ''Legionella sainthelensi''
- ''Legionella santicrucis''
- ''Legionella shakespearei''
- ''Legionella spiritensis''
- ''Legionella steelei''
- ''Legionella steigerwaltii''
- ''Legionella taurinensis''
- ''Legionella tucsonensis''
- ''Legionella tunisiensis''
- ''Legionella wadsworthii''
- ''Legionella waltersii''
- ''Legionella worsleiensis''
- ''Legionella yabuuchiae''
참조
[1]
학술지
Legionella
https://lpsn.dsmz.de[...]
[2]
학술지
Legionella clemsonensis sp. nov.: a green fluorescing Legionella strain from a patient with pneumonia
2016-10-01
[3]
서적
Legionella and the prevention of legionellosis
https://apps.who.int[...]
World Health Organization
2007
[4]
서적
Medical Microbiology
https://www.ncbi.nlm[...]
University of Texas Medical Branch at Galveston
[5]
웹사이트
What Everyone Needs to Know About Legionnaires Disease
https://www.medscape[...]
2015-10-26
[6]
문서
Water quality – Detection and enumeration of Legionella – Part 2: Direct membrane filtration method for waters with low bacterial counts
https://www.iso.org/[...]
ISO 11731:2017
[7]
학술지
Evaluation of Legiolert for Quantification of Legionella pneumophila from Non-potable Water
https://doi.org/10.1[...]
2018-10-01
[8]
서적
Medical Microbiology
University of Texas Medical Branch
[9]
학술지
Current and Emerging Legionella Diagnostics for Laboratory and Outbreak Investigations
2015-01-01
[10]
웹사이트
Laboratory Testing for Legionella
https://www.cdc.gov/[...]
2024-11-01
[11]
학술지
Surveillance for Waterborne Disease Outbreaks Associated with Drinking Water — United States, 2011–2012
2015-08-14
[12]
학술지
A robust phylogenetic framework for members of the order Legionellales and its main genera (Legionella, Aquicella, Coxiella and Rickettsiella) based on phylogenomic analyses and identification of molecular markers demarcating different clades
https://link.springe[...]
2021-07
[13]
학술지
A case of nosocomial Legionella pneumonia associated with a contaminated hospital cooling tower
2014-01
[14]
학술지
Nosocomial legionellosis traced to a contaminated ice machine
1997-09
[15]
학술지
An outbreak of Legionnaires' disease associated with a display spa pool in retail premises, Stoke-on-Trent, United Kingdom, July 2012
[16]
학술지
Cluster of Legionnaires' disease associated with a public whirlpool spa, France, April-May 2010
2010-07
[17]
학술지
A case of Legionella pneumonia linked to a hot spring facility in Gunma Prefecture, Japan
http://www0.nih.go.j[...]
2010-01
[18]
학술지
A cluster of cases of nosocomial legionnaires disease linked to a contaminated hospital decorative water fountain
2009-08
[19]
학술지
Microbial contamination of dental unit waterlines and effect on quality of indoor air
2014-06
[20]
뉴스
Infection Due to Legionella Species Other Than L. pneumophila
https://academic.oup[...]
[21]
웹사이트
Windshield washer fluid a source of Legionnaires: Found in most school buses
https://www.scienced[...]
[22]
문서
Survival of Legionella pneumophila in metalworking fluids
https://www.hse.gov.[...]
RR910
[23]
웹사이트
Legionella - Causes and Transmission - Legionnaires
https://www.cdc.gov/[...]
2024-11-03
[24]
학술지
Legionnaires' Disease Outbreak in Murcia, Spain
http://wwwnc.cdc.gov[...]
2003-08
[25]
학술지
Integrated approach for legionellosis risk analysis in touristic-recreational facilities
2021-11
[26]
학술지
The influence of climate change on waterborne disease and Legionella: a review
http://journals.sage[...]
2018-09
[27]
학술지
The association between sporadic Legionnaires' disease and weather and environmental factors, Minnesota, 2011-2018
https://pubmed.ncbi.[...]
2020-06-29
[28]
학술지
The association between sporadic Legionnaires' disease and weather and environmental factors, Minnesota, 2011–2018
2020
[29]
웹사이트
Legionellosis
https://www.who.int/[...]
2023-12-04
[30]
학술지
Proteome Exploration of Legionella pneumophila To Identify Novel Therapeutics: a Hierarchical Subtractive Genomics and Reverse Vaccinology Approach
2022-08-31
[31]
학술지
Vaccination against Legionella pneumophila: serum antibody correlates with protection induced by heat-killed or acetone-killed cells against intraperitoneal but not aerosol infection in guinea pigs
1984
[32]
학술지
Structure and function of interacting IcmR-IcmQ domains from a type IVb secretion system in Legionella pneumophila
2009-04
[33]
서적
Harrison's Principles of Internal Medicine
McGraw Hill
2022
[34]
학술지
Legionella pneumophila pathogesesis: a fateful journey from amoebae to macrophages
[35]
학술지
The Life Cycle of L. pneumophila: Cellular Differentiation Is Linked to Virulence and Metabolism
2018-01-19
[36]
웹사이트
Legionellosis (Legionnaires' Disease) Task Force Recommendations
https://www.dshs.tex[...]
2023-12-04
[37]
웹사이트
Legionella (Legionnaires' Disease and Pontiac Fever)
https://www.cdc.gov/[...]
2024-11-03
[38]
서적
Management of ''Legionella'' in Water Systems.
National Academies Press
[39]
웹사이트
Safe Hot Water Temperature
http://www.ciphe.org[...]
[40]
웹사이트
Employers Guide to the control of ''Legionella''
http://www.hse.gov.u[...]
2019-07-14
[41]
간행물
Real-Time Continuous Surveillance of Temperature and Flow Events Presents a Novel Monitoring Approach for Hospital and Healthcare Water Distribution Systems
2019
[42]
웹사이트
Controlling Legionella in Potable Water Systems
https://www.cdc.gov/[...]
2024-10-24
[43]
웹사이트
HSG274 Part 1 Legionnaires' disease: Technical guidance
https://legionellaco[...]
Health and Safety Executive - UK
2023-02-06
[44]
웹사이트
Guidelines for Environmental Infection Control in Health-Care Facilities
https://www.cdc.gov/[...]
2023-12-04
[45]
웹사이트
Legionella Control in Institutional Water Systems
http://www.waterandh[...]
2010-01-22
[46]
서적
Silver as a drinking-water disinfectant
https://cdn.who.int/[...]
World Health Organization
2023-12-04
[47]
웹사이트
Legionella: Drinking Water Health Advisory
https://www.epa.gov/[...]
US Environmental Protection Agency
2023-12-04
[48]
간행물
Strategies for Legionella Control and Their Application in Building Water Systems
https://www.ncbi.nlm[...]
National Academies Press (US)
2024-10-24
[49]
간행물
Experiences of the First 16 Hospitals Using Copper-Silver Ionization for Legionella Control: Implications for the Evaluation of Other Disinfection Modalities
2003-08
[50]
간행물
Strategies for Legionella Control and Their Application in Building Water Systems
https://www.ncbi.nlm[...]
National Academies Press (US)
2024-10-24
[51]
웹사이트
Technologies for ''Legionella'' Control in Premise Plumbing Systems: Scientific Literature Review
https://www.epa.gov/[...]
2016
[52]
간행물
Identification of two aptamers binding to Legionella pneumophila with high affinity and specificity
2020
[53]
간행물
Introducing an SPRi-based titration assay using aptamers for the detection of Legionella pneumophila
https://www.scienced[...]
2022-07-02
[54]
웹사이트
European Working Group for ''Legionella'' Infections
http://www.ewgli.org
2006-07-07
[55]
웹사이트
The Law & Legionella (& HSE's Enforcement strategy)
http://www.hse.gov.u[...]
[56]
웹사이트
Legionnaires' disease - What you must do
https://www.hse.gov.[...]
2023-05-17
[57]
서적
Approved Code of Practice L8: Legionnaires' Disease
Health & Safety Executive
[58]
웹사이트
The Growing Planetary Threat From Biological Weapons and Terrorism
http://www.aina.org/[...]
Assyrian International News Agency
2017-06-16
[59]
간행물
New considerations in infectious disease outbreaks: the threat of genetically modified microbes
2005-04
[60]
웹사이트
Interview—Serguei Popov
http://www.homelands[...]
2017-06-16
[61]
웹사이트
Interviews with Biowarriors: Sergei Popov
https://www.pbs.org/[...]
[62]
문서
永井宏樹:レジオネラと宿主真核細胞の相互作用
https://doi.org/10.3[...]
2014
[63]
서적
Legionella and the prevention of legionellosis
http://www.who.int/w[...]
[64]
웹인용
In Philadelphia 30 Years Ago, an Eruption of Illness and Fear
http://www.nytimes.c[...]
New York Times
2006-08-01
[65]
저널 인용
Legionella pneumophila pathogesesis: a fateful journey from amoebae to macrophages
[66]
저널 인용
A case of nosocomial Legionella pneumonia associated with a contaminated hospital cooling tower
2014-01
[67]
저널 인용
Nosocomial legionellosis traced to a contaminated ice machine
1997-09
[68]
저널 인용
An outbreak of Legionnaires' disease associated with a display spa pool in retail premises, Stoke-on-Trent, United Kingdom, July 2012
http://www.eurosurve[...]
[69]
저널 인용
Cluster of Legionnaires' disease associated with a public whirlpool spa, France, April-May 2010
http://www.eurosurve[...]
2010-07
[70]
저널 인용
A case of Legionella pneumonia linked to a hot spring facility in Gunma Prefecture, Japan
http://www0.nih.go.j[...]
2014-11-13
[71]
저널
A cluster of cases of nosocomial legionnaires disease linked to a contaminated hospital decorative water fountain
2009-08
[72]
저널
Microbial contamination of dental unit waterlines and effect on quality of indoor air
2014-01
[73]
간행물
Windshield washer fluid a source of Legionnaires: Found in most school buses
http://www.scienceda[...]
[74]
웹사이트
http://wwwnc.cdc.gov[...]
[75]
저널
A community-wide outbreak of legionnaires disease linked to industrial cooling towers--how far can contaminated aerosols spread?
2006-01
[76]
웹사이트
http://www.cdc.gov/l[...]
[77]
저널
1984년 7월 K병원 중환자실을 중심으로 집단발생한 비폐렴형 Legionellosis (Pontiac fever)에 관한 역학적 연구
http://www.e-epih.or[...]
2016-02-26
[78]
저널
Legionella감염증
1998
[79]
간행물
Water quality -- Detection and enumeration of Legionella -- Part 2: Direct membrane filtration method for waters with low bacterial counts
http://www.iso.org/i[...]
[80]
저널
Isolation of Legionella anisa using an amoebic coculture procedure
2001-01
[81]
저널
Trends in legionnaires disease, 1980-1998: declining mortality and new patterns of diagnosis
2002-11
[82]
간행물
Report of the Texas Legionnaires' Disease Task Force, Texas Department of State Health Services
http://www.dshs.stat[...]
[83]
저널
Role of environmental surveillance in determining the risk of hospital-acquired legionellosis: a national surveillance study with clinical correlations
2007-07
[84]
서적
Baron's Medical Microbiology
http://www.ncbi.nlm.[...]
University of Texas Medical Branch
[85]
저널
Structure and function of interacting IcmR-IcmQ domains from a type IVb secretion system in Legionella pneumophila
2009-04
[86]
웹인용
LEGIONELLA and the prevention of legionellosis
http://www.who.int/w[...]
[87]
웹인용
Safe Hot Water Temperature
https://web.archive.[...]
2011-02-27
[88]
웹인용
Controlling Legionella in Domestic Hot Water Systems
https://web.archive.[...]
2014-11-13
[89]
웹인용
Employers Guide to the control of ''Legionella''
https://web.archive.[...]
2009-02-08
[90]
웹사이트
http://www.aina.org/[...]
[91]
저널
New considerations in infectious disease outbreaks: the threat of genetically modified microbes
2005-04
[92]
웹인용
보관된 사본
https://web.archive.[...]
2011-12-22
본 사이트는 AI가 위키백과와 뉴스 기사,정부 간행물,학술 논문등을 바탕으로 정보를 가공하여 제공하는 백과사전형 서비스입니다.
모든 문서는 AI에 의해 자동 생성되며, CC BY-SA 4.0 라이선스에 따라 이용할 수 있습니다.
하지만, 위키백과나 뉴스 기사 자체에 오류, 부정확한 정보, 또는 가짜 뉴스가 포함될 수 있으며, AI는 이러한 내용을 완벽하게 걸러내지 못할 수 있습니다.
따라서 제공되는 정보에 일부 오류나 편향이 있을 수 있으므로, 중요한 정보는 반드시 다른 출처를 통해 교차 검증하시기 바랍니다.
문의하기 : help@durumis.com