심방중격결손증
"오늘의AI위키"의 AI를 통해 더욱 풍부하고 폭넓은 지식 경험을 누리세요.
1. 개요
심방중격결손증은 심장 내 심방 중격에 결손이 있는 선천성 심장 질환으로, 여러 유형으로 분류된다. 가장 흔한 형태는 이차공 결손이며, 대부분 무증상이지만, 심하면 운동 능력 감소, 피로감, 심계항진, 실신 등의 증상이 나타날 수 있다. 진단은 초음파 검사나 심전도 검사 등을 통해 이루어지며, 치료는 결손의 크기, 증상, 폐고혈압 유무 등에 따라 수술적 폐쇄 또는 경피적 폐쇄술을 시행한다. 치료 시기를 놓치면 폐고혈압, 아이젠멩거 증후군 등의 합병증이 발생할 수 있으며, 뇌졸중의 위험도 증가할 수 있다.
더 읽어볼만한 페이지
- 잠수의학 - 산소 중독
산소 중독은 고농도의 산소 흡입으로 발생하는 유독한 상태로, 폴 베르의 연구로 밝혀진 후 초고압 산소요법 발전과 함께 폐, 중추신경계, 눈 등에 미치는 영향이 연구되었으며, 발작, 염증, 미숙아 망막증 등의 증상을 유발하고 수중 잠수, 고압산소치료, 의료적 산소 공급 등이 원인이 되며, 현재 산소 분압 조절, 노출 시간 단축, 항산화제 등을 통한 관리 및 치료법이 연구 중이다. - 잠수의학 - 질식
질식은 외부 공기 흐름 차단 또는 산소 전달 장애로 인체 산소 공급이 막히는 현상으로, 외질식과 내질식으로 나뉘며 기도 폐쇄, 환경적 요인, 화학 물질, 질병 등 다양한 원인으로 발생하고, 특히 기도 폐쇄 시 하임리히법 등의 응급처치가 필요하다. - 선천성 심장병 - 심실중격결손
심실중격결손은 심실 사이 벽에 구멍이 생겨 좌심실과 우심실 사이 비정상적인 혈류를 유발하는 가장 흔한 소아 선천성 심장 질환으로, 크기와 위치에 따라 자연 치유부터 수술적 치료까지 필요하며, 청진, 심장 초음파, 심장 카테터 삽입술 등으로 진단한다. - 선천성 심장병 - 우심증
우심증은 심첨부가 오른쪽을 향하는 심장 위치 이상으로, 다양한 유형으로 분류되며 심전도 및 영상 검사를 통해 진단하고, 심전도 리드 및 제세동 패드 부착 위치를 반대로 해야 하며, 심장 이식 시 정맥 경로 재구성이 필요할 수 있다.
| 심방중격결손증 | |
|---|---|
| 질병 정보 | |
| 이름 | 심방 중격 결손 |
 | |
| 진료 분야 | 심장외과 |
| 증상 | 무증상, 청색증, 호흡곤란 |
| 발병 시기 | 출생 시 |
| 합병증 | (제공된 정보 없음) |
| 원인 | (제공된 정보 없음) |
| 위험 요인 | (제공된 정보 없음) |
| 진단 | (제공된 정보 없음) |
| 감별 진단 | (제공된 정보 없음) |
| 예방 | (제공된 정보 없음) |
| 치료 | (제공된 정보 없음) |
| 약물 | (제공된 정보 없음) |
| 예후 | (제공된 정보 없음) |
| 빈도 | (제공된 정보 없음) |
| 사망률 | (제공된 정보 없음) |
| 식별 코드 | |
| 질병 데이터베이스 | 1089 |
| 국제질병분류 (ICD-10) | Q21.1 |
| 국제질병분류 (ICD-9) | 745.5-745.6 |
| 국제종양학분류 (ICDO) | (제공된 정보 없음) |
| 온라인 멘델 유전형질 목록 (OMIM) | 108800 |
| 메들라인플러스 | (제공된 정보 없음) |
| eMedicine 주제 | 3519 |
| 메시 용어 | Atrial+Septal+Defects |
| 메시 번호 | C14.240.400.560.375 |
| 추가 정보 | |
| 관련 질병 | 뇌졸중 |
2. 분류
심방 중격 결손증은 다른 심장 구조의 포함 여부와 초기 태아 발달 과정에서의 형성 방식에 따라 여러 유형으로 나눌 수 있다.
주요 유형으로는 이차공 결손과 일차공 결손이 있으며, 위치에 따라 고위 결손형, 중앙부 결손형, 하부 결손형으로 분류하기도 한다. 그 외에 정맥동 결손, 관상 정맥동 결손, 혼합형 결손 등이 있다.
2. 1. 이차공 결손 (Ostium Secundum Defect)
이차공 결손(Ostium secundum atrial septal defect)은 가장 흔한 유형의 심방중격결손증으로, 모든 선천성 심장 질환의 6~10%를 차지한다. 이는 둘째 구멍(foramen secundum)이 열려 있는 상태를 말한다.이차공 결손은 주로 확장된 난원공, 둘째 중격(septum secundum)의 발달 부전, 또는 첫째 중격(septum primum)이 과도하게 흡수되어 발생한다. 이차공 결손 환자의 약 10~20%는 승모판 탈출증을 함께 가지고 있기도 하다.[5] 후천적으로 발생한 승모판 협착증이 동반된 이차공 결손은 루템바처 증후군이라고 한다.[6]
대부분의 교정되지 않은 이차공 결손 환자는 초기 성인기까지 심각한 증상이 나타나지 않는다. 그러나 약 40세 무렵이 되면 70% 이상의 환자에게서 증상이 나타나기 시작한다. 주요 증상으로는 운동 능력 감소, 쉬운 피로감, 심계항진(가슴 두근거림), 실신 등이 있다.
교정되지 않은 이차공 결손의 합병증으로는 폐고혈압과 우심 울혈성 심부전이 있다.[7] 폐고혈압은 20세 이전에는 드물지만, 40세 이상 환자의 약 50%에서 나타난다. 병이 진행되어 폐동맥 압력이 높아지면 혈류 방향이 바뀌는 아이젠멩거 증후군으로 발전할 수 있는데, 이는 질병 후기에 전체 환자의 5~10%에서 발생한다.[6]
2. 2. 일차공 결손 (Ostium Primum Defect)
일차공 결손은 때때로 심방 중격 결손으로 분류되기도 하지만,[17] 더 일반적으로는 방실 중격 결손의 한 유형으로 여겨진다.[18][19] 이는 이차공 결손보다 발생 빈도가 낮으며,[20] 주로 다운 증후군과 관련하여 나타나는 경우가 많다.[21]2. 3. 정맥동 결손 (Sinus Venosus Defect)
정맥동 결손은 결손 부위가 상대정맥 또는 하대정맥의 정맥 혈류 유입 지점과 연관된 심방중격결손증의 한 유형이다.특히 상대정맥과 관련된 정맥동 결손은 전체 심방 사이의 비정상적 연결(심방간 교통) 중 약 2~3%를 차지하며, 주로 상대정맥과 우심방이 만나는 지점에 위치한다. 이 유형의 결손은 종종 오른쪽 폐정맥의 일부 또는 전부가 정상적으로 좌심방으로 들어가지 못하고 우심방으로 잘못 연결되는 부분 폐정맥 환류 이상과 동반되는 경우가 많다.
2. 4. 관상 정맥동 결손 (Coronary Sinus Defect)
(내용 없음)2. 5. 혼합형 결손 (Mixed Defect)
심방 중격은 다섯 개의 중격 구역으로 나눌 수 있다. 만약 결손이 두 개 이상의 중격 구역에 걸쳐 있다면, 이 결손은 혼합형 심방 중격 결손증이라고 불린다.[24]3. 원인
심방중격결손증은 기본적으로 태아 시기 심장 발달 과정에서 심방 사이의 벽, 즉 심방 중격이 제대로 형성되지 않아 구멍(결손)이 남게 되어 발생한다.[60] 정상적인 경우, 심방 중격은 여러 단계를 거쳐 발달하며 출생 후에는 좌심방과 우심방 사이의 혈류가 기능적으로 차단된다.[61] 그러나 이 섬세한 발달 과정 중 특정 단계에서 문제가 생기면 중격에 결손이 남게 된다.
정상적인 경우에도 약 10~20%의 사람에게서는 태아 순환에 필요했던 난원공이 출생 후에도 해부학적으로 완전히 닫히지 않고 남아있는 난원공 개존(PFO, Patent Foramen Ovale) 상태일 수 있다. 하지만 이는 심방 중격의 판막 구조에 의해 기능적으로는 닫혀 있어 혈류가 거의 없거나 없으므로, 심방 중격 결손과는 다른 상태이며 대부분의 경우 특별한 건강 문제를 일으키지 않는다.[62][63]
심방 중격의 형성 이상은 다양한 요인에 의해 영향을 받을 수 있으며, 특정 유전 질환이나 임신 중 환경적 요인과 관련이 있는 경우가 있다. (하위 섹션에서 상세히 다룸)
3. 1. 유전적 요인
심방중격결손증은 특정 유전 질환이나 증후군과 연관되어 나타나는 경우가 있다. 관련된 주요 질환 및 증후군은 다음과 같다.- 다운 증후군: 다운 증후군 환자는 일반인보다 심방중격결손증(ASD) 발생률이 높다. 특히 심실 벽과 관련된 특정 유형의 결손이 더 흔하게 나타난다.[30] 다운 증후군 환자의 약 절반 정도는 어떤 형태로든 중격 결손을 가지고 있다.[30]
- 엡스타인 기형: 이 기형을 가진 환자의 약 50%는 우심방과 좌심방 사이에 비정상적인 연결 통로, 즉 심방중격결손증이나 개존 난원공을 가지고 있다.[31][32]
- 태아 알코올 증후군: 임신 중 산모의 알코올 섭취로 인해 발생하는 이 증후군을 가진 태아 4명 중 1명꼴로 심방중격결손증 또는 심실 중격 결손증이 나타난다.[33]
- 홀트 오람 증후군: 심장 기형과 팔 기형을 특징으로 하는 유전 질환으로, 심방중격결손증 중 이차공형과 일차공형 모두 이 증후군과 관련이 있다.[34]
- 루템바쳐 증후군: 선천적으로 심방중격결손증을 가지고 있으면서 후천적으로 승모판 협착증이 함께 나타나는 경우를 말한다.[6]
태아기 심방 중격의 형성 이상으로 인해 심방 중격에 결손공이 남는 경우[60]도 심방중격결손증의 원인이 될 수 있다.
3. 2. 환경적 요인
- 태아 알코올 증후군: 임신 중 산모의 알코올 섭취는 태아 발달에 영향을 미치는 환경적 요인이 될 수 있다. 태아 알코올 증후군 환자 4명 중 1명 정도는 심방 중격 결손증(ASD) 또는 심실 중격 결손증을 가지고 있는 것으로 알려져 있다.[33]
4. 증상
(내용 없음)
4. 1. 일반적인 증상
심방중격결손증이 있더라도 증상이 나타나지 않는 경우가 있다. 나타나는 증상으로는 다음과 같은 것들이 있다.또한 폐고혈압이 동반되기 쉽다.
일반적으로 선천성 심장 질환은 단락(shunt)된 혈액의 흐름이 심장 내막을 손상시켜 감염성 심내막염을 일으키기 쉬운 경향이 있다. 하지만 심방중격결손증의 경우, 좌심방과 우심방 사이의 압력 차이가 크지 않아 혈류가 심장 내막을 손상시키는 경우가 적어 감염성 심내막염은 드물게 발생한다.[67]
이론적으로 폐고혈압이 심해지면 폐 혈관의 저항이 증가하고 우심방의 압력이 높아져 혈액이 우심방에서 좌심방으로 역류하는 아이젠멩거 증후군으로 진행될 가능성이 있다. 그러나 심방중격결손증에서의 단락은 주로 심장 확장기에 일어나며, 우심방 압력이 좌심방 압력보다 크게 높아지는 경우가 드물어 우심방에서 좌심방으로의 단락(우→좌 단락)은 많지 않다. 따라서 아이젠멩거 증후군으로까지 진행되는 경우는 드물다. 만약 아이젠멩거 증후군으로 악화될 경우, 수술이나 카테터 시술을 통한 치료는 불가능해진다.[68]
4. 2. 심각한 합병증
교정되지 않은 이차공 심방중격결손증의 주요 합병증으로는 폐고혈압과 우심 울혈성 심부전이 있다.[7] 폐고혈압은 20세 이전에는 드물지만, 40세가 넘은 환자의 약 50%에서 나타날 수 있다.[6] 또한, 교정되지 않은 심방중격결손증 환자는 심장 부정맥이나 잦은 호흡기 감염의 위험이 증가할 수 있다.[20]심방 중격 결손(ASD)이 있으면 일반적으로 압력이 높은 좌심방에서 압력이 낮은 우심방으로 혈액이 흐르는 좌-우 단락이 발생한다. 이로 인해 폐를 통과하는 혈류량이 증가하게 된다. 초기에는 증상이 없을 수 있지만, 이러한 상태가 지속되면 폐 혈관이 점차 뻣뻣해지고 압력이 높아져 폐고혈압이 발생할 수 있다. 폐고혈압이 심해지면 우심방의 압력이 좌심방보다 높아져 혈류의 방향이 반대로 바뀌는 우-좌 단락이 나타날 수 있다. 이렇게 단락 방향이 역전되어 산소가 부족한 혈액이 온몸으로 흐르게 되는 상태를 아이젠멩거 증후군이라고 부른다. 이는 심방 중격 결손증의 드물지만 심각한 후기 합병증으로, 전체 환자의 5~10% 정도에서 발생할 수 있다.[6] 이론적으로는 폐고혈압이 진행되면 아이젠멩거 증후군으로 이어질 수 있지만, 심방 중격 결손의 단락은 주로 심장 확장기에 일어나므로 우심방 압력이 좌심방 압력을 크게 넘어서는 경우가 드물어 실제 아이젠멩거 증후군까지 진행되는 경우는 많지 않다. 그러나 일단 아이젠멩거 증후군으로 진행되면 수술이나 시술을 통한 교정 치료가 불가능해진다.[68]
정맥에 혈전(피떡)이 생기는 것은 비교적 흔하다. 일반적으로 혈전이 떨어져 나가면(색전증) 폐로 이동하여 폐색전증을 일으킨다. 하지만 심방 중격 결손이 있는 환자의 경우, 이 혈전이 심방 사이의 구멍을 통해 동맥 계통으로 넘어갈 수 있는데, 이를 역설적 색전이라고 한다. 역설적 색전은 뇌졸중, 비장이나 장의 경색, 또는 손가락이나 발가락 같은 말단 부위의 조직 괴사 등을 유발할 수 있다.
또한, 심방중격결손증, 특히 개존 난원공(PFO)이 있는 경우 스쿠버 다이빙과 같은 활동에서 감압병의 위험이 커질 수 있다.[25][26] 몸속에 녹아든 헬륨이나 질소 같은 불활성 기체는 폐를 통해 호흡으로 배출되어야 하는데, 난원공을 통해 이 기체가 녹아 있는 정맥혈의 일부가 폐를 거치지 않고 바로 동맥으로 넘어가면 혈관 내에 기포를 형성하여 감압병을 일으킬 수 있다.
다른 선천성 심장 질환과 달리, 심방 중격 결손증 환자에서 감염성 심내막염(심장 내부에 세균 감염이 발생하는 것)은 비교적 드물다. 이는 좌심방과 우심방 사이의 압력 차이가 크지 않아 혈류가 심장 내벽을 손상시킬 가능성이 낮기 때문이다.[67]
5. 진단
심방중격결손증은 주로 자궁 속 태아 시기나 유아기에 초음파 검사 또는 신체 검사 시 심장 소리 청진을 통해 발견되는 경우가 많다. 결손의 크기가 클수록 증상이 더 일찍 나타나는 경향이 있다.
성인이 되어서 발견되는 경우도 있는데, 이때는 운동 시 호흡 곤란, 울혈성 심부전, 뇌졸중과 같은 뇌혈관 사고 등의 증상을 보이거나, 정기 검사에서 비정상적인 흉부 X-ray 또는 심전도 이상 소견이 나타나는 것이 계기가 될 수 있다.[36]
최종적인 진단은 주로 컬러 도플러 심장 초음파 검사를 통해 심방 사이의 혈액 누출(좌우 단락)을 확인함으로써 이루어진다.
5. 1. 신체 검사
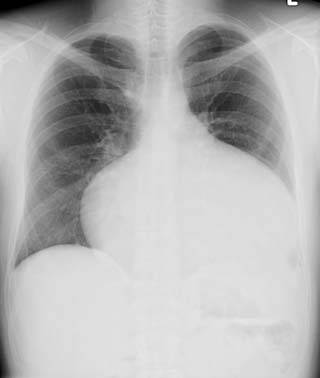
주요한 심방 중격 결손(ASD) 환자 대부분은 자궁 내 또는 유아기에 초음파 검사나 신체 검사 중 심장 소리 청진을 통해 진단받는다. 일부 ASD 환자는 소아기에 ASD에 대한 외과적 교정을 받는다. ASD로 인한 징후 및 증상의 발생은 심장 내 단락의 크기와 관련이 있다. 단락이 클수록 더 어린 나이에 증상이 나타나는 경향이 있다.
교정되지 않은 ASD가 있는 성인은 운동 시 호흡 곤란(가벼운 운동에도 숨이 참), 울혈성 심부전, 또는 뇌혈관 사고 (뇌졸중) 증상을 보인다. 정기적인 검사에서 비정상적인 흉부 X-ray 또는 비정상적인 심전도 소견을 보이며 심방 세동이 있을 수 있다. ASD가 좌우 단락을 유발하는 경우, 폐 혈관은 폐 혈류 증가로 인해 흉부 X-ray에서 확장된 것처럼 보일 수 있다.[36]
심방중격결손증이 있는 성인의 신체 검사 소견에는 심장 내 단락과 직접 관련된 소견과 이러한 환자에게 나타날 수 있는 우심부전과 이차적으로 관련된 소견이 포함된다.
영향을 받지 않은 개인의 경우, 두 번째 심장 소리 (S2)의 분열에서 호흡 변화가 발생한다. 호흡 흡기 동안 흉강 내 음압은 심장의 우측으로 혈액의 유입을 증가시킨다. 우심실의 혈액량 증가는 폐동맥판이 심실 수축 동안 더 오래 열린 상태를 유지하게 한다. 이것은 S2의 P2 성분에 정상적인 지연을 유발한다. 호기 시에는 흉강 내 양압으로 인해 우심장으로의 혈액 유입이 감소하고, 우심실 용량이 줄어들어 폐동맥판이 더 일찍 닫히면서 P2가 더 일찍 발생한다.
심방중격결손증이 있는 개인의 경우, S2의 고정 분열(fixed splitting)이 발생하는데, 이는 흡기 시 추가적인 혈액 유입이 결손 부위를 통해 좌심방과 우심방 사이에서 균등화되기 때문이다.
우심실은 좌우 단락으로 인해 지속적으로 과부하 상태라고 볼 수 있으며, 이로 인해 S2가 넓게 분열된다. 심방이 심방 중격 결손을 통해 연결되어 있기 때문에 흡기는 심방 간 순압 변화를 일으키지 않아 S2 분열에 영향을 주지 않으므로, S2는 흡기와 호기 모두에서 동일한 정도로 분열되어 '고정되었다'고 한다.
- 폐동맥 영역의 구출성 수축기 잡음(ejection systolic murmur): 우심실 부하 증가로 인한 폐고혈압에 의해 발생한다.
또한, 심방 중격 결손의 결손공은 보통 크고(직경 1cm~3cm[69] 또는 2cm~4cm[70]) 좌우 심방의 압력 차이가 작으므로, 이곳을 통과하는 혈액의 잡음은 거의 들리지 않는다.[71][69] - 제2음(대동맥판 폐쇄음 "IIa"와 폐동맥판 폐쇄음 "IIp")의 고정성 분리: 제2음은 2개의 소리이므로 건강한 사람도 흡기 시 정맥에서 돌아오는 혈액량의 변화로 인해 아주 약간의 차이가 있다(호흡성 분열). 그러나 심방 중격 결손의 경우 좌→우 단락이 있으므로 그만큼 우심실에서 처리하는 혈액이 증가하여, 폐동맥판의 폐쇄가 대동맥판의 폐쇄보다 크게 늦어져 IIa와 IIp의 소리가 별개의 소리로 들리게 된다. 게다가 건강한 사람에게 있던 흡기 시의 분열이 동시에 일어나는 폐 혈류의 변화에 따른 좌심방→우심방 단락의 혈류와 상쇄되므로 흡기·배기 모두에서 IIp음의 지연 정도가 항상 일정하게 되어 이를 "고정성 분리"라고 한다.[72]
- 제3음(S3): 수축기에 좌심방에서 우심방으로 단락된 혈액만큼 폐 순환계를 통과하여 좌심방으로 더 많이 흘러, 그만큼 확장 초기 좌심방에서 세차게 혈액이 좌심실 벽을 진동시켜 발생한다.
- 흉골 좌연 하부의 확장 중기 잡음(mid-diastolic murmur): 좌우 단락으로 인해 삼첨판을 통과하는 혈류량이 상대적으로 증가하여 상대적인 삼첨판 협착에 의한 것이다.
5. 2. 검사
상당수의 주요한 심방 중격 결손증(ASD)은 자궁 내 또는 유아기에 초음파 검사나 신체 검사 중 심장 소리 청진을 통해 진단된다. 일부 환자는 소아기에 외과적 교정을 받기도 한다. ASD로 인한 증상 발현은 심장 내 단락(션트)의 크기와 관련이 깊으며, 단락이 클수록 더 어린 나이에 증상이 나타나는 경향이 있다.
교정되지 않은 ASD가 있는 성인은 운동 시 호흡 곤란(가벼운 운동에도 숨이 참), 울혈성 심부전, 또는 뇌졸중과 같은 뇌혈관 사고 증상을 보일 수 있다. 정기 검진에서 비정상적인 흉부 X-ray나 심전도(ECG) 소견이 발견될 수 있으며, 심방 세동이 동반되기도 한다. ASD가 좌우 단락을 유발하는 경우, 폐 혈류 증가로 인해 흉부 X-ray에서 폐 혈관이 확장되어 보일 수 있다.[36]
성인 환자의 신체 검사에서는 심장 내 단락과 직접 관련된 소견과, 우심부전과 이차적으로 관련된 소견이 나타날 수 있다.
정상인의 경우, 숨을 들이쉴 때(흡기) 흉강 내 음압으로 우심방으로 혈액 유입이 증가하여 폐동맥 판막이 늦게 닫히고, 내쉴 때(호기)는 반대로 혈액 유입이 감소하여 폐동맥 판막이 일찍 닫히면서 두 번째 심장 소리(S2)의 분열 정도가 호흡에 따라 변한다.
그러나 심방 중격 결손이 있는 경우, 좌심방과 우심방 사이의 통로로 인해 흡기 시 추가 혈액 유입량이 양 심방 간에 균등화되므로 호흡에 따른 S2 분열 정도의 변화가 없다. 이를 S2의 고정 분열이라고 한다. 좌우 단락으로 인해 우심실이 지속적으로 과부하 상태에 있어 S2가 넓게 분열되어 있으며, 흡기와 호기 시 분열 정도가 동일하게 유지된다.
심장 초음파 검사는 ASD 진단에 중요한 역할을 한다.
- 경흉 심장 초음파: 컬러 도플러 영상을 통해 좌심방에서 우심방으로 혈류가 새는 것을 직접 확인할 수 있다.
- 교반된 생리 식염수 주입 검사: 말초 정맥에 미세한 공기 방울이 섞인 생리 식염수를 주입하여, 이 방울들이 심방 중격 결손을 통해 이동하는지 관찰한다. 안정 시 또는 기침 시 우심방 압력이 좌심방 압력보다 높아지면 방울이 우심방에서 좌심방으로 이동하는 것을 볼 수 있다.
- 경식도 심장 초음파: 식도를 통해 초음파 탐촉자를 삽입하여 심방을 더 선명하게 관찰하는 방법으로, 경흉 초음파에서 결손이 명확히 보이지 않을 때 유용하다.
- 심내 영상: 정맥을 통해 특수 카테터를 심장까지 삽입하여 내부를 직접 촬영하는 최신 기술이다. 환자에게 가벼운 진정만 필요로 하는 경우가 많다.
- 션트 분율 추정: 심장 초음파를 이용하여 좌심실과 우심실의 심박출량을 각각 측정하여 단락의 정도(션트 분율)를 추정할 수 있다.
경두개 도플러를 이용한 버블 검사는 난원공 개존증이나 다른 심방 중격 결손을 감지하는 비침습적인 방법으로, 경식도 심장 초음파보다 덜 침습적이다.[37] 이 검사는 결손이 뇌에 미치는 영향을 평가하는 데 도움이 될 수 있다.
심전도(ECG) 소견은 결손의 유형에 따라 다르게 나타난다.
- PR 간격 연장 (1도 방실 차단): 심방 비대와 결손 자체로 인한 동방 결절에서 방실 결절까지의 전도 거리 증가로 인해 흔히 관찰된다.[38]
- QRS 축 편위:
- 제1공 ASD: QRS 축이 좌측으로 편위된다.
- 제2공 ASD: QRS 축이 우측으로 편위된다.
- 정맥동 ASD: P파가 좌측으로 편위된다 (QRS 축 편위는 없음).
- 불완전 우각차단: 매우 특징적인 소견으로, 이 소견이 없다면 ASD 진단을 다시 고려해야 할 정도이다.
기타 검사 소견은 다음과 같다.
- 심실 중격 기이 운동: 우심실 부하 증가로 인해 나타날 수 있다.
- 혈중 산소 포화도 상승 (O2 step up): 심장 도관 검사 시, 우심방에서 채취한 혈액의 산소 포화도가 상대정맥 혈액보다 비정상적으로 높게 측정되는 현상이다. 이는 좌심방의 동맥혈이 결손을 통해 우심방의 정맥혈과 섞이기 때문이다. 우심방에서 이러한 'step up'이 확인되면 심방 중격 결손을 강력히 시사한다.[73]
컬러 도플러 심장 초음파 검사에서 좌우 단락을 확인하면 본 질환으로 진단한다.
6. 치료
심방 중격 결손증이 진단되면, 결손의 크기, 위치, 환자의 증상, 우심실 확장 여부 등을 종합적으로 고려하여 치료 여부를 결정한다. 특히 결손으로 인해 우심실이 커지는 등 혈역학적으로 의미 있는 변화가 관찰될 경우, 일반적으로 결손을 막는 치료를 고려하게 된다.[49] 만약 결손이 작고 특별한 문제를 일으키지 않는다면, 2~3년에 한 번씩 정기적인 검사를 통해 경과를 지켜볼 수도 있다.[49]
치료를 결정하기 전에, 특히 성인 환자나 합병증이 의심되는 경우에는 폐고혈압 유무와 그 중증도 및 가역성에 대한 평가가 중요하다. 이를 위해 우심 도관 삽입술을 시행하여 심장 내부의 압력, 산소 포화도, 폐혈관 저항(PVR) 등을 측정할 수 있다. 측정된 PVR 수치는 치료 후 예후 예측에 중요하며, 예를 들어 PVR이 15 우드 단위를 초과하는 등 매우 높은 경우에는 폐쇄술과 관련된 위험도가 증가할 수 있다. 폐동맥압이 전신 수축기압의 2/3 이상으로 높거나 아이젠멩거 증후군으로 진행된 경우에는, 혈관 확장제 투여 등을 통해 단락의 가역성 여부를 신중하게 평가해야 한다. 아이젠멩거 증후군이 발생하여 심방 단락이 우좌 방향으로 역전된 상태에서 결손을 폐쇄하면, 우심실에 가해지는 부담이 급격히 증가하여 심각한 우심실 부전을 초래할 수 있으므로 치료에 매우 신중해야 한다. 일반적으로 폐고혈압이 심하게 진행되기 전에(예: 폐동맥 수축기압 40mmHg 미만) 치료를 시행할 때 수술 관련 사망률이 가장 낮다.
심방 중격 결손은 영아기를 지나면 자연적으로 막히는 경우가 드물다.[74] 소아기에는 특별한 증상이 없더라도 성장하면서 운동 시 호흡 곤란이나 피로감 등의 문제가 발생할 수 있으므로, 치료가 필요한 경우에는 초등학교 입학 전에 교정하는 것이 일반적이다.[74]
치료의 목표는 심방 사이의 구멍을 막는 것이며, 크게 두 가지 방법이 있다. 하나는 가슴을 열어 직접 심장에 접근하여 결손 부위를 꿰매거나(봉합) 인공 또는 동종의 패치를 덧대어 막는 외과적 수술이고, 다른 하나는 다리 혈관을 통해 카테터라는 가는 관을 삽입하여 특수 제작된 폐쇄 기구를 이용해 구멍을 막는 경피적 시술이다.[78][79][74][80] 어떤 방법을 선택할지는 결손의 크기와 위치, 모양, 환자의 전신 상태 등을 종합적으로 고려하여 결정하게 된다. 구체적인 치료 대상 기준과 각 치료 방법의 상세한 내용, 장단점 등은 아래 하위 섹션에서 다룬다.
6. 1. 경과 관찰
심방 중격 결손은 유아기를 지나면 자연적으로 막히는 경우가 드물다. 소아기에는 특별한 증상이 없더라도 성장하면서 운동 시 호흡 곤란과 같은 문제가 발생할 수 있으므로, 일반적으로 취학 전에 치료하는 것이 권장된다[74]。치료가 필요한지 여부는 결손의 크기와 혈류량 등을 고려하여 결정한다. 폐와 전신 순환 혈류량의 비율(QP/QS[75])이 1.5 미만인 경증의 경우, 특별한 치료 없이 경과를 지켜보는 경우가 많다. 하지만 폐-체 혈류비가 2 이상이거나[76], 그 이하라도 다음과 같은 징후들이 함께 나타나는 경우에는 발견 후 가능한 한 빨리, 또는 취학 전후 시기에 수술적 치료를 고려한다[77]。
# 어린 시절부터 심잡음이 들렸으나, 성장이나 신체 기능에는 별다른 이상이 없었던 경우
# 사춘기 또는 중년 이후 운동할 때 숨쉬기 어렵거나 쉽게 피로감을 느끼는 경우
# 청진 시 심방 중격 결손의 특징적인 소리가 명확하게 들리는 경우
# 심전도 검사에서 우축 편위, 우심실 비대, 불완전 우각 블록(IRBBB), 또는 중년 이후 심방 세동(AF)과 같은 이상 소견이 나타나는 경우
치료 방법으로는 크게 두 가지가 있다.
- 외과적 폐쇄술: 인공 심폐 장치를 사용하여 심장 수술을 진행한다. 가슴을 열어 심장에 직접 접근한 뒤, 결손 부위를 직접 꿰매거나(직접 봉합) 인공 또는 동종의 심장막 조직(패치)을 덧대어 구멍을 막는 방법이다. 확실하게 결손을 막을 수 있는 방법이다[78]。
- 카테터 시술 (경피적 심방 중격 결손 폐쇄술): 다리 쪽의 큰 정맥을 통해 얇은 관(카테터)을 넣어 심장의 우심방까지 접근한다. 이후 결손 부위를 통해 특수하게 제작된 폐쇄 기구(형상 기억 합금으로 만든 그물망 모양의 원반과 천 조각으로 구성됨)를 삽입한다. 이 기구를 좌심방과 우심방 양쪽에서 우산처럼 펼쳐서 구멍을 막는다. 이 방법은 가슴을 열지 않아 신체 부담이 적고 입원 기간도 짧다는 장점이 있다. 하지만 결손의 크기가 너무 크거나 구멍 주변의 가장자리가 약한 경우에는 시행하기 어렵다[79][74][80]。
6. 2. 약물 치료
심방중격결손증 자체를 약물로 직접 치료하는 방법은 없으나, 합병증 예방 및 관리를 위해 약물 치료가 사용될 수 있다. 특히, 교정되지 않은 심방중격결손증 환자는 심장 부정맥이나 잦은 호흡기 감염의 위험이 증가할 수 있다.[20]난원공(PFO)을 동반한 심방중격결손증 환자에서 뇌졸중 발생 위험이 있는 경우, 약물 치료가 고려된다. 최근 연구에 따르면, 난원공 폐쇄술이 약물 치료(주로 항혈소판제와 항응고제 병용)에 비해 재발성 허혈성 뇌졸중 감소에 더 효과적인 것으로 나타났다.[41]
약물 치료 중에서는 항응고제가 항혈소판제보다 재발성 뇌졸중 위험 감소에 더 효과적일 수 있다는 가설이 있으며, 색전 기전을 고려할 때 이러한 주장이 설득력을 얻고 있다. 일부 최신 문헌 검토에서는 난원공과 원인 불명의 뇌졸중을 경험한 환자에게 항혈소판제보다는 항응고제 사용을 권장하기도 한다.[41] 하지만, 난원공 폐쇄술과 항응고제 치료, 또는 항응고제와 항혈소판제 치료의 효과를 직접 비교하는 더 많은 증거가 필요하다.
6. 3. 시술/수술적 치료
심방 중격 결손증이 발견되면, 결손의 크기, 환자의 증상, 우심실 확장 여부, 폐고혈압과 같은 합병증 유무 등을 종합적으로 고려하여 치료 여부를 결정한다.[49] 결손으로 인해 우심실이 커지는 등 혈역학적으로 의미 있는 변화가 관찰되면 일반적으로 결손을 막는 치료를 고려하게 된다.[49] 만약 결손이 작고 특별한 문제를 일으키지 않는다면, 정기적인 검사를 통해 경과를 관찰하기도 한다.[49]심방 중격 결손은 영아기를 제외하면 저절로 막히는 경우가 드물다.[74] 소아기에는 증상이 없더라도 나이가 들면서 운동 시 호흡 곤란이나 피로감 등이 나타날 수 있으므로, 치료가 필요한 경우 초등학교 입학 전에 교정하는 것이 일반적이다.[74]
치료 방법으로는 크게 카테터를 이용한 경피적 폐쇄술과 가슴을 열어 직접 결손을 막는 외과적 수술이 있다.[78][79][74][80] 각 치료법의 선택은 결손의 크기와 위치, 환자의 상태 등을 고려하여 결정된다. 경피적 시술은 신체 부담이 적지만 모든 경우에 적용 가능한 것은 아니며[79][74][80], 외과적 수술은 보다 확실한 방법이지만 회복 기간이 더 필요하다.[78]
치료를 결정하기 전에, 특히 성인 환자의 경우 폐고혈압 유무와 그 정도를 평가하는 것이 중요하다. 폐고혈압이 심한 경우 치료 방법 선택에 신중해야 하며, 드물게는 아이젠멩거 증후군으로 진행된 경우 치료가 어려울 수도 있다.
6. 3. 1. 경피적 심방 중격 결손 폐쇄술 (Transcatheter ASD Closure)
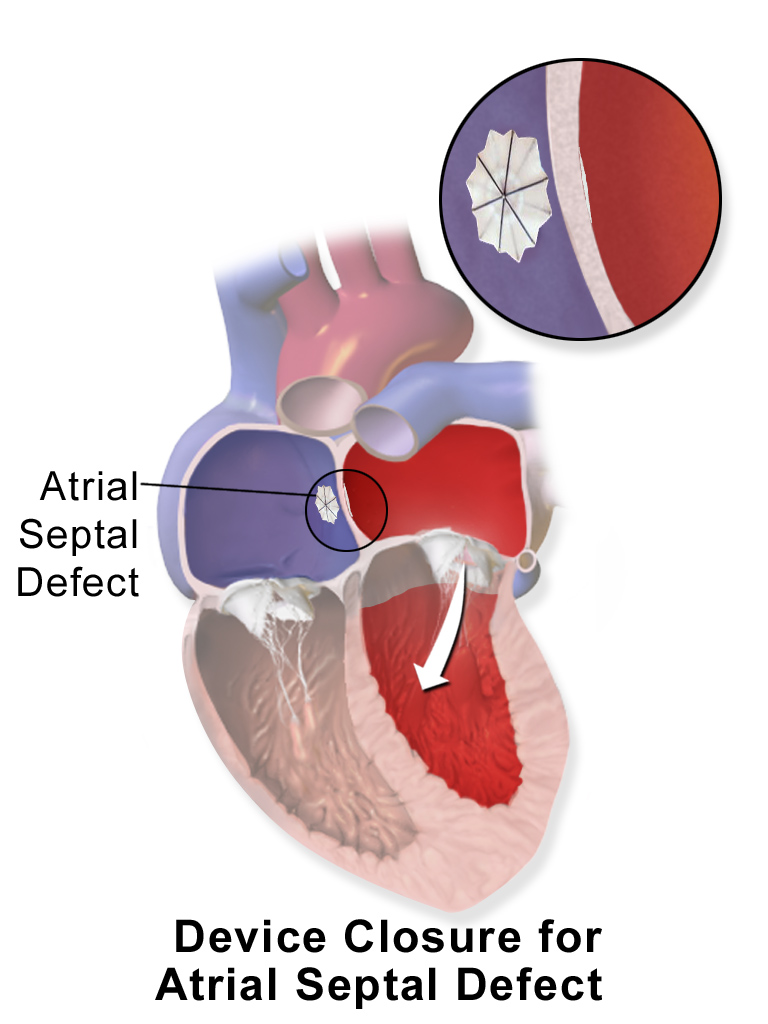
경피적 심방 중격 결손 폐쇄술은 카테터를 이용하여 심장의 구멍(결손)을 막는 시술 방법이다. 이는 가슴을 여는 외과적 수술 대신 혈관을 통해 접근하는 비교적 덜 침습적인 방법이다.[14] 시술은 보통 형광투시경 검사와 심장초음파 검사의 안내를 받으며 진행된다.
시술 과정은 다음과 같다. 먼저 대퇴 정맥을 통해 카테터를 삽입하여 심장의 우심방으로 보낸다.[14] 그 다음 카테터를 심방중격의 결손 부위를 통과시켜 좌심방으로 이동시킨다. 폐쇄 장치는 보통 두 개의 디스크 형태로 되어 있는데, 먼저 좌심방 쪽 디스크를 펼쳐 결손 부위에 고정시킨다. 이후 우심방 쪽 디스크를 펼쳐 중격 벽 양쪽에서 장치가 단단히 고정되도록 한다.[14] 난원공 개존증(PFO) 폐쇄의 경우, 이러한 시술이 약물 치료나 다른 의료 요법보다 향후 혈전색전증 위험을 줄이는 데 더 효과적인 것으로 알려져 있다.[14][50][51]
이 시술은 주로 이차공 심방 중격 결손 환자에게 적용된다. 다만, 결손 부위 주변에 폐쇄 장치를 고정할 충분한 조직(테두리)이 있어야 하며, 장치가 대정맥, 삼첨판, 승모판 등 중요한 구조물을 침범하지 않아야 한다. 일반적으로 폐 순환 혈류량과 체순환 혈류량의 비율(QP/QS)[75]이 2 이상이거나[76], 그 이하라도 아래와 같은 징후가 모두 나타나는 경우에는 취학 전후 또는 발견 즉시 시술을 고려한다.[77]
# 소아기부터 심잡음이 들렸으나 발육이나 신체 기능에 이상 없이 성장한 경우
# 사춘기 이후 또는 중년기에 운동 시 호흡 곤란이나 피로감을 느끼는 경우
# 청진 시 심방 중격 결손의 특징적인 소견이 있는 경우
# 심전도 검사에서 우축 편위, 우심실 비대, 불완전 우각 블록(IRBBB), 심방세동(AF, 중년기 이후) 등이 관찰되는 경우
흔히 사용되는 폐쇄 장치 중 하나는 암플라처 중격 폐쇄 장치(Amplatzer Septal Occluder, ASO)이다. ASO는 다크론 직물로 채워진 약 0.01cm~약 0.01cm 두께의 니티놀(니켈-티타늄 합금) 와이어 메쉬로 만들어진 두 개의 원반이 4mm 허리로 연결된 형태이다. 장치 삽입은 비교적 간단하고 시술 후 잔여 결손이 남는 경우도 드물다.
경피적 폐쇄술은 외과적 수술에 비해 환자의 신체적 부담이 적고 입원 기간도 며칠 정도로 짧다는 장점이 있다.[79][74][80] 이 때문에 많은 의료기관에서 선호하는 치료법이다.[55] 여러 연구에 따르면, 특히 규모가 큰 병원에서 시행될 경우 비교적 안전하고 좋은 치료 결과를 보인다.[56][57]
하지만 단점도 존재한다. 암플라처 장치는 두께가 다소 두껍고, 장치에 포함된 니티놀 금속으로 인한 니켈 독성 가능성에 대한 우려가 있다. 또한, 결손의 크기가 너무 크거나 결손 주변의 가장자리가 약한 경우에는 시술이 불가능할 수 있다.[79][74][80] 드물게 장치 이동, 침식, 색전증, 장치 내 혈전 형성, 또는 재발성 허혈성 뇌졸중의 위험이 있는 염증성 덩어리 형성 등의 합병증이 발생할 수 있다.[53][54] PFO 장치 폐쇄 시술 후에는 새롭게 심방세동이 발생하는 경우가 가장 흔한 부작용으로 보고된다.[52]
심방 중격 결손은 영아기를 제외하면 저절로 막히는 경우가 드물다. 어릴 때는 증상이 없더라도 성장하면서 운동 시 호흡 곤란 등의 문제가 생길 수 있으므로, 발견 시 취학 전에 수술이나 시술을 받는 것이 권장된다.[74] 폐-체 혈류비(QP/QS)가 1.5 미만으로 경미한 경우는 특별한 치료 없이 경과를 관찰하기도 한다.[76] 외과적 치료 방법으로는 인공 심폐기를 사용하여 가슴을 절개한 후 결손 부위를 직접 꿰매거나(봉합) 패치(주로 심낭)를 덧대어 막는 방법이 있다.[78]
6. 3. 2. 수술적 심방 중격 결손 폐쇄술 (Surgical ASD Closure)
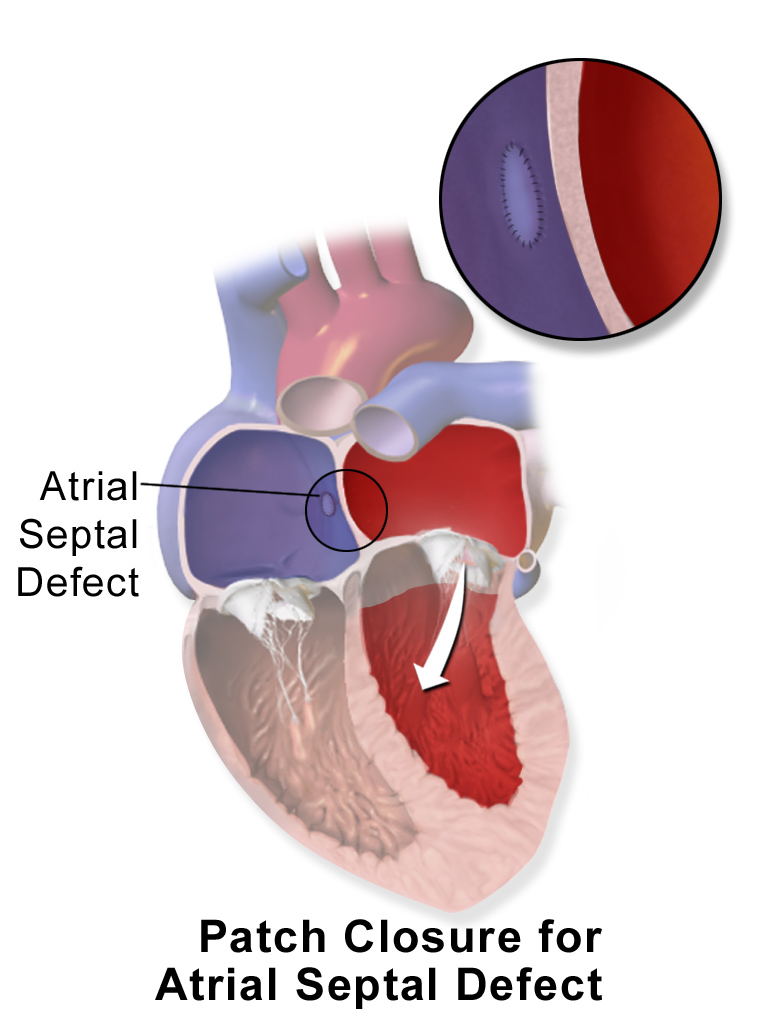
심방 중격 결손증으로 인해 우심실이 커지는 경우, 일반적으로 이차공 심방 중격 결손증은 폐쇄 수술을 고려하게 된다.[49] 심방 중격 결손은 유아기를 제외하면 자연적으로 막히는 것을 기대하기 어렵다. 소아기에는 별다른 증상이 없더라도 성장하면서 운동 시 호흡 곤란 등의 문제가 발생할 수 있으므로, 초등학교 입학 전에 수술하는 것이 바람직하다.[74]
수술적 치료 대상은 다음과 같은 기준으로 결정된다.
- 경증(폐-체 혈류량 비율 QP/QS[75] < 1.5)인 경우는 치료하지 않는 경우가 많다.
- 폐-체 혈류량 비율이 2 이상이거나[76], 그 이하라도 다음 4가지 징후가 모두 나타나는 경우에는 취학 전후 또는 발견 즉시 가능한 빨리 수술을 시행한다.[77]
- 소아기부터 심잡음이 들렸으나, 발육이나 신체 기능에는 이상 없이 성장함.
- 사춘기 또는 중년기 이후 운동 시 호흡 곤란이나 피로감을 느낌.
- 청진 시 심방 중격 결손의 특징적인 소리가 들림.
- 심전도 검사에서 우축 편위, 우심실 비대, 불완전 우각 차단(IRBBB), 또는 중년기 이후 심방 세동(AF) 소견이 보임.
수술적 폐쇄술은 인공 심폐기를 사용하여 심장을 일시적으로 멈추고, 가슴을 절개하여 심방을 열어 결손 부위를 직접 눈으로 확인하면서 봉합하거나(직접 봉합 폐쇄), 동종 심막 등으로 만든 패치를 덧대어 꿰매는 방식으로 진행된다.[78] 이는 결손을 확실하게 막을 수 있는 방법이다. 최근에는 카테터를 이용한 시술도 시행되지만, 수술적 폐쇄는 결손이 매우 크거나 위치가 좋지 않아 카테터 시술이 어려운 경우에도 적용할 수 있는 기본적인 치료법이다.[79][74][80]
6. 4. 난원공 개존(PFO) 치료
대부분의 난원공 개존(PFO) 환자는 증상이 없으며 특별한 치료가 필요하지 않다.[40] 그러나 뇌졸중이 발생한 환자는 원인을 파악하기 위해 추가적인 검사가 필요하며, 포괄적인 평가에도 명확한 원인이 확인되지 않은 경우 '원인 불명의 뇌졸중'으로 정의한다. 이러한 환자에서 뇌졸중의 기전은 역설적 색전증, 좌심방 부속지 혈전, 심방 중격 혈전 또는 PFO 터널 내 혈전에 의한 색전일 가능성이 있다.[41]과거에는 PFO와 원인 불명의 뇌졸중 환자를 주로 항혈소판제 요법만으로 치료했다. 초기 연구에서는 재발성 허혈성 뇌졸중 감소에 있어 항혈소판 요법보다 PFO 폐쇄술의 명확한 이점을 확인하지 못했다. 그러나 최근 연구 결과[42][43][44] 및 체계적 검토[41]에 따르면, 다음 기준을 모두 충족하는 환자에게는 항혈소판 요법과 더불어 경피적 PFO 폐쇄술이 권장된다:[45]
- 최초 뇌졸중 발병 시 연령 ≤ 60세
- 색전성으로 보이는 원인 불명의 허혈성 뇌졸중 (즉, 포괄적인 평가에도 불구하고 명백한 뇌졸중 원인이 없음)
- 버블 검사(심장 초음파)로 감지된 우심방-좌심방 간 션트를 동반한 PFO[46]

다양한 PFO 폐쇄 장치가 있으며, 이는 카테터 기반 시술을 통해 삽입될 수 있다.[47][48]
한편, PFO가 편두통의 원인이 될 수 있다는 연구도 있으나, 정확한 기전은 불분명하다. 일부 연구에서는 PFO 폐쇄술이 특정 환자의 편두통 증상을 줄일 수 있다고 보고했으나[27][28], 이는 여전히 논란의 여지가 있다. 대규모 무작위 대조 시험에서는 편두통 환자에서 PFO 유병률이 높다는 점은 확인했지만, PFO 폐쇄술이 편두통 완화에 통계적으로 유의미한 효과를 보이지 않았다.[29] 이는 일반 인구 중 PFO 보유자(약 20~25%)와 편두통 환자(여성 약 20%)의 비율이 높고, 편두통의 위약 효과가 약 40%에 달해 우연에 의한 결과일 가능성을 배제하기 어렵다.
7. 예후
심방중격결손증을 치료하지 않고 방치하면 40세 이상에서 울혈성 심부전을 일으키고, 우심부전을 유발하기 쉽다. 유아기에 발견된 경우, 8mm 이하의 작은 구멍은 자연적으로 막히는 경우도 있다(약 50%).[66] 여성의 경우 임신을 계기로 폐고혈압이 급격히 진행될 수 있으므로 주의가 필요하다.[66]
참조
[1]
웹사이트
Atrial Septal Defect Information
http://www.mountsina[...]
The Mount Sinai Hospital
[2]
웹사이트
UpToDate
https://www.uptodate[...]
[3]
서적
Robbins Basic Pathology
Saunders/Elsevier
[4]
웹사이트
Ostium Secundum Atrial Septal Defects
http://emedicine.med[...]
Medscape
2012-11-05
[5]
논문
Association of ostium secundum atrial septal defects with mitral valve prolapse
[6]
간행물
Goldman
[7]
논문
Secundum atrial septal defect in adults: a practical review and recent developments
https://pmc.ncbi.nlm[...]
2015
[8]
간행물
Anatomy, Thorax, Heart Fossa Ovalis
http://www.ncbi.nlm.[...]
StatPearls Publishing
2023-11-15
[9]
웹사이트
patent
http://medical-dicti[...]
TheFreeDictionary.com
2015-03-26
[10]
웹사이트
Patent Foramen Ovale Symptoms & Causes
http://www.childrens[...]
Boston Children's Hospital
2016-07-19
[11]
웹사이트
Patent Foramen Ovale
http://www.texashear[...]
Texas Heart Institute Heart Information Center
[12]
웹사이트
Patent Foramen Ovale (PFO)
https://www.heart.or[...]
[13]
논문
Closure or medical therapy for cryptogenic stroke with patent foramen ovale
[14]
논문
Cardiac procedures to prevent stroke: patent foramen ovale closure/left atrial appendage occlusion
[15]
논문
Effect of medical treatment in stroke patients with patent foramen ovale: patent foramen ovale in Cryptogenic Stroke Study
[16]
논문
Antithrombotic Treatment in Cryptogenic Stroke Patients With Patent Foramen Ovale: Systematic Review and Meta-Analysis.
2019-11
[17]
웹사이트
Atrial Septal Defect Types
http://www.mayoclini[...]
2007-10-14
[18]
서적
Embryology
https://archive.org/[...]
Williams & Wilkins
[19]
문서
ICD10 Q21
[20]
서적
First aid for the USMLE step 2 CK
McGraw–Hill Medical
[21]
웹사이트
Endocardial Cushion Defect Information
https://www.mountsin[...]
[22]
논문
Sinus venosus atrial septal defect: analysis of fifty cases
[23]
서적
Echocardiographic diagnosis of congenital heart disease
[24]
논문
Mixed atrial septal defect coexisting ostium secundum and sinus venosus atrial septal defect.
http://content.onlin[...]
2012-06-17
[25]
논문
Patent foramen ovale: an underrated risk for divers?
[26]
논문
A review of the relationship between patent foramen ovale and type II decompression sickness
[27]
논문
Patent foramen ovale: paradoxical embolism and paradoxical data
[28]
논문
Association of interatrial shunts and migraine headaches: impact of transcatheter closure
[29]
논문
Migraine Intervention With STARFlex Technology (MIST) trial: a prospective, multicenter, double-blind, sham-controlled trial to evaluate the effectiveness of patent foramen ovale closure with STARFlex septal repair implant to resolve refractory migraine headache
http://circ.ahajourn[...]
2008-03-18
[30]
논문
Down syndrome: a cardiovascular perspective
2009-05
[31]
논문
Ebstein's anomaly: a complex congenital heart defect.
2009-06
[32]
서적
Jaypee Brothers
Jaypee Brothers
[33]
논문
Congenital heart defects and fetal alcohol spectrum disorders
2007-07
[34]
논문
Cardiac malformations associated with the Holt–Oram syndrome – report on a family and review of the literature
2002-10
[35]
논문
Atrial septal defects and pulmonary arterial hypertension
https://jtd.amegroup[...]
2018
[36]
서적
2011
[37]
간행물
Transcranial doppler monitoring. (letter to editor)
http://archive.rubic[...]
2008-04-06
[38]
간행물
Preoperative secundum atrial septal defect with coexisting sinus node and atrioventricular node dysfunction
[39]
웹사이트
UOTW #54 – Ultrasound of the Week
https://www.ultrasou[...]
2017-05-27
[40]
웹사이트
UpToDate
https://www.uptodate[...]
2018-08-04
[41]
간행물
Patent foramen ovale closure, antiplatelet therapy or anticoagulation in patients with patent foramen ovale and cryptogenic stroke: a systematic review and network meta-analysis incorporating complementary external evidence
2018-07-01
[42]
간행물
Patent Foramen Ovale Closure or Anticoagulation vs. Antiplatelets after Stroke
2017-09-14
[43]
간행물
Patent Foramen Ovale Closure or Antiplatelet Therapy for Cryptogenic Stroke
2017-09-14
[44]
간행물
Long-Term Outcomes of Patent Foramen Ovale Closure or Medical Therapy after Stroke
2017-09-14
[45]
간행물
Patent foramen ovale closure, antiplatelet therapy or anticoagulation therapy alone for management of cryptogenic stroke? A clinical practice guideline
2018-07-25
[46]
웹사이트
UpToDate
https://www.uptodate[...]
[47]
웹사이트
How is a Patent Foramen Ovale (PFO) Closed Using a Catheter-based Procedure?
http://my.clevelandc[...]
Cleveland Clinic
2016-07-20
[48]
웹사이트
RESPECT 10-Year Data Strengthens Case for PFO Closure After Cryptogenic Stroke
http://www.medscape.[...]
2015-10-16
[49]
간행물
Secundum atrial septal defect in adults: a practical review and recent developments
2015-04
[50]
간행물
Device Closure Versus Medical Therapy Alone for Patent Foramen Ovale in Patients With Cryptogenic Stroke
2018-01-09
[51]
간행물
Percutaneous Closure Versus Medical Treatment in Stroke Patients With Patent Foramen Ovale
2018-01-09
[52]
간행물
Patent Foramen Ovale Closure for Secondary Prevention of Cryptogenic Stroke: Updated Meta-Analysis of Randomized Clinical Trials
2018-05
[53]
간행물
Transcatheter Device Closure of Atrial Septal Defects
2013-05
[54]
간행물
Inflammatory mass formation on a patent foramen ovale closure device seventeen years after implantation
https://www.research[...]
2019-06-22
[55]
간행물
Is interventional closure the current treatment of choice for selected patients with deficient atrial septation?
[56]
간행물
Impact of hospital volume on outcomes of percutaneous ASD/PFO closure in pediatric patients
2018-08
[57]
간행물
Influence of hospital volume on outcomes of percutaneous atrial septal defect and patent foramen ovale closure: A 10-years us perspective
2014-12-22
[58]
간행물
Congenital heart disease in adolescents and adults. Natural and postoperative history across age groups
[59]
간행물
Incidence of congenital heart disease in children born to residents of Olmsted County, Minnesota, 1950–1969
[60]
서적
誘因・原因
2012
[61]
서적
胎児循環(体内循環)・心房中隔の発生とASDの分類
2017
[62]
서적
卵円孔開存と心房中隔欠損症
2012
[63]
서적
心臓の発生過程の理解
2015
[64]
서적
発生の異常とASDの分類
2017
[65]
서적
欠損孔の部位による分類
2012
[66]
서적
verview
2017
[67]
서적
症状 1.自覚症状
2015
[68]
서적
症状 1.自覚症状・治療
2015
[69]
서적
聴診
2017
[70]
서적
病態
2015
[71]
서적
(高橋2015)p.141「症状 3他覚的初見」
[72]
서적
(高橋2015)p.34-35「II音とその異常」
[73]
서적
(高橋2015)p.63「C 酸素飽和度」
[74]
서적
(高橋2015)p.144「治療」
[75]
서적
正常では「右心室から肺に送る血液(QP)」と「左心室から全身に送る血液(QS)」は同じ(QP=QS)はずだが、心房中隔欠損など左→右短絡があると左心室から全身に送られずに肺にまた流れる血液があるのでQP/QSがより大きくなる。
なお、パーセンテージであらわされる場合もあり、QP/QS=2の時は短絡率50%になる。((高橋2015)p.145「治療」)
[76]
서적
(高橋2015)p.145「治療」
[77]
서적
(医学情報研究所2017)p.144「MINIMUM ESSENCE」
[78]
문서
特にパッチの場合は大きな欠損孔や辺縁部が脆弱な場合でも使える強みがある。
[79]
서적
(黒澤2012)p.77「治療」
[80]
서적
(医学情報研究所2017)p.144「MINIMUM ESSENCE」p.146「カテーテル治療」
본 사이트는 AI가 위키백과와 뉴스 기사,정부 간행물,학술 논문등을 바탕으로 정보를 가공하여 제공하는 백과사전형 서비스입니다.
모든 문서는 AI에 의해 자동 생성되며, CC BY-SA 4.0 라이선스에 따라 이용할 수 있습니다.
하지만, 위키백과나 뉴스 기사 자체에 오류, 부정확한 정보, 또는 가짜 뉴스가 포함될 수 있으며, AI는 이러한 내용을 완벽하게 걸러내지 못할 수 있습니다.
따라서 제공되는 정보에 일부 오류나 편향이 있을 수 있으므로, 중요한 정보는 반드시 다른 출처를 통해 교차 검증하시기 바랍니다.
문의하기 : help@durumis.com