심장판막증
"오늘의AI위키"의 AI를 통해 더욱 풍부하고 폭넓은 지식 경험을 누리세요.
2. 종류
협착과 부전(역류)은 판막 심장 질환의 주요 기능적 및 해부학적 결과이다. 판막에 변화가 생기면 이러한 상태 중 하나 또는 여러 개가 발생한다. 부전과 역류는 판막 잎이 제대로 닫히지 않아 혈액이 역류하는 현상을 말하며, 협착은 판막 구멍이 좁아져 혈액의 유출을 막는 현상이다. 판막 잎의 비후 등으로 인해 판막 잎이 제대로 닫히지 않으면 협착이 부전을 유발할 수도 있다.[3]
사람의 심장은 4개의 방(심방·심실)으로 나뉘어 있으며, 각 방의 출구에는 판막(삼첨판, 폐동맥판, 승모판, 대동맥판)이 있어 혈액의 역류를 막는다. 심장 판막증은 이러한 판막이 굳거나 손상되어 혈액의 통과 장애나 역류가 발생하는 질환이다.
여러 판막에 동시에 이상이 생기는 '''연합 판막증'''의 경우, 상류 판막의 증상이 주로 나타나며 하류 판막증은 단독 발생 시보다 경미하다.[43]
기능 부전에는 '''협착증'''과 '''폐쇄 부전증'''이 있으며, 두 가지가 같은 판막에 함께 나타나는 '''협착 겸 폐쇄 부전증'''[44]도 있다. 판막증은 네 판막 모두에서 발생할 수 있지만, 승모판과 대동맥판에서 주로 발생한다. 단독 질환으로는 대동맥판 46%, 승모판 22%, 삼첨판 1%, 폐동맥판 0.09%이며, 연합 판막증은 승모판 + 삼첨판 16%, 대동맥판 + 승모판 7%이다.[45]
2. 1. 대동맥판 질환
협착과 부전/역류는 판막 심장 질환의 주요 기능적, 해부학적 결과이다. 판막에 변화가 생기면 이러한 상태 중 하나 또는 여러 개가 발생한다. 부전과 역류는 판막 잎이 제대로 닫히지 않아 혈액이 역류하는 현상을 말하며, 협착은 판막 구멍이 좁아져 혈액의 유출을 막는 현상이다. 판막 잎의 비후로 인해 판막 잎이 제대로 닫히지 않으면 협착이 부전을 유발할 수도 있다.[3]
대동맥판 및 승모판 질환은 좌심실 질환이며, 우심실의 폐동맥 또는 삼첨판 질환보다 더 흔하게 발생하는데, 이는 좌심실의 압력이 더 높기 때문이다.[7]
대동맥판 질환에는 대동맥판 협착증과 대동맥판 폐쇄 부전(역류)이 있다. 대동맥판 협착증은 혈액이 좌심실에서 대동맥으로 나가는 것을 막는 판막륜 또는 판엽의 비후가 특징이며, 대동맥판 폐쇄 부전(역류)는 수축기 말에 판막 잎이 적절하게 닫히지 않아 혈액이 좌심실로 역류하는 것을 특징으로 한다.[4]
2. 1. 1. 대동맥판 협착증
'''대동맥판 협착증'''(大動脈弁狭窄症; aortic stenosis, '''AS''')은 좌심실에서 대동맥으로 혈액이 배출될 때 대동맥판구가 좁아져 혈류가 제한되는 질환이다. 대동맥판 협착은 주로 판막 석회화로 발생하지만, 선천적인 이엽 대동맥판 기형으로 인해 발생할 수도 있다. 이엽 대동맥판은 판막 잎이 두 개만 존재하는 것이 특징이며, 단독으로 나타나거나 다른 심장 이상과 함께 나타날 수 있다.[4]; 유인・원인[55]
: 원인은 선천성, 류마티스열 후유증(후천성), 경화성 변화(후천성) 등이 있다.
:* 선천성 대동맥판 협착증은 대동맥판 형성 이상으로, 주로 3개의 판엽이 있어야 할 대동맥판이 2개로 이루어진 이엽 대동맥판이 많다. 드물게 단엽 판막의 경우도 있다. 선천성이지만 다른 이상이 없는 경우에는 젊은 시절에는 판막 변성이 진행되지 않고 40대부터 판막 병변이 악화되어 60대 정도에 증상이 나타나는 경우가 많다.
:* 류마티스열은 과거 대동맥판 협착증의 가장 흔한 원인이었으나, 2017년 현재는 감소하고 있다.
:* 경화성 변화는 노화에 따른 것으로, 2017년 현재 증가하고 있다. 60대 이후부터 판막 병변이 서서히 진행되어 70대 후반부터 증상이 나타난다.
; 병태・증상[55]
: 좁아진 대동맥판을 통해 혈액을 내보내기 위해 좌심실에 부하가 걸리고, 이로 인해 좌심실 비대가 발생한다. 좌심실 비대는 어느 정도 심장 기능을 유지시키지만, 장기간 지속되면 심부전 등의 증상이 나타날 수 있다.
:* 초기 증상은 가벼운 운동 시 호흡 곤란, 두근거림, 피로감 등이다. 병이 진행되면 협심증, 실신, 어지럼증, 부종 등의 울혈성 심부전 증상이 나타난다.
:* 좌심실 비대로 인해 장기간 증상이 없을 수 있지만, 자각 증상이 나타나기 시작하면 이미 병이 상당히 진행된 상태이다. 방치하면 급격히 생존율이 악화되며, 심부전 증상 발생 후 2년, 실신 발작 후 3년, 협심증 발생 후 5년이 평균 여명으로 알려져 있다.[56]
; 분류
; 통계
- 선천성 (ICD-10: Q23.0)
- 후천성 (ICD-10: I35.0)
대동맥판 협착증은 주로 노화의 결과로 발생하며, 75세 이상 인구의 12.4%에서 나타나고 좌심실 유출 폐쇄의 가장 흔한 원인이다.[1] 이첨 대동맥판은 인구의 최대 1%에서 발견되며, 가장 흔한 심장 이상 중 하나이다.[40]
; 진단
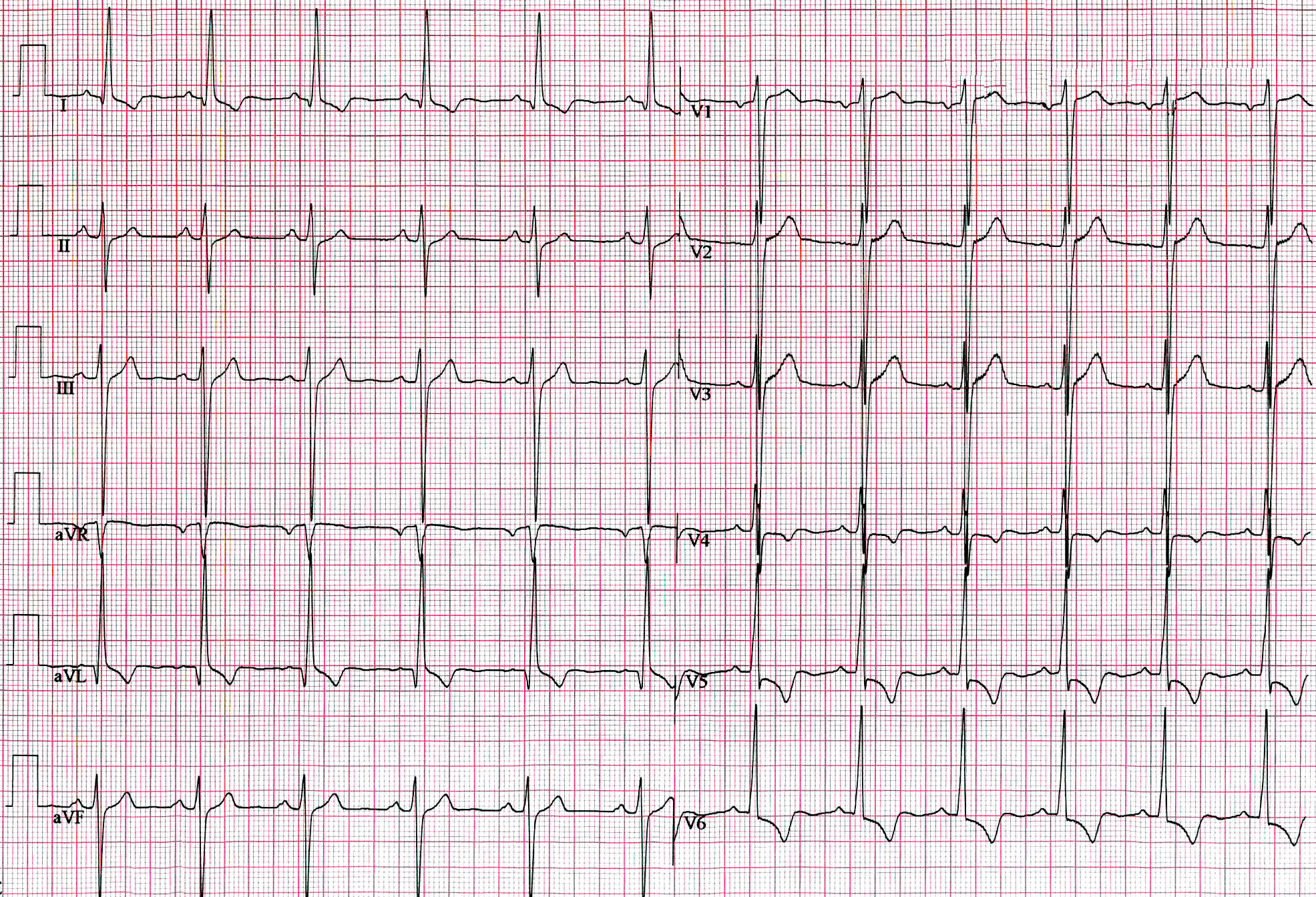
대동맥판 협착증 환자는 흉부 X-선 검사에서 상행 대동맥 확장을 보일 수 있지만, 흉부 X-선 검사 결과가 정상일 수도 있다.[29] 흉부 X-선에서 석회화를 직접 확인하는 경우는 드물다.[29] 좌심실 확장 소견이 나타날 수 있다.[29] 심전도 검사에서는 일반적으로 심한 협착증 환자에게서 좌심실 비대증이 나타나지만, 좌심실 부담 징후가 나타나기도 한다.[30] 심초음파 검사는 대동맥판 협착증 진단의 표준이며, 좌심실 비대, 판막 석회화, 비정상적인 판막 폐쇄를 확인할 수 있다.[30]
; 치료[57]
: 고도 대동맥판 협착증의 경우, 대동맥판 치환술(AVR)을 통해 인공 판막으로 교체한다. 개심술이 어려운 경우에는 경피적 대동맥판 삽입술(TAVR)이 시행되기도 한다.
무증상 환자는 판막 혈역학을 기반으로 협착이 중증으로 분류되지 않는 한 치료가 필요하지 않다.[8] 무증상 중증 및 증상성 대동맥판 협착증은 모두 대동맥판 치환술(AVR)로 치료한다.[8] AVR 수술은 연령 및 기타 요인을 고려하여 기계 판막 또는 조직 판막을 사용하여 시행할 수 있다.[35] 경피적 대동맥판 삽입술(TAVI)은 AVR의 대안이며, 수술적 AVR이 적합하지 않은 고위험 환자에게 권장된다.[36] 협심증은 속효성 질산염 혈관확장제, 베타 차단제 및/또는 칼슘 채널 차단제로 치료하지만, 질산염은 중증 대동맥판 협착증 환자에게서 혈압을 급격히 감소시킬 수 있으므로 사용해서는 안 된다.[15] 고혈압은 적극적으로 치료해야 하지만, 베타 차단제 투여 시 주의해야 한다.[15] 심부전은 디곡신, 이뇨제, 질산염 혈관확장제로 치료하며, 금기 사항이 아닌 경우 신중하게 ACE 억제제를 투여한다.[15] 중등도 협착증은 1~2년마다 심장 초음파 검사를 통해 경과를 관찰하며, 필요한 경우 심장 부하 검사를 추가할 수 있다.[15] 중증 협착증은 3~6개월마다 심장 초음파 검사로 경과를 관찰해야 한다.[15] 비중증 무증상 대동맥판 협착증 환자에서 연령 및 성별을 조정한 N-말단 pro-뇌 나트륨 이뇨 펩타이드(NT-proBNP) 수치가 단독으로 상승하거나 기저치에서 50% 이상 증가하면 대동맥판 협착증 관련 사건(심장 사망, 대동맥판 협착증 진행으로 인한 심부전으로 인한 입원, 대동맥판 치환술) 발생률이 증가하는 것으로 알려져 있다.[37] 비중증 무증상 대동맥판 협착증 환자에서 명백한 관상 동맥 질환이 없는 경우, 트로포닌 T 증가(14 pg/mL 초과)는 관상 동맥 허혈 사건(심근 경색, 경피적 관상 동맥 중재술, 관상 동맥 우회술)의 5년 발생률 증가와 관련이 있는 것으로 밝혀졌다.[38]
2. 1. 2. 대동맥판 폐쇄 부전증 (대동맥판 역류증)
'''대동맥판 폐쇄 부전증'''(대동맥판 역류증, 영어: aortic regurgitation, AR)은 수축기 말에 대동맥판 잎이 적절하게 닫히지 않아 혈액이 부적절하게 좌심실로 역류하는 것을 특징으로 하는 질환이다.[5] 대부분의 경우 원인은 알려져 있지 않거나, 특발성이다.[5] 이는 마르판 증후군 또는 전신성 홍반성 루푸스와 같은 결합 조직 또는 면역 질환의 결과일 수 있다. 대동맥판 폐쇄 부전을 유발하는 과정은 일반적으로 Valsalva 동의 확장을 포함하며, 이는 판막륜에 고정된 판막 잎을 변위시킨다.[4]대동맥판 역류의 유병률은 나이가 들어감에 따라 증가한다. 중등도에서 중증의 질환은 55세에서 86세 사이의 환자에서 13%의 유병률을 보인다.[39] 이 판막 질환은 주로 대동맥 기저부 확장으로 인해 발생하지만, 감염성 심내막염이 위험 요소로 증가해왔다. 이는 수술 환자의 최대 25%에서 대동맥판 역류의 원인으로 밝혀졌다.[39]
대동맥판 폐쇄 부전증의 원인은 선천성, 류마티스열 후유증, 감염성 심내막염, 노화에 의한 변성 등 판첨의 이상과, 대동맥륜 확장증(AAE), 대동맥 박리 등 대동맥 기부의 이상으로 나뉜다.[58] 류마티스열은 한때 가장 흔한 원인이었지만, 2017년 현재는 감소하고 있다. 2017년 현재는 선천적인 이엽 대동맥판, 감염성 심내막염 등의 판첨 자체의 변화, 대동맥 기부의 확장, 대동맥 박리 등의 대동맥 기부의 변화에 의한 경우가 많다. 선천성으로는 대동맥판 이엽판이 많지만, 그 외에 심실 중격 결손의 결손공이 대동맥 입구에 가까운 실상릉 상부(원추부·깔때기부) 결손인 경우, 우심실 측으로 혈액이 단락될 때의 흐름으로 대동맥판이 들려 들어가(대동맥판 우관첨 탈출, RCCP) 폐쇄 부전을 일으키는 경우도 있다.[59][60]
확장기에 혈액이 대동맥에서 좌심실로 역류하기 때문에, 좌심실의 용량 부하가 증가하고 확장기압의 상승이 일어난다. 하지만 심내막염이나 대동맥 박리에 의한 급성 발증을 제외하고 장기간에 걸쳐 증상이 나타나기 어렵다.[58] 초기 증상은 운동 시 호흡 곤란이나 두근거림이다. 주 증상은 피로감, 기좌 호흡, 발작성 야간 호흡 곤란 등이다. 대동맥판 협착증의 경우와 달리 급사는 적지만, 만성인 경우 증상이 나타난 후에는 급속히 악화되어 수술 적응증이 되는 경우가 많다.
심장 초음파 검사는 질환의 근본 원인을 결정하는 데 도움이 될 수 있으며, 대동맥 기저부 확장 또는 박리가 있는 경우 이를 명확하게 보여준다.[31] 일반적으로 수축기 동안 심장의 펌프 기능은 정상적이지만, 심장 초음파 검사는 혈류 역류를 이완기 동안 보여줄 것이다.[31] 이 질환은 역류 분획(RF) 또는 밸브를 통해 다시 흐르는 혈액량으로, 수축기 동안 밸브를 통해 총 순방향 흐름으로 나눈 값으로 분류된다. 중증 질환은 RF가 50% 이상이며, 진행성 대동맥 판막 역류는 RF가 30–49%이다.[8]
대동맥판 역류는 대동맥판 치환술로 치료하며, 이는 증상이 있는 중증 대동맥판 역류 환자에게 권장된다.[8] 대동맥판 치환술은 증상은 없지만 만성 중증 대동맥판 역류가 있고 좌심실 박출률이 50% 미만인 환자에게도 권장된다.[8] 자각 증상이 있거나 없더라도 심비대가 현저하거나 좌심실 확장 기능 장애가 있으면 수술 적응증으로 인공판막으로 교체한다. 성형 수술은 극히 제한적인 증례에만 시행한다. 대동맥 기부가 원인인 경우에는 대동맥을 한 번 절제하여 인공 혈관으로 바꾸는 "자기 판막 보존 대동맥 기부 치환술"이 시행된다.[63]
2. 2. 승모판 질환
협착과 부전(역류)은 판막 심장 질환과 관련된 주요 기능적 및 해부학적 결과이다. 질병 과정에 관계없이 판막에 변화가 발생하여 이러한 상태 중 하나 또는 여러 개가 발생한다. 부전과 역류는 판막 잎이 제대로 닫히지 않아 혈액의 역류를 막지 못하는 현상을 가리키는 같은 말이다. 협착은 혈액의 적절한 유출을 막는 판막 구멍이 좁아지는 현상이다. 고리 또는 판막 잎의 비후로 인해 판막 잎이 부적절하게 닫히면 협착이 부전을 유발할 수도 있다.[3]
승모판 질환에는 승모판 협착증과 승모판 폐쇄 부전(역류증)이 있다. 승모판 협착증은 좌심방에서 좌심실로 혈액을 흐르게 하는 승모판이 좁아진 질환이며, 승모판 폐쇄 부전은 승모판이 수축기에 완전히 닫히지 않아 혈류가 좌심방으로 역류하는 질병이다.
2. 2. 1. 승모판 협착증
흉부 엑스레이는 승모판 협착증에서 일반적으로 좌심방 비대를 보이며, 폐정맥의 확장을 나타낼 수 있다.[32] 심전도는 좌심방의 압력 증가로 인한 좌심방 비대를 나타낼 수 있다.[32] 심장 초음파 검사는 폐동맥 수축기 압력을 추정하여 질병의 심각성을 결정하는 데 도움이 된다.[32] 이 검사는 또한 판막 석회화와 승모판의 압력 구배를 보여줄 수 있다.[32] 중증 승모판 협착증은 승모판 면적이 1.5cm2 미만으로 정의된다.[8] 진행성 승모판 협착증은 정상적인 판막 면적을 가지지만 승모판을 통과하는 혈류 속도가 증가한다.[8]증상이 있는 중증 승모판 협착증 환자의 경우 경피적 풍선 승모판 성형술(PBMV)이 권장된다.[8] 이 시술이 실패하면 판막 치환술, 복구술 또는 교련 절개술을 포함할 수 있는 승모판 수술을 받아야 할 수 있다.[8] 심방 세동 또는 이전 색전증이 있는 승모판 협착증 환자에게는 항응고 요법이 권장된다.[8] 무증상 환자에게는 치료가 필요하지 않다. 이뇨제는 폐 울혈 또는 부종 치료에 사용될 수 있다.[16]
승모판 협착증은 거의 전적으로 류마티스성 심장 질환에 의해 발생하며, 미국에서는 유병률이 약 0.1%이다.[39] 승모판 협착증은 임신에서 가장 흔한 판막성 심장 질환이다.[41]
'''승모판 협착증'''(僧帽弁狭窄症, mitral stenosis, MS)은 좌심방에서 좌심실로 혈액을 흐르게 하는 승모판이 좁아진 질환이다.
; 유발 요인・원인[46]
- 대부분 류마티스열의 후유증으로, 이로 인한 심내막염의 흉터로 판막의 비후, 교련부 유착, 건삭의 유착 단축이 일어나 협착이 발생한다.[47]
- 최근에는 인공 투석 환자 증가에 따라 이에 따른 승모판 석회화도 증가하고 있다.
- 드물게 선천적인 승모판 협착증 환자도 있다.
; 병태・증상[48]
- 승모판 협착에 따라 좌방 압력이 상승하여 폐 울혈을 일으켜 활동성 호흡 곤란 등의 증상이 나타난다. 더욱 진행되면 폐수종이나 기좌호흡이 나타난다.
- 심방세동(AF)이 나타나 좌방 울혈로 인해 혈전이 생기기 쉬워진다.
- 우심 계통으로의 부담 증가로 인해 삼첨판 폐쇄 부전도 발생하며, 이로 인해 고도의 폐 울혈은 반대로 개선되지만, 간 비대, 하지 부종 등의 우심 부전 증상이 나타나 심박출량 저하로 인한 다장기 부전을 일으킨다.
- 심방 중격 결손(ASD)이 있는 환자가 MS를 병발한 경우, 혈액이 우방으로 흘러 들어가 좌방 압력이 상승하지 않아 폐 울혈은 경미해지고, 좌실로 흐르는 혈액이 감소하여 심박출량이 저하되므로 MS 특유의 소견을 얻을 수 없는 경우가 있는데, 이를 "뤼탕바셰(Lutembacher) 증후군"이라고 한다.[49]
; 분류
- (ICD-10: I05.0)
- 비류마티스성 (ICD-10: I34.2)
- 선천성 (ICD-10: Q23.2)
; 치료[50]
- 약물 치료: 이뇨제 및 염분 섭취 제한 (대 심부전), 디기탈리스・β 차단제 (대 심방세동의 심박수 조절), 와파린 (대 심방세동의 혈전 예방).
- 수술 요법:
- 체외 순환 하에 심장을 정지시키고 승모판의 교련부 융합을 절개하는 "직시 하 교련부 절개술(OMC)"
- 카테터를 정맥으로 삽입하여 심방 중격을 천자하고 좌방 내에서 승모판을 풍선으로 확장시키는 "경피적 승모판 교련 절개술(PTMC)" (판막의 변화가 경미한 경우에 한정)
- 판막의 변화가 심한 경우에는 체외 순환 하에 심장을 정지시키고 인공판막을 삽입하는 승모판 치환술
- 심방 세동 병합 예에서는 비대해진 심방의 이상 전기 자극을 억제하기 위해 미로를 만드는 방식으로 심장 벽을 절제 봉합하거나 소작하는 "메이즈(maze) 수술"이 시행되는 경우도 있다.
2. 2. 2. 승모판 폐쇄 부전증 (승모판 역류증)
'''승모판 폐쇄 부전증'''(mitral regurgitation영어, '''MR''')은 심장의 승모판이 수축기에 완전히 닫히지 않아 혈류가 좌심방으로 역류하는 질병이다.가슴 엑스레이는 승모판 폐쇄 부전 시 좌심방 비대와 폐정맥 울혈을 보일 수 있다.[33] 류마티스열로 인한 승모판 협착증과 폐쇄 부전이 동반된 경우 판막 석회화를 나타낼 수 있다.[33] 심전도는 일반적으로 좌심방 비대를 보이지만, 질병이 심각하여 폐고혈압을 유발할 경우 우심방 비대도 나타날 수 있다.[33] 심장 초음파 검사는 역류 흐름을 시각화하고 역류율(RF, Regurgitation Fraction)을 계산하는 데 유용하다.[33] 또한 석회화 정도와 판막 엽의 기능 및 폐쇄를 결정하는 데에도 사용할 수 있다.[33] 중증 질환은 RF가 50%를 초과하고, 진행성 승모판 폐쇄 부전은 RF가 50% 미만이다.[8]
만성 중증 승모판 역류 환자 중 좌심실 박출 계수(LVEF)가 30%를 초과하는 증상 환자, LVEF 30-60% 또는 좌심실 확장기 말 용적(LVEDV) > 40%인 무증상 환자에게는 수술이 권장된다.[8] 수리가 가능한 한, 승모판 치환술보다는 판막의 외과적 수리가 선호된다.[8] 승모판 역류는 혈관 확장제, 이뇨제, 디곡신, 항부정맥제, 만성 항응고 요법으로 내과적으로 치료할 수 있다.[15][16] 경증에서 중등도 승모판 역류는 1~3년마다 심장 초음파 검사 및 심장 부하 검사로 추적 관찰해야 한다.[15] 중증 승모판 역류는 3~6개월마다 심장 초음파 검사로 추적 관찰해야 한다.[15]
승모판 역류는 정상적인 노화와 유의미한 연관성을 보이며, 나이가 들수록 유병률이 증가한다. 75세 이상 인구의 9% 이상에서 나타나는 것으로 추정된다.[1]
; 유인·원인[51]
: 승모판 폐쇄 부전증은 승모판륜, 판첨, 건삭, 유두근 중 어느 하나가 손상되어 발생한다. 중증 사례는 변성 질환이나 건삭 파열에 의한 승모판 탈출 사례가 많다.
: 원인이 되는 것으로는 승모판 탈출 증후군(MVP), 류마티스열 후유증, 심근증, 선천성 결합 조직 질환(마르판 증후군 등), 승모판 석회화(이상 만성적인 경우) 등이 있으며, 심근경색이나 감염성 심내막염에 의한 판막 파괴, 흉부 외상 등이 원인인 경우 급성적으로 진행된다.
: 류마티스열 후유증은 승모판 협착증과의 합병도 많지만 2017년 현재 급감하고 있다.
: 폐쇄 부전의 일종으로 승모판 탈출증(MVP)이라는 승모판의 일부(특히 후첨)가 수축기에 승방륜을 넘어 좌심방 내로 돌출되는 것이 원인이 되어, 반대쪽과의 접합이 나빠져 역류가 발생하는 경우가 있다. 이로 인한 폐쇄 부전은 역류량도 적고 경증·무증상이 대부분이지만, 역류 시의 난류로 심내막이 손상되어 감염성 심내막염을 일으킬 수 있다.[52]
; 병태·증상[51]
: 급성의 경우, 조기에 청색증이나 쇼크 증상, 기좌호흡이 발생한다.
: 만성의 경우, 경증 시에는 폐 울혈로 인한 운동 시 호흡 곤란, 두근거림, 피로감, 증상이 진행되면 안정 시 호흡 곤란 및 기좌호흡이 발생한다.
; 검사
:* 신체 기본 검사
:* 청진
:** 제3심음: 수축기에 심방으로 역류했던 혈액의 양만큼 확장 초기 심방에서 세차게 혈액이 심실벽을 진동시켜 발생한다.
; 분류
:* 류마티스성 (ICD-10: I05.1)
:* (ICD-10: I34.0)
:* 선천성 (ICD-10: Q23.3)
; 치료[53]
: 약물 치료는 혈압을 낮춰 혈액 역류량을 줄이기 위해 혈압 강하제(안지오텐신 II 수용체 길항제, Ca 길항제 등[54]), 심부전 대책으로 이뇨제 및 염분 섭취 제한을 한다.
: 수술 요법은 판막을 절제하거나 봉합하고, 접합면을 깊게 하는 인공 판륜(인공 판막과는 다른 링)을 사용하여 복구하는 "승모판 성형술"이 시행된다.
: 중증 사례에서는 협착증과 마찬가지로 인공 판막을 삽입하는 승모판 치환술이 확실하기 때문에 시행된다.
: 심방세동 합병례에서는 "메이즈(maze) 수술"이 시행된다.
2. 3. 삼첨판 질환
협착과 부전/역류는 판막 심장 질환과 관련된 주요 기능적 및 해부학적 결과이다. 질병 과정에 관계없이 판막에 변화가 발생하여 이러한 상태 중 하나 또는 여러 개가 발생한다. 부전과 역류는 판막의 잎이 제대로 결합(coapt)되지 않아 혈액의 역류를 막지 못하는 현상을 설명하는 동의어이다. 협착은 혈액의 적절한 유출을 막는 판막 구멍의 좁아짐으로 특징지어진다. 고리 또는 판막 잎의 비후로 인해 판막 잎이 부적절하게 닫히면 협착이 부전을 유발할 수도 있다.[3]
삼첨판 단독 질환은 드물어 판막증 수술 사례 중 1% 정도를 차지하지만, 승모판과의 연합 판막증은 16%로 더 흔하다.
2. 3. 1. 삼첨판 협착증
'''삼첨판 협착증'''(영어: tricuspid stenosis, TS)은 삼첨판이 좁아지는 질환이다.; 유발 요인 및 원인[64]
: 대부분 류마티스열의 후유증이지만, 류마티스열 자체가 감소하면서 급격히 줄어들고 있다.
: 단독 질환은 드물며, 어느 정도의 삼첨판 폐쇄 부전(TR)을 동반하고, 대부분 승모판 협착(MS)을 합병한다.
; 병태 및 증상[65]
: 우심방에서 우심실로의 혈류 흐름이 원활하지 않아 우심방압이 상승하여 우심방이 확장된다. 이로 인한 보상이 한계에 도달하면 정맥으로부터의 혈액 유입이 원활하지 않아, 최종적으로 우심실로 유입되는 혈액 부족으로 우심부전이 발생한다.
: 장기간 무증상이지만, 점차적으로 하지 부종, 경정맥 팽창, 간 비대, 소화기 증상 등 우심부전 증상을 나타낸다. 타각적으로는 관련 정맥 역류를 확인할 수 있다.
; 치료[66]
: 치료는 승모판 협착증에 준한다.
동반된 역류가 없는 삼첨판 협착증은 매우 드물며 일반적으로 류마티스열 질환의 결과이다. 또한 선천성 이상, 카르시노이드 증후군, 폐쇄성 우심방 종양 (일반적으로 지방종 또는 점액종) 또는 과다 호산구 증후군의 결과일 수 있다.
2. 3. 2. 삼첨판 폐쇄 부전증 (삼첨판 역류증)
심장의 삼첨판은 우심방과 우심실 사이에 위치하며, 혈액이 우심실에서 우심방으로 역류하는 것을 막는 역할을 한다. 삼첨판 폐쇄 부전증(삼첨판 역류증)은 이 삼첨판이 제대로 닫히지 않아 혈액이 역류하는 질환이다.[67]삼첨판 폐쇄 부전증은 크게 류마티스성과 비류마티스성으로 나뉜다.[67]
삼첨판 폐쇄 부전증의 원인은 다음과 같이 기질성과 기능성으로 나눌 수 있다.[67]
- 기질성: 류마티스열 후유증이 주된 원인이었으나, 현재는 급감하였다.
- 기능성: 기초 질환으로 인해 우심실이 확대되면서 판륜(판막을 지지하는 고리 모양의 구조물)이 벌어져 발생한다.
선천적으로 '''엡스타인 기형'''[68]이라는 질환에 의해 발생하기도 한다. 엡스타인 기형은 삼첨판의 후첨과 중격첨이 비정상적으로 형성되어 우심실 심첨부에 부착되면서 폐쇄 부전을 일으킨다. 이 경우 우심실은 기능적 우심실과 벽이 얇은 우심방화된 우심실로 나뉜다.[69]
삼첨판 폐쇄 부전증의 병태 및 증상은 다음과 같다.[70]
- 우심방과 우심실 사이에서 혈액이 역류하므로 우심실에 부하가 걸려 우심실 비대가 일어난다.
- 장기간 증상이 없을 수 있지만, 점차 우심부전 증상이 나타난다.
- 엡스타인 기형의 경우, 신생아기에 폐혈관 저항이 강해 역류가 발생하면 우심방으로 역류한 혈액이 우심실로 돌아가기 어려워 난원공 (또는 심방 중격 결손이 있는 경우 그쪽)을 통해 좌심방으로 흘러 들어가 생후 1주일경까지 '''청색증'''을 일으킨다.
- 엡스타인 기형의 경우, 생존하면 폐혈관 저항이 낮아져 청색증이 가벼워지지만, 노화와 함께 삼첨판 기능 저하로 다시 청색증이 나타날 수 있다.
- 엡스타인 기형의 경우, WPW 증후군이나 상실 부정맥과 같은 자극 전도계 이상이 발생할 수 있다.[69]
경미한 삼첨판 기능 부전은 건강한 사람에게서도 흔하게 나타난다.[12] 그러나 심각한 경우에는 우심실 확장의 결과로 발생하며, 판막 폐쇄를 제어하는 유두근의 위치가 변하게 된다.[13] 우심실 확장은 심실 중격 결손, 혈액의 우좌 단락, 아이젠멩거 증후군, 갑상선 기능 항진증, 폐동맥 협착증 등에 의해 발생할 수 있다. 또한 삼첨판 기능 부전은 엡스타인 기형과 같은 선천적 결함의 결과일 수도 있다.[14]
삼첨판 폐쇄 부전증의 치료는 다음과 같다.[71]
- 기질성: 삼첨판 치환술을 통해 인공 판막으로 교체한다.
- 기능성: 기초 질환을 치료하여 우심실 확장이 가라앉으면 역류 현상이 줄어드는 경우가 많다. 효과가 없거나 판륜 확장이 회복되지 않으면 삼첨판 치환술 또는 판륜 봉합술을 시행한다.
- 엡스타인 기형: 청색증, 운동 기능 저하, 진행성 우심실 확대 및 우심실 수축 능력 저하가 있는 경우 기능성에 준하여 수술을 한다. 심방 중격 결손이 있다면 함께 치료한다.[69]
2. 4. 폐동맥판 질환
협착과 부전/역류는 판막 심장 질환의 주요 기능적, 해부학적 결과이다. 판막의 변화는 이러한 상태를 유발하며, 부전과 역류는 판막 잎이 제대로 닫히지 않아 혈액이 역류하는 현상을 의미한다. 협착은 판막 구멍이 좁아져 혈액 유출을 막는 것이며, 판막 잎의 비후 등으로 인해 발생할 수 있다.[3]
폐동맥판 질환은 우심실 질환이며, 성인에게서 가장 드문 심장판막 질환이다.[1][7] 폐동맥판 기능 부전은 건강한 사람에게서 매우 경미하게 나타나며, 일반적으로 치료가 필요하지 않다.[8] 심한 기능 부전은 심장 카테터 삽입, 대동맥 내 풍선 펌프 삽입, 외과적 조작으로 인한 판막 손상, 카르시노이드 증후군, 류마티스 질환, 심내막염과 같은 염증 과정, 선천적 기형, 또는 심한 폐고혈압으로 인해 발생할 수 있다.[9][10][11]
2. 4. 1. 폐동맥판 협착증
폐동맥판 협착증은 선천적 기형으로 인해 발생하는 경우가 많으며, 단독으로 또는 팔로 사징, 누난 증후군, 선천성 풍진 증후군과 같은 더 큰 병리학적 과정의 일부로 관찰된다.[1] 협착 정도가 심하지 않은 한, 폐동맥 협착증 환자는 일반적으로 예후가 좋고 치료 옵션도 더 좋다. 종종 환자는 노화와 함께 발생하는 석회화의 결과로 성인이 된 후까지 중재가 필요하지 않다.'''폐동맥판 협착증'''(Pulmonary stenosis, '''PS''')은 폐동맥판이 좁아진 질환이다.[84]
심장 판막증 자체의 폐동맥판 원인 발병은 드물어 판막증 수술 사례의 0.09%[45]이지만, 후생성 심장 질환 연구반의 통계(1986)에 따르면 선천성 심장 질환의 폐동맥판 협착이 차지하는 비율은 단독 9.6%, 심실 중격 결손 병합이 0.8%로 합계하면 1할 이상이다.[83]
; 유발 요인 · 원인[84]
선천성이 대부분이며 (후천성은 극히 드뭄) 폐동맥의 형성 이상으로 정상적으로 3개의 반월판으로 구성된 폐동맥판이 판첨끼리의 유착 · 판첨의 비후 등으로 인해 혈류의 통과를 방해하는 것으로, 선천성 "폐동맥 협착증"의 대부분 (90%)이 이 폐동맥판의 협착이다 (혈관 부분이 좁아지는 판상 · 판하 협착은 다른 심장 질환과의 합병이 많다).[85]
경증의 경우에는 심잡음만으로 평생 무증상이며, 중등도에서도 유아기에는 무증상으로 성인이 되어서 피로감 등이 나타나고, 중증의 경우에는 우심실압이 상승하여 좌심실과 동등하거나 그 이상이 되어 우심부전이 발생하며, 난원공 (심방 중격 결손이 있는 경우에는 그곳으로부터)에서의 우좌 단락으로 청색증이 일어난다.
; 분류
- 선천성 (ICD-10: Q22.1)
- 후천성 (ICD-10: I37.0)
; 검사[84]
심장 초음파 검사에서 폐동맥판의 개방 부전이나 판을 통과하는 혈류의 가속 등으로 진단된다.
; 치료
경증은 치료의 필요성이 없는 경우가 많고, 중등도에서 중증의 경우에는 신생아기부터 유아기에 걸쳐 심장 카테터법에 의한 풍선 확장술[86]이 시행되지만, 드물게 개흉하 절개술도 시행된다.
2. 4. 2. 폐동맥판 폐쇄 부전증 (폐동맥판 역류증)
폐동맥이 완전히 닫히지 않는 질환은 '''폐동맥판 폐쇄 부전증'''(Pulmonary regurgitation, '''PR''')이다.[87]선천적으로는 팔로 사징 증후군에서 우심실 유출로 확장술을 시행한 후 폐동맥판 폐쇄 부전증이 발생할 수 있다. 이러한 경우 성인이 되면 인공 판막 치환술을 시행한다.[87]
3. 원인
대동맥판 석회화는 나이가 들어감에 따라 흔하게 발생하지만, 그 기전은 노화로 인한 단순한 마모보다는 지질단백질 침착 증가 및 염증과 더 관련이 있을 수 있다.[17] 고령으로 인한 삼첨판 대동맥판의 석회화는 대동맥 협착증의 50% 이상을 차지하고, 이엽성 대동맥판의 석회화는 약 30~40%를 차지한다.[15] 고혈압, 당뇨병, 고지혈증, 요독증은 판막 석회화 과정을 가속화할 수 있다.[15]
심장 판막 이형성증은 심장 판막의 발달 과정에서 발생하는 오류로, 인간과 동물의 선천성 심장 질환의 흔한 원인이다. 팔로 사징증은 4가지 기형을 동반하는 선천성 심장 질환이며, 그 중 하나가 폐동맥판 협착이다. 엡스타인 기형은 삼첨판의 기형이며, 이로 인해 삼첨판 역류가 발생할 수 있다.[16][18] 이엽성 대동맥판[16]은 정상적인 3개의 판막 엽과 달리 2개의 판막 엽만 있는 대동맥 판막으로, 일반 인구의 약 0.5%에서 2%에서 나타나며, 판막을 통과하는 유속의 난류 증가로 인해 석회화가 증가한다.[17]
마르판 증후군은 만성적인 대동맥 또는 승모판 역류를 유발할 수 있는 결합 조직 질환이다.[16] 골형성 부전증은 제1형 콜라겐 형성 장애로 만성 대동맥 역류를 유발할 수도 있다.[16]
심장 판막의 염증은 어떤 원인으로든 발생할 수 있으며, 이를 판막 심내막염이라고 한다. 이는 대개 세균 감염으로 인해 발생하지만, 암 (무균성 심내막염), 특정 자가면역 질환 (리브만-삭스 심내막염, 전신성 홍반성 루푸스에서 관찰됨) 및 고호산구 증후군 (뢰플러 심내막염)으로도 발생할 수 있다. 판막의 심내막염은 삼첨판, 승모판, 대동맥판에서 역류를 유발할 수 있다.[16] 특정 약물, 특히 맥각 유도체인 페르골라이드와 카베르골린이 판막 심장 질환과 관련이 있다.[19]
류마티스열로 인한 판막 심장 질환을 '''류마티스성 심장 질환'''이라고 한다. 급성 류마티스열은 심근염 및 판막염을 동반하는 경우가 많으며,[20] 이는 종종 초기 감염 후 수 주에서 수개월 후에 나타나는 A군 베타 용혈성 연쇄상구균의 인후 감염의 후유증이다.[21] 심장 침범은 세균이 생성하는 M 단백질에 대한 항체가 심근 또는 심내막에 존재하는 인간 단백질과 교차 반응함에 따라 발생한다.[22][23] 급성 류마티스열은 심낭의 추가적 침범과 함께 범심장염으로 나타날 수도 있다.[24] 이는 심장에 전반적인 염증을 유발하여 급성 침식과 피브린 침착을 동반한 채소를 승모판에 생성하며, 이로 인해 수년에서 수십 년에 걸쳐 만성적인 변화가 발생할 수 있다. 이러한 변화에는 건삭의 단축과 승모판 잎의 비후 또는 융합이 포함되며, 이로 인해 심각하게 손상된 "단추 구멍" 또는 "물고기 입" 판막이 나타난다.[25]
류마티스성 심장 질환의 70%는 승모판만 침범하며, 25%는 대동맥판과 승모판을 모두 침범한다. 승모판 손상 없이 다른 심장 판막이 침범되는 경우는 극히 드물다.[23] 승모판 협착증은 거의 항상 류마티스성 심장 질환에 의해 발생한다.[16] 대동맥 협착증의 10% 미만이 류마티스성 심장 질환에 의해 발생한다.[15][16] 류마티스열은 또한 만성 승모판 및 대동맥판 역류를 유발할 수 있다.[16]
선진국은 한때 류마티스열과 류마티스성 심장 질환으로 인해 큰 부담을 안고 있었지만, 의학 발전과 사회적 조건 개선으로 인해 발생률이 급격히 감소했다. 많은 개발도상국뿐만 아니라 선진국 내의 원주민 인구는 여전히 류마티스열과 류마티스성 심장 질환으로 인해 상당한 부담을 안고 있으며,[26] 이러한 인구 집단에서 질병을 근절하기 위한 노력이 다시 증가하고 있다. 류마티스열을 경험한 사람들의 경우, 추가적인 연쇄상구균 감염에 대한 2차 예방으로 장기간 근육 내 항생제 치료를 사용하며, 이는 류마티스성 심장 질환의 진행에 기여할 수 있다.[27] 그러나 심각한 판막 질환이 있는 사람의 경우, 근육 내 주사 후 단기간의 심혈관 기능 저하 위험이 이점보다 클 수 있으며, 이 환자군에서는 근육 내 주사 대신 경구 치료를 고려할 수 있다.[28]
대동맥 기저부 질환은 만성 대동맥판 역류를 유발할 수 있다. 이러한 질환에는 매독성 대동맥염, 베체트병, 반응성 관절염이 있다.[16]
삼첨판 역류는 대개 우심실 확장에 의해 이차적으로 발생하며[16], 이는 좌심실 부전(가장 흔한 원인), 우심실 경색, 하벽 심근 경색,[16] 또는 폐성 심장증[16]으로 인해 발생할 수 있다. 삼첨판 역류의 다른 원인으로는 카르시노이드 증후군과 점액종성 변성이 있다.[16]
사람의 심장은 내부가 4개의 방(심방·심실)으로 나뉘어 있다. 각 방의 출구에는 막으로 된 판막(삼첨판, 폐동맥판, 승모판, 대동맥판)이 있어 혈액의 역류를 막고 있다. 이 판막이 어떤 원인으로 인해 굳거나 손상되면 혈액의 통과 장애나 역류가 일어난다.
여러 개의 판막에 이상이 동시에 일어나는 것을 '''연합 판막증'''이라고 하며, 이 경우 상류 판막의 증상이 중심이 되고 하류의 판막증은 단독 발생 시보다 경증이 된다.[43] 기능 부전의 종류에는 '''협착증'''과 '''폐쇄 부전증'''이 있지만, 양자가 같은 판막에 합병되는 '''협착 겸 폐쇄 부전증'''[44]도 존재한다. 판막증은 4개의 판막 모두에서 일어날 수 있지만, 승모판과 대동맥판의 판막증이 많다.
4. 증상
심부전, 호흡곤란, 협심증, 실신, 쇼크, 승모판 협착, 부종, 객혈, 혈전증, 복수 등 여러 증상을 보일 수 있다.[43]
대동맥판 협착증의 증상으로는 운동 시 호흡 곤란(가장 흔한 증상[15]), 기좌호흡, 발작성 야간 호흡 곤란, 협심증, 그리고 일반적으로 운동 시 발생하는 실신 등이 있다.[16]
대동맥판 폐쇄 부전 환자는 운동성 호흡 곤란, 기좌 호흡, 발작성 야간 호흡 곤란, 심계항진, 협심증과 같은 심부전 증상을 경험할 수 있다.[16] 급성 사례의 경우 환자는 청색증과 순환 쇼크를 경험할 수 있다.[16]
승모판 협착증 환자는 운동성 호흡 곤란, 기좌 호흡, 발작성 야간 호흡 곤란, 심계항진, 흉통, 객혈, 혈전색전증 또는 복수 및 부종과 같은 심부전 증상을 나타낼 수 있다(우심부전이 발생한 경우).[16] 승모판 협착증의 증상은 운동 및 임신과 함께 증가한다.[16]
승모판 폐쇄 부전 환자는 운동성 호흡 곤란, 기좌 호흡, 발작성 야간 호흡 곤란과 같은 심부전 증상,[16] 두근거림,[16] 또는 폐부종을 보일 수 있다.[16]
삼첨판 폐쇄 부전 환자는 복수, 간 비대, 부종 및 경정맥 확장과 같은 우심부전 증상을 경험할 수 있다.[16]
5. 진단
대동맥판 협착증의 증상으로는 심부전 증상, 즉 운동 시 호흡 곤란(가장 흔한 증상[15]), 기좌호흡 및 발작성 야간 호흡 곤란[16], 협심증[16], 그리고 일반적으로 운동 시 발생하는 실신 등이 있다.[16] 대동맥판 협착증의 징후로는 맥박 진폭이 감소하고 지연되는 ''pulsus parvus et tardus'', 즉 감소하고 지연된 경동맥 맥박[15][16], 제4심음[16], 감소된 A₂ 음[15], 지속적인 심첨 박동[16], 심장 전구 진동 등이 있다.[16] 청진 시에는 오른쪽 두 번째 늑간 공간[15]에서 들리고 경동맥으로 방사되는 거칠고 점차 커지다가 작아지는 수축기 심잡음을 확인할 수 있다.[16]
대동맥판 폐쇄 부전 환자는 운동성 호흡 곤란, 기좌 호흡 및 발작성 야간 호흡 곤란, 심계항진, 협심증과 같은 심부전 증상을 경험할 수 있다.[16] 급성 사례의 경우 환자는 청색증과 순환 쇼크를 경험할 수 있다.[16] 대동맥판 폐쇄 부전의 의학적 징후로는 수축기 혈압 증가와 이완기 혈압 감소에 의한 맥압 증가가 있지만,[16] 급성인 경우 이러한 소견은 유의하지 않을 수 있다.[15] 환자는 좌측 흉골 연에서 가장 잘 들리는 이완기 점강성 잡음, 물망치 맥박, 오스틴 플린트 잡음, 좌측 하방으로 변위된 심첨 박동을 보일 수 있다.[16] 제3 심음이 나타날 수 있다.[16]
승모판 협착증 환자는 운동성 호흡 곤란, 기좌 호흡 및 발작성 야간 호흡 곤란, 심계항진, 흉통, 객혈, 혈전색전증 또는 복수 및 부종과 같은 심부전 증상을 나타낼 수 있다(우심부전이 발생한 경우).[16] 승모판 협착증의 증상은 운동 및 임신과 함께 증가한다.[16] 승모판 협착증 환자의 청진 시 일반적으로 가장 두드러진 징후는 큰 S1이다.[16] 또 다른 소견은 개구 탄발음이 있고, 그 뒤에 수축 전 악화와 함께 낮은 음조의 확장기 잡음이 나타난다.[15][16] 개구 탄발음은 협착이 악화됨에 따라 S2 심음에 더 가깝게 나타난다.[16] 잡음은 청진기의 벨을 왼쪽에 대고 들을 때 가장 잘 들리며,[15] 질병이 악화됨에 따라 지속 시간이 길어진다.[16] 진행된 질병은 흉골 옆 융기, 경정맥 확장, 간 비대, 복수 및/또는 폐고혈압(큰 P2을 나타냄)과 같은 우심부전의 징후를 보일 수 있다.[16] 징후는 운동 및 임신과 함께 증가한다.[16]
승모판 폐쇄 부전 환자는 운동성 호흡 곤란, 기좌 호흡 및 발작성 야간 호흡 곤란과 같은 심부전 증상,[16] 두근거림,[16] 또는 폐부종을 보일 수 있다.[16] 승모판 협착증 환자의 청진 시, 등이나 쇄골 부위로 방사되는 심첨부에서 전 수축기 잡음이 들릴 수 있으며,[16] 제3심음,[16] 그리고 왼쪽으로 누웠을 때 가장 잘 들리는 크고 촉지 가능한 P2가 들릴 수 있다.[15][16] 환자는 또한 흔히 심방 세동을 겪는다.[16] 환자는 종종 흉골 옆 융기와 함께 측방으로 변위된 심첨 박동을 보일 수 있다.[15][16] 급성 사례의 경우, 잡음과 빈맥만이 뚜렷한 징후일 수 있다.[15]
삼첨판 폐쇄 부전 환자는 복수, 간 비대, 부종 및 경정맥 확장과 같은 우심부전 증상을 경험할 수 있다.[16] 삼첨판 폐쇄 부전의 징후로는 박동성 간, 두드러진 V파, 그리고 경정맥압에서 빠른 y 하강이 있다.[16] 청진 소견으로는 흡기 시 좌측 흉골 연 가장자리(LLSB)에서 제3심음이 들리고,[16] LLSB에서 흡기 시 강해지고, 호기와 발살바 수기 시 약해지는 취관성 전수축기 심잡음이 들린다.[16] 환자는 LLSB를 따라 흉골 옆 융기가 있을 수 있다.[16] 심방 세동은 삼첨판 폐쇄 부전 환자에게서 흔히 나타난다.[16]
대동맥판 협착증 환자는 흉부 X-선 검사에서 상행 대동맥 확장을 보일 수 있지만, 흉부 X-선 검사 결과가 완전히 정상일 수도 있다.[29] 흉부 X-선에서 석회화를 직접 확인하는 경우는 드물다.[29] 다른 소견으로는 좌심실 확장이 있다.[29] 심전도는 일반적으로 심한 협착증 환자에서 좌심실 비대증을 보이지만, 좌심실 부담 징후를 보이기도 한다.[30] 심초음파 검사는 진단의 표준으로, 좌심실 비대, 판막 석회화, 비정상적인 판막 폐쇄를 보여준다.[30]
흉부 X-레이는 다른 검사만큼 민감하지 않지만, 대동맥 기저부 확장(특히 대동맥 기저부와 관련된 원인)과 심첨 변위를 보일 수 있다.[31] 심전도는 좌심실 비대와 좌심 부담의 징후를 보일 수 있다.[31] 좌축 편위는 진행된 질환의 징후일 수 있다.[31] 심장 초음파 검사는 질환의 근본 원인을 결정하는 데 도움이 될 수 있으며, 대동맥 기저부 확장 또는 박리가 있는 경우 이를 명확하게 보여준다.[31] 일반적으로 수축기 동안 심장의 펌프 기능은 정상적이지만, 심장 초음파 검사는 혈류 역류를 이완기 동안 보여줄 것이다.[31] 이 질환은 역류 분획(RF) 또는 밸브를 통해 다시 흐르는 혈액량으로, 수축기 동안 밸브를 통해 총 순방향 흐름으로 나눈 값으로 분류된다. 중증 질환은 RF가 50% 이상이며, 진행성 대동맥 판막 역류는 RF가 30–49%이다.[8]
흉부 엑스레이는 승모판 협착증에서 일반적으로 좌심방 비대를 보이며, 폐정맥의 확장을 나타낼 수 있다.[32] 심전도(ECG)는 좌심방의 압력 증가로 인한 좌심방 비대를 나타낼 수 있다.[32] 심장 초음파 검사는 폐동맥 수축기 압력을 추정하여 질병의 심각성을 결정하는 데 도움이 된다.[32] 이 검사는 또한 판막 석회화와 승모판의 압력 구배를 보여줄 수 있다.[32] 중증 승모판 협착증은 승모판 면적이 1.5km2 미만으로 정의된다.[8] 진행성 승모판 협착증은 정상적인 판막 면적을 가지지만 승모판을 통과하는 혈류 속도가 증가한다.[8]
가슴 엑스레이는 승모판 폐쇄 부전 시 좌심방 비대와 폐정맥 울혈을 보일 수 있다.[33] 또한 류마티스열로 인한 승모판 협착과 폐쇄 부전이 동반된 경우 판막 석회화를 나타낼 수 있다.[33] 심전도는 일반적으로 좌심방 비대를 보이지만, 질병이 심각하여 폐고혈압을 유발할 경우 우심방 비대도 나타날 수 있다.[33] 심장 초음파 검사는 역류 흐름을 시각화하고 RF(Regurgitation Fraction, 역류율)을 계산하는 데 유용하다.[33] 또한 석회화 정도와 판막 엽의 기능 및 폐쇄를 결정하는 데에도 사용할 수 있다.[33] 중증 질환은 RF가 50%를 초과하고, 진행성 승모판 폐쇄 부전은 RF가 50% 미만이다.[8]
6. 치료
심장 판막 질환의 일반적인 치료법으로는 흡연과 과도한 음주를 피하고, 항생제, 아스피린과 같은 항혈전제, 항응고제, 풍선 확장술, 이뇨제 등을 사용하는 것이 있다.[34] 경우에 따라서는 수술이 필요할 수 있다.
심장 판막 질환은 여러 개의 판막에 이상이 동시에 나타나는 '''연합 판막증'''이 발생할 수 있으며, 이 경우 상류 판막의 증상이 주로 나타나고 하류 판막증은 단독 발생 시보다 경미하게 나타난다.[43] 기능 부전의 종류에는 '''협착증'''과 '''폐쇄 부전증'''이 있는데, 이 두 가지가 같은 판막에 함께 발생하는 '''협착 겸 폐쇄 부전증'''[44]도 있다.
각 질환별 구체적인 약물 치료, 시술 및 수술 치료에 대해서는 하위 문단을 참조한다.
6. 1. 약물 치료
대동맥판 협착증의 경우 무증상 환자는 판막 혈역학을 기반으로 협착이 중증으로 분류되지 않는 한 치료가 필요하지 않다.[8] 증상이 있는 중증 및 무증상 중증 대동맥 협착증은 모두 대동맥판막 치환술(AVR) 수술로 치료한다.[8] AVR 수술은 연령 및 기타 관련 요인에 따라 기계 판막 또는 조직 판막을 사용하여 수행할 수 있다.[35] 경피적 대동맥판막 삽입술(TAVI)은 AVR의 대안이며, 수술적 AVR에 적합하지 않을 수 있는 고위험 환자에게 권장된다.[36]협심증은 속효성 질산염 혈관확장제, 베타 차단제 및/또는 칼슘 채널 차단제로 치료하지만, 질산염은 중증 대동맥 협착증 환자에서 혈압을 급격히 감소시킬 수 있으므로 금기이다.[15] 고혈압은 적극적으로 치료해야 하지만, 베타 차단제 투여 시 주의해야 한다.[15] 심부전은 디곡신, 이뇨제, 질산염 혈관확장제로 치료하며, 금기 사항이 아닌 경우 조심스럽게 입원 환자에게 ACE 억제제를 투여한다.[15]
대동맥판 역류는 고혈압이 있을 시 칼슘 채널 차단제, ACE 억제제 또는 ARB 항고혈압제로 치료한다. 또한, 치과, 위장 또는 비뇨생식기 시술 전에 심내막염 예방이 필요하다.[16]
승모판 협착증의 경우 무증상 환자에게는 치료가 필요하지 않다. 폐 울혈 또는 부종 치료에는 이뇨제가 사용될 수 있다.[16] 심방 세동 또는 이전 색전증이 있는 승모판 협착증 환자에게는 항응고 요법이 권장된다.[8]
승모판 폐쇄 부전은 혈관 확장제, 이뇨제, 디곡신, 항부정맥제, 만성 항응고 요법으로 내과적으로 치료할 수 있다.[15][16]
6. 2. 시술 및 수술 치료
심장판막증에 대한 시술 및 수술 치료는 다음과 같다.대동맥판 협착증무증상 환자는 판막 혈역학을 기반으로 협착이 중증으로 분류되지 않는 한 치료가 필요하지 않다.[8] 무증상 중증 및 증상성 대동맥 협착증은 모두 대동맥판막 치환술(AVR) 수술로 치료한다.[8] AVR 수술은 연령 및 기타 관련 요인에 따라 기계 판막 또는 조직 판막을 사용하여 수행할 수 있다.[35] 경피적 대동맥판막 삽입술(TAVI)은 AVR의 대안이며, 수술적 AVR에 적합하지 않을 수 있는 고위험 환자에게 권장된다.[36]
대동맥판 폐쇄 부전대동맥판 역류는 대동맥판 치환술로 치료하며, 이는 증상이 있는 중증 대동맥판 역류 환자에게 권장된다.[8] 대동맥판 치환술은 증상은 없지만 만성 중증 대동맥판 역류가 있고 좌심실 박출률이 50% 미만인 환자에게도 권장된다.[8]
승모판 협착증증상이 있는 중증 승모판 협착증 환자의 경우 경피적 풍선 승모판 성형술(PBMV)이 권장된다.[8] 이 시술이 실패하면 판막 치환술, 복구술 또는 교련 절개술을 포함할 수 있는 승모판 수술을 받아야 할 수 있다.[8]
승모판 폐쇄 부전만성 중증 승모판 폐쇄 부전 환자 중 좌심실 박출 계수(LVEF)가 30%를 초과하는 증상 환자, LVEF 30-60% 또는 좌심실 확장기 말 용적(LVEDV) > 40%인 무증상 환자에게는 수술이 권장된다.[8] 수리가 가능한 한, 승모판 치환술보다는 판막의 외과적 수리가 선호된다.[8]
일반적인 수술 방법
- 개심술: 판막 치환술, 판막 성형술, 자가 심낭을 이용한 대동맥판막 재건술(오자키법) 등이 있다.
- 혈관 내 카테터 수술
7. 합병증
뇌경색이 발생할 수 있다.[45]
8. 예방
류마티스 치료의 진보로 인해 심장판막증에 이르는 사례는 줄어들고 있다.
9. 관련 작품
- 하시모토 츠무구의 소설(라이트 노벨) 반쪽 달이 떠오르는 하늘은 본 증상을 다루고 있다.
- 이케이도 준의 소설 하마마츠 로켓 2 - 가우디 계획 -은 본 증상의 수술 기구인 인공 판막 개발을 둘러싸고 있다.
참조
[1]
논문
Burden of valvular heart diseases: a population-based study
2006-09
[2]
논문
Pregnancy and contraception in congenital heart disease: what women are not told
2008
[3]
간행물
Valvular regurgitation and stenosis: when is surgery required?
2009
[4]
웹사이트
Thoracic Aortic Aneurysms
https://www.lecturio[...]
2020-09-28
[5]
서적
Chapter 1: Diseases of the Cardiovascular system > Section: Valvular Heart Disease
Lippincott Williams & Wilkins
2008
[6]
웹사이트
Mitral Regurgitation
https://www.lecturio[...]
2021-08-11
[7]
서적
Practical Cardiology
Lippincott Williams & Wilkins
2008
[8]
논문
2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines
2014
[9]
논문
Isolated pulmonic valve infective endocarditis: a persistent challenge
2004-06
[10]
논문
Carcinoid heart disease. Clinical and echocardiographic spectrum in 74 patients
1993
[11]
웹사이트
What Is Pulmonary Hypertension?
https://www.nhlbi.ni[...]
2011-08-02
[12]
논문
Recommendations for evaluation of the severity of native valvular regurgitation with two-dimensional and Doppler echocardiography
2003
[13]
논문
Impact of tricuspid regurgitation on long-term survival
2004
[14]
웹사이트
Facts About Critical Congenital Heart Defects
https://www.cdc.gov/[...]
2017-06-27
[15]
문서
VOC=VITIUM ORGANICUM CORDIS, a compendium of the Department of Cardiology at Uppsala Academic Hospital
1999-09
[16]
서적
Step-Up to Medicine (Step-Up Series)
https://archive.org/[...]
Lippincott Williams & Wilkins
[17]
서적
Clinical and Genetic Risk Factors for Calcific Valve Disease
Saunders/Elsevier
2013
[18]
간행물
ACC/AHA 2006 Guidelines for the Management of Patients with Valvular Heart Disease
2006
[19]
간행물
Dopamine agonists and the risk of cardiac-valve regurgitation
2007
[20]
웹사이트
Acute Rheumatic Fever
https://www.cdc.gov/[...]
2022-06-27
[21]
서적
Cellular and Molecular Immunology
Elsevier
[22]
간행물
Molecular Mimicry, Autoimmunity and Infection: The Cross-reactive Antigens of Group A Streptococci and their Sequelae
[23]
서적
Robbin's Basic Pathology
Elsevier Health Sciences
[24]
웹사이트
Rheumatic heart disease
https://www.heartand[...]
Heart and Stroke Foundation of Canada
2022
[25]
웹사이트
Rheumatic heart disease
http://www.pathology[...]
2022
[26]
웹사이트
Australia's health 2020: data insights
https://www.aihw.gov[...]
Australian Government
[27]
웹사이트
Rheumatic Heart Disease
https://www.who.int/[...]
2020-11-06
[28]
간행물
Penicillin Reactions in Patients With Severe Rheumatic Heart Disease: A Presidential Advisory from the American Heart Association
[29]
서적
Aortic Stenosis
Saunders/Elsevier
2013
[30]
서적
Harrison's principles of internal medicine
2018-08-13
[31]
서적
Aortic Regurgitation
[32]
서적
Mitral Stenosis
[33]
서적
Mitral Regurgitation
[34]
웹사이트
Heart Valve Disease
https://www.nhlbi.ni[...]
[35]
간행물
Early and mid-term outcomes after aortic valve replacement using a novel tissue bioprosthesis: a systematic review
2024-02-01
[36]
논문
2017 AHA/ACC Focused Update of the 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease
2017-07-11
[37]
논문
Association of Annual N-Terminal Pro-Brain Natriuretic Peptide Measurements With Clinical Events in Patients With Asymptomatic Nonsevere Aortic Stenosis: A Post Hoc Substudy of the SEAS Trial
https://jamanetwork.[...]
2022-04-01
[38]
논문
Association of high-sensitivity troponin T with outcomes in asymptomatic non-severe aortic stenosis: a post-hoc substudy of the SEAS trial
null
2023-04
[39]
서적
Epidemiology of Valvular Heart Disease
Saunders
[40]
문서
The Bicuspid Aortic Valve and Associated Aortic Disease
Saunders/Elsevier
[41]
논문
Valvular heart disease
[42]
논문
2008 focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to revise the 1998 guidelines for the management of patients with valvular heart disease). Endorsed by the Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons
[43]
문서
(梅村・木村2015)p.200
[44]
문서
弁の硬化などにより可動性が低下することで狭窄状態だが逆流も起きる場合などが該当。
[45]
문서
(落合2017)p.120
[46]
문서
(落合2017)p.121・122
[47]
문서
リウマチ熱から10~20年を経て臨床症状が現れる。
[48]
문서
(落合2017)p.121・122
[49]
문서
(梅村・木村2015)p.184
[50]
문서
(落合2017)p.124・125
[51]
문서
(落合2017)p.126・127
[52]
문서
(梅村・木村2015)p.189-190「D 僧帽弁逸脱症候群」
[53]
문서
(落合2017)p.130・131
[54]
문서
心臓の収縮力を下げるのでβ遮断薬は好ましくない。
[55]
문서
(落合2017)p.132-133
[56]
문서
(落合2017)p.133「症状・臨床所見」
[57]
문서
(落合2017)p.136
[58]
문서
(落合2017)p.137-138
[59]
문서
(梅村・木村2015)p.148
[60]
문서
(落合2017)p.77-78
[61]
문서
この場合は左心圧の急上昇で肺鬱血や肺水腫を引き起こす。
[62]
문서
(落合2017)p.129・141
[63]
문서
(落合2017)p.141
[64]
문서
(梅村・木村2015)p.198-199
[65]
문서
(梅村・木村2015)p.198-199
[66]
문서
(梅村・木村2015)p.198-199
[67]
문서
(梅村・木村2015)p.199-200
[68]
문서
Ebsteinは報告者のドイツ人の医師の名前なので2文字目の「b」は濁らない。
[69]
문서
(梅村・木村2015)p.165-166
[70]
문서
(梅村・木村2015)p.199-200
[71]
서적
(梅村・木村2015)p.199-200
[72]
간행물
(難病情報センター)「三尖弁閉鎖症(指定難病212)診断・治療指針(医療従事者向け)・1.概要」
[73]
간행물
(難病情報センター)「三尖弁閉鎖症(指定難病212)病気の解説(一般利用者向け)・1.「三尖弁閉鎖症」とは」
[74]
서적
(落合2017)p.94
[75]
간행물
(難病情報センター)「三尖弁閉鎖症(指定難病212)病気の解説(一般利用者向け)・6.この病気ではどのような症状が起きますか」
[76]
문서
チアノーゼの増強、多呼吸、意識障害など。
[77]
문서
バルーンカテーテルで卵円孔を大きくする手術。
[78]
문서
鎖骨動脈から肺動脈に短絡を作る手術。
[79]
문서
肺動脈の回りにテープをかけて絞り込む手術。
[80]
간행물
(難病情報センター)「三尖弁閉鎖症(指定難病212)病気の解説(一般利用者向け)」
[81]
문서
上下大静脈からの静脈血が心室を介さず肺動脈に直接還流するように血行動態を修正する手術。
[82]
간행물
(難病情報センター)「三尖弁閉鎖症(指定難病212)FAQ(よくある質問と回答)」
[83]
서적
(落合2017)p.67
[84]
서적
(落合2017)p.64
[85]
서적
(梅村・木村2015)p.154-155
[86]
문서
バルーン(蒸留水で満たした風船)を膨らませてたり、ステント(金属等の網で出来た筒)を置いて狭まった部分を広げて、肺動脈弁を修復する。
[87]
서적
(落合2017)p.92-93
[88]
논문
Burden of valvular heart diseases: a population-based study. Nkomo VT, Gardin JM, Skelton TN, Gottdiener JS, Scott CG, Enriquez-Sarano. Lancet. 2006 Sep;368(9540):1005-11.
[89]
논문
Pregnancy and contraception in congenital heart disease: what women are not told. Kovacs AH, Harrison JL, Colman JM, Sermer M, Siu SC, Silversides CK J Am Coll Cardiol. 2008;52(7):577.
본 사이트는 AI가 위키백과와 뉴스 기사,정부 간행물,학술 논문등을 바탕으로 정보를 가공하여 제공하는 백과사전형 서비스입니다.
모든 문서는 AI에 의해 자동 생성되며, CC BY-SA 4.0 라이선스에 따라 이용할 수 있습니다.
하지만, 위키백과나 뉴스 기사 자체에 오류, 부정확한 정보, 또는 가짜 뉴스가 포함될 수 있으며, AI는 이러한 내용을 완벽하게 걸러내지 못할 수 있습니다.
따라서 제공되는 정보에 일부 오류나 편향이 있을 수 있으므로, 중요한 정보는 반드시 다른 출처를 통해 교차 검증하시기 바랍니다.
문의하기 : help@durumis.com


